Priešinės liaukos vėžys
Šiuo metu Lietuvoje priešinės liaukos vėžys yra dažniausia vyrų onkologinė liga. Per metus nustatoma jau apie 2000 naujų atvejų, sergamumas šia liga nuolat auga.
Priešinė liauka, yra vienas iš vidinių vyriškų lytinių organų. Ši liauka, savo dydžiu bei forma primenanti kaštoną, yra mažajame dubenyje tuoj po šlapimo pūsle, prigludusi prie jos dugno.
Užpakalinė organo dalis siekia tiesiąją žarną, todėl gydytojas nesunkiai apčiuopia priešinę liauką pirštu per išeinamąją angą. Ši procedūra vadinama digitaliniu rektaliniu tyrimu.
Priešinę liauką iš viršaus į apačią perveria šlaplė (šlapimkanalis, uretra), kuriuo iš šlapimo pūslės išteka šlapimas. Liauka iš išorės apsupta raumeninės fibrozinės kapsulės.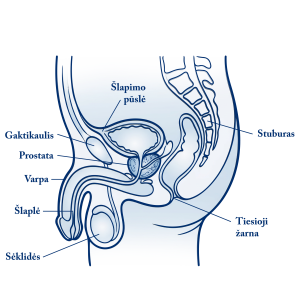
Priešinė liauka gamina sekretą, kuris sėklos išsiveržimo metu įsilieja į šlaplę ir susimaišo su iš sėklidžių atitekančia sperma, palengvindamas spermatozoidų judrumą bei jų gebėjimą apvaisinti. Ji dar gamina baltymą – prostatos specifinį antigeną (PSA).
Priešinės liaukos augimą ir veiklą reguliuoja vyriškas lytinis hormonas testosteronas, kurį gamina sėklidės. Nedidelė šio hormono dalis gaminama ir antinksčiuose.
Priešinės liaukos vėžys paprastai aptinkamas vyrams, turintiems daugiau kaip 50 metų, iki to amžiaus pasitaiko retai. Priešinės liaukos vėžys, kitaip negu kitų organų vėžys, gali ilgus metus tūnoti priešinėje liaukoje nesukeldamas jokių simptomų. Didžioji šių navikų dalis auga labai lėtai, taigi būtent jaunesniems vyrams nesukelia jokių problemų. Tik nedidelei vyrų daliai priešinės liaukos vėžys vystosi sparčiai, kai kuriais atvejais išplisdamas į kitus organus, ypač į kaulus.
Priešinės liaukos vėžys paprastai aptinkamas vyrams, turintiems daugiau kaip 50 metų, iki to amžiaus pasitaiko retai. Priešinės liaukos vėžys, kitaip negu kitų organų vėžys, gali ilgus metus tūnoti priešinėje liaukoje nesukeldamas jokių simptomų. Didžioji šių navikų dalis auga labai lėtai, taigi būtent jaunesniems vyrams nesukelia jokių problemų. Tik nedidelei vyrų daliai priešinės liaukos vėžys vystosi sparčiai, kai kuriais atvejais išplisdamas į kitus organus, ypač į kaulus.
Manoma, kad priešinės liaukos vėžio atsiradimo priežastys susiję su tuo, jog, ilgėjant žmonių gyvenimo trukmei, daugėja ir vyresnio amžiaus vyrų, kurie ir gali susirgti šia liga. Be to, nuolat vis didesniam vyresnio amžiaus vyrų skaičiui atliekami tyrimai, kurie leidžia greičiau aptikti priešinės liaukos vėžį.
Nors tikrosios priešinės liaukos vėžio atsiradimo priežastys dar neaiškios, yra žinoma keletas rizikos veiksnių susirgti šia liga.
Vyrai, kurių artimi giminės (tėvas, brolis, dėdė) serga ar sirgo priešinės liaukos vėžiu, turi šiek tiek didesnę šios ligos riziką.
Jei keletas šeimos moterų sirgo krūties vėžiu, ypač jei jos susirgo būdamos mažiau nei 40 metų amžiaus, tai gali reikšti, jog šeimos palikuonys paveldi mutavusį geną. Tos šeimos vyrai gali turėti padidėjusią priešinės liaukos vėžio riziką.
Pastebėta, kad kai kurių etninių grupių žmonės turi didesnę priešinės liaukos vėžio riziką, pavyzdžiui, afroamerikiečiai gerokai dažniau serga šia liga nei baltieji amerikiečiai. Tarp Azijos vyrų priešinės liaukos vėžys – reta liga.
Gausus riebaus gyvulinės kilmės maisto bei nepakankamas šviežių daržovių ir vaisių vartojimas didina priešinės liaukos vėžio riziką. Pomidorai bei iš jų pagaminti produktai, kaip kečupas, apsaugo nuo priešinės liaukos vėžio. Taip veikia pomidoruose esanti medžiaga likopenas. Įrodyta, kad maisto papildai, turintys mikroelemento seleno, mažina priešinės liaukos vėžio riziką.
Mokslininkai tęsia priešinės liaukos vėžio rizikos veiksnių paieškas.
Kai vėžys priešinėje liaukoje yra ankstyvos stadijos, jokių juntamų simptomų nebūna. Jie atsiranda, kai vėžinis mazgas būna pakankamai didelis, kad galėtų spausti šlaplę ir trikdyti šlapinimąsi.
Vyrų, peržengusių 50 metų amžiaus ribą, priešinė liauka dažniausiai būna padidėjusi, išvešėjusi ne dėl vėžio, bet dėl daug dažniau pasitaikančios gerybinės priešinės liaukos hiperplazijos (GPH).
Abiem atvejais, ar priešinė liauka būtų padidėjusi dėl vėžio, ar dėl GPH, simptomai panašūs:·
- šlapinimasis pasunkėja, nes šlapimo srovė, verždamasi per padidėjusios priešinės liaukos spaudžiamą šlaplę, susilpnėja, susiaurėja
- šlapinimasis padažnėja, ypač naktį, nes, susiaurėjus šlaplei, šlapimo pūslėje po šlapinimosi nuolat lieka šlapimo
- šlapinimosi metu skauda
- šlapimas kraujingas (šis simptomas nėra dažnas)
Jei pradeda varginti minėti simptomai, būtina nedelsiant kreiptis į urologą. Svarbu prisiminti, kad dažniausiai priešinė liauka padidėja ne dėl vėžio. Tačiau bet kokiu atveju, sutrikdytas šlapinimasis kelia pavojų sveikatai, todėl gydymas būtinas.
Kaip minėta, vėžinis procesas priešinėje liaukoje vystosi lėtai, šlapinimosi simptomų gali nebūti daugelį metų, pačioje priešinėje liaukoje jau esant vėžio ląstelių. Kartais pirmasis priešinės liaukos vėžio simptomas gali pasireikšti kaulų (dubens, šlaunies, klubo ir kt.) skausmais. Tai reiškia, kad vėžio ląstelės iš pirminio židinio priešinėje liaukoje išplito, susidarė ligos metastazės kauluose.
Paprastai pacientą pirmiausia apžiūri šeimos gydytojas ir jei reikia, pasiunčia jį pas urologą. Pirmieji tyrimai, kuriuos atlieka gydytojas – digitalinis rektalinis priešinės liaukos tyrimas ir PSA kraujyje tyrimas.
Digitalinis rektalinis tyrimas (priešinės liaukos apčiuopa pirštu per tiesiąją žarną)
Priešinė liauka užpakaline savo dalimi prigludusi prie tiesiosios žarnos sienelės, todėl gydytojas, pirštu čiuopdamas priešinę liauką per tiesiąją žarną, jaučia jos pakitimus. Tai nėra maloni procedūra pacientui, bet visai neskausminga. Jei priešinė liauka yra pažeista vėžio, ji kieta ir gruoblėta, o esant GPH, ji padidėjusi, pakietėjusi, bet lygi. Tačiau, kaip minėta, vėžinis procesas priešinėje liaukoje vystosi lėtai, tad jos apčiuopos metu jokių pastebimų pakitimų pirštu galima ir neapčiuopti, organas atrodo normalus, nors vėžys jame jau yra.
PSA (Prostatos specifinio antigeno) nustatymas
PSA lygiui kraujyje nustatyti kraujas paprastai paimamas iš venos alkūnės linkyje. PSA yra baltyminė medžiaga, kurią gamina prostata, jos nedideli kiekiai visada yra sveiko vyro kraujyje. Kai prostatoje yra vėžys, PSA kiekis kraujyje dažniausiai padidėja. Tačiau aptikus padidėjusį PSA lygį kraujyje negalima 100 procentų tvirtinti, kad aptiktas ir prostatos vėžys, nes PSA lygis padidėja ne tik dėl vėžio, bet ir dėl kitų priežasčių:
- didėjant vyrų amžiui
- esant prostatos uždegimui
- esant šlapimo takų infekcijai
- šlaplėje esant kateteriui
- po šlapimo pūslės ar prostatos chirurginių intervencijų
- po prostatos masažo
- po kitokio mechaninio prostatos dirginimo, pvz. pavažiavus ilgesnį atstumą dviračiu
- kita
Taigi padidėjęs PSA lygis kraujyje leidžia tik įtarti prostatos vėžį. Vėžio diagnozę patvirtinti ar paneigti galima tik atlikus kitus būtinus tyrimus (apie tai bus kalbama žemiau). Pasitaiko prostatos vėžio atvejų, kai PSA lygis kraujyje išlieka normalus.
50 metų amžiaus vyrų normalus PSA lygis yra apie 2,8 nanogramų mililitre kraujo, 70 metų – apie 5,3. Aptikus, kad PSA lygis didesnis, būtina išsiaiškinti, ar šis padidėjimas nėra dėl vėžio: būtina atlikti prostatos biopsiją ir gautą medžiagą mikroskopiškai ištirti.
Po tinkamo ir efektyvaus prostatos vėžio gydymo PSA lygis kraujyje sumažėja iki labai mažų skaičių, artimų 0 (priklauso nuo gydymo). Toks PSA lygis turi išlikti visą likusį gyvenimą arba tol, kol liga nepradeda progresuoti.
PSA lygis kraujyje nuolat tikrinamas. Jei jis padidėja, tai gali reikšti, kad liga atsinaujina. Taigi, po gydymo nuolat tiriant PSA lygį, galima įvertinti, ar gydymas buvo radikalus, efektyvus, ar liga neprogresuoja.
Pašalinus prostatą, PSA lygis kraujyje sumažėja iki labai žemo – mažesnio negu 0,2 ng/ml. Po spindulinio prostatos vėžio gydymo PSA taip pat sumažėja, tačiau lėčiau ir ne taip ryškiai kaip po operacijos. Mat operuojant prostata pašalinama visiškai, o po spindulinio gydymo ji lieka.
Jei po operacijos ar spindulinio gydymo PSA lygis nesumažėja arba net didėja, kyla įtarimas, kad prostata pašalinta neradikaliai arba kad liga progresuoja, vystosi metastazės. Reikalingi papildomi tyrimai. Todėl ypač svarbu reguliariai lankytis pas urologą.
Transrektalinis prostatos tyrimas ultragarsu (TRUS – trans rectal ultrasound scan). Tiriant prostatą ultragarsu, per išeinamąją angą į tiesiąją žarną švelniai įstumiamas nedidelis pailgos formos aparato daviklis, prieš tai ant jo užmovus sterilų prezervatyvą, pateptą geliu. Tyrimas atliekamas pacientui gulint ant šono. Ultragarso bangos, kurias skleidžia aparato daviklis, pasiekia prostatą ir aidu grįžta atgal. Kompiuterinės technikos suformuotas prostatos vaizdas matomas ekrane.
Tai labai informatyvus tyrimas: apžiūrima prostata, išmatuojamas jos dydis, tūris, įvertinamas organo audinių tankis, įvertinama, ar nėra vietų, įtartinų dėl vėžio. Tyrimo metu galima atlikti ir prostatos biopsiją. Tyrimas pacientui nėra malonus, bet trunka tik keletą minučių.
Prostatos biopsija
Jei jau atlikti tyrimai – prostatos apčiuopa pirštu, PSA lygio kraujyje nustatymas, tyrimas ultragarsu – leidžia gydytojui įtarti piktybinį procesą prostatoje, vėžio diagnozei patvirtinti ar paneigti būtina įtartinus dėl vėžio prostatos audinius ištirti mikroskopu.
Prostatos audinio mėginių gaunama atlikus prostatos biopsiją. Biopsija paprastai atliekama duriant adata į prostatą per tiesiosios žarnos sienelę, veiksmus kontroliuojant ultragarsu, t. y. prostatos tyrimo ultragarsu metu. Visa, kas atliekama, matoma ultragarso aparato ekrane.
Į prostatą duriama specialia adata, įdėta į vadinamąjį “pistoletą”. “Iššovus” adatą, ji įsminga į numatytą prostatos vietą, automatiškai paimamas audinio mėginys. Adata ištraukiama, mėginys paskleidžiamas ant objektinio stiklelio. Tokiu būdu atliekama 6–10, kartais ir daugiau “šūvių”, kaskart paimamas mėginys vis iš kitos prostatos vietos. Visus mėginius iš įvairių prostatos vietų patologas ištiria mikroskopu, išvadas pateikia po kelių dienų.
Visa biopsijos procedūra atliekama vietinės nejautros sąlygomis, į tiesiosios žarnos spindį įšvirkštus vietinio veikimo anestetikų. Po biopsijos infekcijos rizikai sumažinti pacientui skiriami antibiotikai. Parą ar dvi po biopsijos gali būti kraujo šlapinantis ar tuštinantis.
Kiekvienu atveju prieš atliekant prostatos biopsiją, gydytojas pacientui paaiškina, kaip reikėtų pasiruošti procedūrai, kaip ji bus atliekama, kokių gali būti komplikacijų ir kaip jų išvengti. Gaila, bet 20 % atvejų prostatos vėžio nepavyksta įrodyti ir atlikus biopsiją bei ištyrus medžiagą mikroskopu. Tokiais atvejais nors biopsijos rezultatai ir negatyvūs, įtarimas dėl vėžio lieka, todėl praėjus tam tikram laikui biopsiją reikia pakartoti.
Kiti tyrimai
Jei nustatytas prostatos vėžys, būtina įvertinti bendrą paciento sveikatos būklę bei įsitikinti, ar liga neišplito už organo ribų – reikia atlikti kitus tyrimus. Nebūtinai visi toliau minimi tyrimai atliekami kiekvienu prostatos vėžio atveju. Kokie tyrimai reikalingi, sprendžia gydytojas.
- Rentgeniniai tyrimai
- Intraveninė urograma
- Kaulų skenavimas. Kaip minėta, prostatos vėžys greičiausiai metastazuoja į kaulus. Šis tyrimas atliekamas nustačius prostatos vėžį, kai yra didelė metastazių kauluose tikimybė – aukštas PSA lygis kraujyje, pacientas skundžiasi kaulų skausmais, gydytojas pirštu apčiuopia didelę, gruoblėtą prostatą ir kt.
- Pilvo organų ultragarsinis tyrimas
- Kompiuterinė tomografija (KT). Prostatos vėžio atveju gali būti atlikta dubens srities organų KT, tačiau kai reikia, atliekama ir kitų sričių KT. Kai atliekama dubens srities organų KT, pacientui keletą valandų prieš tyrimą duodama išgerti specialios kontrastinės medžiagos, kad KT nuotraukų vaizdai būtų aiškesni ir lengviau įvertinami.
- Magnetinio rezonanso tomografija
- Cistoskopija
Paprastai visus piktybinius navikus kasdienybėje vadiname vėžiu, tačiau gydytojai žino, jog vėžys yra toks piktybinis navikas, kuris išsivysto iš epitelinio audinio ląstelių. Epitelinis audinys sudaro visų kūno gleivinių paviršinį sluoksnį, o gleivinės iškloja kvėpavimo, šlapimo, lyties, virškinamojo trakto takus.
Prostata, kaip liauka, gaminanti sekretą, sudaryta iš liaukinio audinio, kuris yra ne kas kita, kaip liaukinis epitelis. Iš šio epitelio išsivystęs piktybinis navikas yra prostatos vėžys. Liaukinis audinys išsidėstęs periferinėje prostatos dalyje, todėl ir vėžys pradeda augti periferinėse organo srityse.
Naviko diferenciacijos laipsnis
Apie prostatos vėžio agresyvumą galimą spręsti pagal vėžio ląstelių diferenciacijos laipsnį. Vėžio diferenciacijos laipsnį nustato patologas, kai mikroskopu tiria naviko biopsinės medžiagos ląsteles
Piktybinių ląstelių diferenciacijos laipsnis parodo, kiek jos pakitusios, palyginti su ląstelėmis, iš kurių išsivystė. Kuo vėžio ląstelė labiau artima sveikajai, t. y. labiau diferencijuota, tuo ji mažiau piktybiška, lėčiau auga navikas, ligos eiga švelnesnė. Kuo vėžio ląstelė labiau pakitusi, nutolusi nuo sveikos ląstelės, t. y. mažiau diferencijuota, tuo ligos eiga agresyvesnė. Aukšto laipsnio diferenciacijos navikas žymimas simboliu G1, vidutinio G2, žemo – G3–4
Esant prostatos vėžiui dažniau vadovaujamasi diferenciacija pagal Gleasono sistemą. Šiuo atveju apžiūrimų per mikroskopą prostatos vėžio ląstelių diferenciacija vertinama nuo 3 iki 5. Apžiūrimame preparate randama įvairios diferenciacijos vėžio ląstelių: 3, 4 ar 5. Du dažniausiai preparate pasitaikantys diferenciacijos laipsniai sudedami, jų suma ir reiškia diferenciaciją pagal Gleasoną. Kuo suma mažesnė, tuo liga mažiau piktybiška, kuo didesnė, tuo ligos eiga prastesnė, greitesnis metastazavimas.
Mažiausia pagal Gleasono sistemą prostatos vėžio diferenciacijos suma yra 6, tuomet ligos eiga švelnesnė, 7 – ligos eiga vidutinio agresyvumo, 8–10 – ligos eiga gali būti agresyvi, greitesnė metastazavimo galimybė.
Prostatos vėžio stadijos
Vėžio išplitimui apibūdinti onkologijoje vartojama sąvoka “vėžio stadijos“. Paprastai skiriamos 4 vėžio stadijos: maži ar neišplitę už organo ribų navikai – pirma arba antra stadija, išplitę į gretimas struktūras – trečia, išplitę į kitus, toli nuo pirminio židinio esančius organus navikai – ketvirta stadija.
Ligos išplitimui, t. y. stadijai, apibūdinti naudojama TNM simbolių sistema. Ligos stadija nustatoma, kai, pacientą ištyrus, įvertinama TNM reikšmių kombinacija: kokio dydžio navikas, ar yra metastazių sritiniuose limfmazgiuose ir kituose tolimuose organuose. Šiuo principu naudojamasi ir nustatant prostatos vėžio stadiją.
T reiškia naviko apimtį
T1 – navikas nesukelia jokių juntamų simptomų, yra per mažas, kad jį būtų galima aptikti čiuopiant pirštu per tiesiąją žarną. Navikas gali būti aptinkamas, kai dėl padidėjusio PSA lygio kraujyje atliekama prostatos biopsija ir medžiagą ištiria patologas ar dėl kokios nors priežasties atliekama TUR (transuretrinė prostatos rezekcija) ir gautą medžiagą ištiria patologas.
T2 – navikas yra prostatoje, t. y. dar neperžengęs jos ribų, apčiuopiamas pirštu per tiesiąją žarną, aptinkamas ultragarsinio tyrimo metu. Dažnai ir tokio dydžio navikai juntamų simptomų nesukelia.
T3/T4 – navikas peržengęs prostatą gaubiančią kapsulę ar išplitęs, įaugęs į aplink prostatą esančius organus.
T1 ir T2 dydžio prostatos navikai vertinami kaip lokalūs (neišplitę) navikai arba vadinami ankstyvuoju prostatos vėžiu. T3–T4 navikai vertinami kaip vietiškai arba lokaliai išplitęs prostatos vėžys.
N reiškia sritinius limfmazgius
N0 – ligos metastazių sritiniuose, t. y. mažojo dubens limfmazgiuose,nėra.
N1 – yra ligos metastazių sritiniuose limfmazgiuose.
M reiškia vėžio metastazes tolimuose nuo pirminio naviko organuose
M0 – tolimųjų ligos metastazių nėra.
M1 – yra ligos metastazių kituose, tolimuose organuose.
Dažniausiai prostatos vėžio metastazės aptinkamos kauluose, gali būti ir kitur.
Numatyti geriausią prostatos vėžio gydymą konkrečiam pacientui nėra visada paprasta, nes reikia įvertinti daugelio faktorių įtaką. Atsižvelgiama į tai:
- kokia yra bendra paciento sveikatos būklė, ar pacientas serga dar kokiomis nors kitomis ligomis
- kokia prostatos vėžio stadija, diferenciacijos laipsnis
- ar yra tolimųjų vėžio metastazių
- koks PSA lygis kraujyje
- kokie galėtų būti šalutiniai gydymo efektai
- ar pacientas pasirengęs toleruoti galimus šalutinius gydymo poveikius dėl naudos, pasiekiamos gydant prostatos vėžį
- koks paciento amžius
Kokiu būdu gydyti pacientą, paprastai tariasi chirurgas (šiuo atveju urologas), onkologas radioterapeutas, onkologas chemoterapeutas.
Aktyvi sveikatos būklės stebėsena
Privalumai:
- Išvengiama bereikalingo gydymo ir jo šalutinių poveikių
- Nustatoma, kuriems pacientams reikia radikalaus gydymo, kuriems ne
- Nesutrikdomas kasdienis gyvenimas
Trūkumai:
- Nors pacientas aktyviai stebimas, tačiau gali būti neramu dėl ateities
- Negarantuojama, kad ir vėliau gydymo bus išvengta
Radikalus chirurginis gydymas (prostatektomija)
Privalumai:
- Vėžys gali būti visiškai išgydytas
- PSA tyrimai po operacijos leidžia lengvai aptikti ligos recidyvą
Trūkumai:
- Po operacijos reikia apie savaitę gulėti ligoninėje
- Impotencijos rizika
- Šlapimo dalinio nelaikymo rizika
Išorinė radioterapija
Privalumai:
- Vėžys gali būti visiškai išgydytas
- PSA tyrimai po radioterapijos leidžia aptikti ligos recidyvą (nors PSA lygio kitimus sunkiau interpretuoti nei po chirurginio gydymo)
- Nebūna nukraujavimo, kaip operacijos metu
- Nereikia bendrosios narkozės
Trūkumai:
- 6–7 savaites reikia eiti į švitinimo seansus
- Gali varginti bendras silpnumas gydymo metu ir po jo
- Gali išsivystyti šalutiniai poveikiai: viduriavimas, cistitas
- Ilgą laiką gali varginti pospindulinis šlapimo pūslės ir tiesiosios žarnos pažeidimas
- Impotencijos rizika
Brachiterapija (spindulinio gydymo rūšis)
Privalumai:
- Vėžys gali būti visiškai išgydytas
- Nesudėtingos procedūros (apima kelias planavimo ir 1 gydymo procedūrą)
- Greitai sugrįžtama į įprastinį gyvenimo ritmą
- PSA tyrimai po brachiterapijos leidžia aptikti ligos recidyvą (nors PSA lygio kitimus sunkiau interpretuoti nei po chirurginio gydymo)
Trūkumai:
- Gali tapti šlaplės (uretros) susiaurėjimo priežastimi (sunkiau šlapintis)
- Gali atsirasti šalutiniai poveikiai, kaip cistitas, viduriavimas
- Tinka tik labai mažos apimties prostatos vėžiui gydyti
- Nežinomi vėlyvieji (praėjus ilgam laiko tarpui) šalutiniai poveikiai, nes tai gana naujas gydymo metodas
- Reikia nuskausminimo
- Pacientas gali keletą mėnesių justi deginimą šlapinandamasis
- Gali trumpesniam ar ilgesniam laikui sutrikti erekcija
- Didesnė šlapimo nelaikymo rizika nei po išorinės radioterapijos
- Didesnė cistito ir uretrito (šlaplės uždegimo) rizika nei po išorinės radioterapijos
Esant ankstyvam prostatos vėžiui galimi keli gydymo būdai:
- stebėjimas ir laukimas
Jei prostatos vėžys nustatomas labai ankstyvos stadijos, t. y. kai navikas yra tik pačioje liaukoje ir nesukelia jokių simptomų, nebūtina skirti jokio gydymo. Taip daroma todėl, kad vėžys prostatoje dažnai auga labai iš lėto, nesukeldamas jokių sveikatos problemų ir neturėdamas reikšmės gyvenimo trukmei. O pats prostatos vėžio gydymas gali sukelti tokius šalutinius poveikius kaip impotencija, šlapimo nelaikymas, kurie daug labiau pablogina gyvenimo kokybę nei pats ankstyvasis prostatos vėžys.
Jei gydytojai pataria neskirti jokio gydymo, tokiu atveju pacientui skiriamas aktyvus jo sveikatos stebėjimas ir laukimas.
Stebėjimas
Aktyvaus sveikatos būklės stebėjimo taktika taikoma jauniems, stipriems vyrams, kuriems nustatytas ankstyvas prostatos vėžys. Nustačius, kad vėžys sparčiai auga, jau reikės pradėti prostatos vėžio gydymą. Tie vyrai, kuriems spartesnio vėžio augimo požymių nenustatoma, stebimi toliau.
Tai reiškia, kad gydytojas nuolat akylai stebės paciento sveikatą. PSA testu ir biopsija galima nustatyti ankstyvą prostatos vėžį, tačiau lieka neaišku, ar navikas augs pakankamai greitai, kad atsirastų juntamų ligos simptomų.
Neretai prostatos vėžys auga lėtai ir nesukelia sveikatos problemų visą žmogaus gyvenimą. Visi prostatos vėžio gydymo būdai susiję su šalutiniais poveikiais sveikatai, kurie gali sukelti daugiau problemų (impotencija, šlapimo nelaikymas) nei aktyviai negydoma liga. Taigi gydytojai, esant ankstyvai vėžio stadijai, gali patarti pastebėti, kaip vystysis vėžinis procesas, o ne iškart siūlyti operaciją ar spindulinį gydymą.
Taigi, jei pacientas sutinka su aktyvaus stebėjimo taktika, jam kas 1–3 mėnesius bus nustatomas PSA lygis kraujyje, gydytojas teirausis, ar neatsirado kokių nors simptomų, dažniau atliks prostatos apčiuopą per tiesiąją žarną.
Jei PSA lygis kraujyje pradėtų didėti, turės būti atliekama pakartotinė prostatos biopsija. Jei bus įsitikinta, kad vėžys prostatoje didėja, auga, nedelsiant bus pradėtas gydymas – chirurginis ar spindulinis.
Laukimas
Ši taktika taikoma vyresnio amžiaus vyrams arba vyrams, sergantiems dar ir kitomis sunkiomis ligomis, kuriems rizikingas chirurginis ar spindulinis gydymas.
Jei laikui bėgant atsiranda ligos simptomų, tuomet skiriami vaistai ar kitas gydymas, siekiant nuslopinti simptomus. Prostatos vėžys, kaip minėta, auga iš lėto, nesukeldamas juntamų simptomų, neturėdamas įtakos gyvenimo trukmei.
- chirurginis gydymas (prostatos pašalinimas)
- radioterapija (išorinė radioterapija arba brachiterapija)
Kartais ankstyvas prostatos vėžys gydomas naudojant kelių šių būdų derinį.
Gydymo alternatyvos
Gydyti anktyvąjį prostatos vėžį gali būti taikomas vienas iš šių metodų – chirurginis prostatos pašalinimas ar prostatos radioterapija. Kartais, jei vėžio ląstelių lieka, praėjus tam tikram laikui liga gali atsinaujinti. Tačiau vis dėlto chirurginis prostatos pašalinimas ar radioterapija yra pakankamai patikimi gydymo būdai ankstyvojo prostatos vėžio atveju. Kiekvienas iš jų turi savo privalumų ir trūkumų.
Pacientas supažindinamas su jo ligos gydymo galimybėmis, jų privalumais ir trūkumais – jis pats gali nuspręsti ir pasirinkti, kokio gydymo norėtų.
Gydymas hormonais gali būti skiriamas prieš ar po operacijos ar radioterapijos.
Lokaliai išplitusiu prostatos vėžiu laikomas toks navikinio proceso išplitimas, kai pirminis navikas yra T3 ar T4 apimties, bet tolesnio jo plitimo nenustatyta.
Dažniausiai šiais atvejais taikomas gydymas hormonais, radioterapija arba abiejų metodų derinys. Gydymas leidžia situaciją kontroliuoti daugelį metų, o kai kuriais atvejais ir lokaliai išplitęs prostatos vėžys gali būti visiškai išgydytas. Chirurginis gydymas esant lokaliai išplitusiam prostatos vėžiui netaikomas.
Senyvo ar seno amžiaus pacientams, nejaučiantiems prostatos vėžio simptomų arba sergantiems ir kitomis sunkiomis lėtinėmis ligomis, kartais geriausia taktika – laukimas, t. y. ne aktyvus vėžio gydymas, bet reguliari proceso kontrolė atliekant PSA tyrimą ir, jei atsiranda vėžio simptomų, jų kontrolė. Tai susiję su tuo, kad, prostatos vėžys auga lėtai, todėl senyviems, ypač turintiems kitų sunkių ligų pacientams, neverta rizikuoti patirti aktyvaus gydymo sukeliamus šalutinius poveikius.
Kai prostatos vėžys išplitęs į kitus organus (metastazės dažniausios kauluose), taikomas gydymas hormonais. Šis gydymas leidžia efektyviai kontroliuoti ligos eigą ilgą laiką – sumažėja navikas, palengvėja šlapinimasis, išnyksta skausmas.
Chemoterapija gali būti taikoma, jei gydymas hormonais laikui bėgant tampa nebeefektyvus. Chemoterapija negali visiškai sunaikinti išplitusio vėžio, bet gali sumažinti naviko apimtį ir taip sušvelninti simptomus. Ji, esant tolimosioms metastazėms, gerokai pagerina paciento gyvenimo kokybę, prailgina gyvenimo trukmę, tačiau turi ir šalutinių poveikių. Gydytojas prieš pradėdamas chemoterapiją įvertina, kaip chemoterapijos šalutiniai efektai gali paveikti konkretaus paciento bendrąją sveikatos būklę.
Ligai atsinaujinus po chemoterapijos ar progresuojant jos metu gali būti paskirtas gydymas naujos kartos vaistais, veikiančiais androgenų sintezę ir slopinančiais naviko bei metastazių augimą. Vaistai yra tablečių forma ir gali būti vartojami namuose. Gydymas pagerina ligonio gyvenimo kokybę, sumažina skausmus, prailgina gyvenimo trukmę ir yra palyginus neblogai toleruojamas. Gydymą skirti gali gydytojas urologas arba gydytojas chemoterapeutas, įvertinęs bendrą ligonio būklę.
Chirurginė operacija– radikali prostatektomija – metastazinio prostatos vėžio atveju netaikoma. Tačiau transuretrinė prostatos rezekcija (TUR), kaip palengvinanti operacija sutrikus šlapinimuisi, gali būti atliekama.
Radioterapija gali būti naudojama kaip paliatyvus (palengvinantis) gydymas, kai siekiama sumažinti ar visiškai numalšinti skausmą ligos metastazių esant kituose organuose, dažniausiai kauluose. Jei prostatos vėžio metastazių yra kauluose, radioterapija taikoma kaulų skausmams malšinti – švitinami kaulai, kur yra metastazių. Gali būti 1 ar keli švitinimo seansai realizuojant didelę spindulių dozę į metastazę arba dozė susmulkinama į mažesnes ir realizuojama per 2–3 savaites. Skausmas kartais atlėgsta per keletą dienų, kartais per ilgesnį laiką. Jei reikia, skiriami skausmą malšinantys vaistai.
Gydymas radioaktyviuoju stroncus 89 naudojamas esant daugybinėms prostatos vėžio metastazėms kauluose, kai pacientą vargina kaulų skausmai.
Jei metastazės atsiranda stuburkauliuose, jaučiamas galūnių silpnumas, dilgčiojimas, tirpimas. Tai susiję su spinalinių nervų spaudimu. Jei metastazės nebus gydomos, stuburkauliai gali suirti ir sulūžti, lūždami suspausti ir stuburo smegenis. Todėl labai svarbu, kad pacientas, pajutęs skausmą stubure, rankų ar kojų tirpimą bei dilgčiojimą, tuoj pat nuvyktų pas gydytoją.
Bifosfanatų naudojimas gydant prostatos vėžį
Vaistai, vadinami bifosfanatais, naudojami, kai yra prostatos vėžio metastazių kauluose, pacientą vargina kaulų skausmai bei yra kaulų lūžimų pavojus. Šie vaistai slopina kalcio pasišalinimą iš kaulinio audinio, t.y. apsaugo kaulus nuo “suminkštėjimo”.
Kokios apimties, kokio pobūdžio chirurginė operacija gali būti atliekama, priklauso nuo prostatos vėžio tipo, dydžio ir išplitimo, t. y. nuo stadijos. Gydant anktyvąjį prostatos vėžį tai gali būti:·
- radikali prostatektomija. Šią operaciją tikslinga atlikti pacientams, sergantiems ankstyvuoju prostatos vėžiu ir turintiems mažiau nei 70 metų amžiaus.
- radikali prostatektomija, atliekama laparoskopu. Vėžio pažeista prostata pašalinama pro nedideles angeles pilvo sienoje, panaudojant laparoskopinę įrangą. Prostatektomiją laparoskopu gali atlikti tik tam pasiruošę chirurgai.
Ši operacija – pagrindinis ankstyvojo prostatos vėžio gydymo būdas. Operacijos metu per pilvo sienos pjūvį visiškai pašalinama prostata. Nors prostatektomijos metu kartu su prostata turėtų būti pašalintos visos vėžio ląstelės, tačiau kartais vėžinis procesas buvusioje prostatos vietoje gali vėl atsinaujinti. Tuomet taikoma radioterapija – apšvitinama prostatos sritis, aplinkiniai audiniai. Apšvitos dozė šiais atvejais mažesnė, nei būtų, jei spindulinė terapija būtų pasirinkta, kaip pirminis gydymo būdas.
Po operacijos
Po operacijos, kol pacientas nevalgo ir negeria, į veną lašinami skysčiai bei maitinamieji tirpalai – taip organizmas gauna reikiamą skysčių bei maisto medžiagų kiekį. Šlapimas nuteka kateteriu, per šlaplę įstumtu į šlapimo pūslę. Pilvo apatinėje dalyje yra operacinės žaizdos audinių siūlė, kurioje keletą parų paliekami vamzdeliai (drenai). Per juos iš žaizdos gilumos išteka besikaupiantis audinių sekretas. Keletą savaičių po operacijos pacientas gali jausti skausmą operuotoje srityje, ypač vaikščiodamas. Skausmą malšinantys vaistai efektyviai padeda susidoroti su šia problema. Pacientas iš ligoninės į namus išrašomas praėjus maždaug 10 dienų po operacijos. Tačiau kateteris šlapimo pūslėje turi būti apie 2–3 savaites, kol sugis šlaplė (šlapimkanalis). Pacientas turi palaikyti glaudžius ryšius su operavusiu gydytoju, slaugytojomis, kad galėtų išspręsti atsiradusias problemas.
Šalutiniai prostatektomijos poveikiai
Po prostatektomijos gali sutrikti erekcija, t. y. išsivystyti lytinė impotencija. . Impotencijos priežastis – sutrikusi varpos inervacija dėl operacijos metu pažeistų nervų, nes, siekiant radikaliai pašalinti prostatą, kartais neįmanoma išvengti nervų pažeidimo. Atlikus nervus išsaugančią prostatektomiją, potencija išlieka.
Kita galima prostatektomijos komplikacija – šlapimo nelaikymas. Šlapimo nelaikymas po prostatektomijos pasitaiko rečiau. Pacientai šlapimo nelaikymą pajunta po to, kai iš šlapimo pūslės ir šlapimkanalio pašalinamas kateteris. Laikui bėgant situacija pagerėja.
Kitas, rečiau pasitaikantis šalutinis operacijos poveikis – šlapimo pūslės kaklelio ir šlaplės sujungimo vietos randėjimas, sukeliantis šlapimo nutekėjimo sutrikimų. Tačiau šie sutrikimai gana nesunkiai pašalinami transuretrinės incizijos (TUI) – rando įpjovimo per šlaplę – būdu.
T1c – navikas nesukelia jokių juntamų simptomų, yra per mažas, kad jį būtų galima nustatyti čiuopiant pirštu per tiesiąją žarną, tiriant ultragarsu ar KT. Navikas gali būti aptiktas, kai dėl padidėjusio PSA lygio kraujyje atliekama prostatos biopsija ir medžiagą ištiria patologas ar dėl kokios nors priežasties atliekama TUR (transuretrinė prostatos rezekcija, kitaip sakant, prostatos rezekcija per šlapimkanalį) ir gautą medžiagą ištiria patologas.
T2a – navikas apėmęs tik pusę arba mažiau vienos prostatos skilties, neperžengęs prostatos kapsulės ribų.
Vidutinės prognozės prostatos vėžys – navikas T2b – T2c dydžio, diferenciacija pagal Gleasoną – 7, PSA 10–20 ng/ml.
T2b – navikas pažeidęs daugiau kaip pusę vienos skilties, bet ne abi prostatos skiltis, neperžengęs prostatos kapsulės ribų
T2c – pažeistos abi skiltys
T3a – navikas pažeidęs vienos prostatos skilties kapsulę
T3b – navikas infiltravęs abiejų skilčių kapsulę
T3c – pažeistos ir sėklinės pūslelės
- pacientui dar iki procedūros atlikta transuretrinė prostatos rezekcija (TUR) – padidėja šlapimo nelaikymo rizika;
- prostata padidėjusi, jos tūris daugiau nei 60 ml – kaulinis dubens lankas gali trukdyti implantuoti sėklas;
- pacientas labai nutukęs – iš esmės procedūrą galima atlikti, tačiau įranga negali išlaikyti per didelio svorio arba procedūrai atlikti naudojami įrankiai būna per trumpi
- paciento bendroji sveikatos būklė pagal ECOG skalę įvertinama ≥ 2 balais. Tai reiškia, kad pacientas dėl sunkios sveikatos būklės, lovoje praleidžia daugiau nei pusę dienos, jam reikalinga slauga;
- pacientas serga sunkiomis gretutinėmis ligomis – nestabilia krūtinės angina; miokardo infarktu (kai nuo jo praėję mažiau nei 6 mėnesiai); paūmėjusia lėtine obstrukcine plaučių liga ar kita plaučių liga, reikalaujančia gydymo ligoninėje; kepenų nepakankamumu; inkstų nepakankamumu (kai reikalinga dializė); ūmia bakterine ar grybeline infekcija ir kt.
- pacientui būna epilepsijos priepuolių;
- pacientas serga psichikos liga, reikalaujančia gydymo ligoninėje;
- prostatos tūris viršija 60 ml,
- pacientas serga sistemine vilklige ar kita jungiamojo audinio liga
Pacientui iš anksto paaiškinama apie procedūros eigą bei apie galimus šalutinius poveikius. Jei pacientas sutinka su gydymu brachiterapijos metodu, jis pasirašo sutikimo gydytis lapą.
Brachiterapijos procedūrai atlikti pacientas paguldomas į ligoninę. Iš vakaro jį apžiūri gydytojas anesteziologas, paaiškina nuskausminimo svarbą procedūros metu, informuoja, kokia anestezija bus atliekama pacientui, galimus šalutinius anestezijos poveikius. Jei pacientas sutinka su siūloma anestezija, jis pasirašo atitinkamą sutikimo, lapą.
Brachiterapijos procedūrai atlikti labai svarbu, kad tiesioji žarna būtų švari. Tam dieną prieš procedūrą skiriami vidurius išvalantys vaistai (fortransas), vakare ir iš ryto dar atliekama valomoji klizma.
Dieną prieš procedūrą pacientas turi pradėti vartoti jam paskirtus antibiotikus.
Jei pacienas turi giliųjų apatinių galūnių venų problemų, jam siekiant išvengti trombozės, paskiriamas heparinas. Jei pacientas dėl kokių nors gretutinių ligų nuolat vartoja kraujo krešėjimą mažinančius vaistus, šių vaistų vartojimas laikinai nutraukiamas, kad būtų išvengta kraujavimo brachiterapijos metu.
Brachiterapijos procedūrą sudaro kompiuterinis dozimetrinis planavimas – suplanuojama, į kurias prostatos vietas ir kiek sėklų reikia implantuoti, kad prostata sugertų reikiamą jonizuojančiosios spinduliuotės dozę, o šalimais esanti šlapimo pūslė, tiesioji žarna, šlapimkanalio dalis, einanti per prostatą, liktų nepažeisti – ir sudaryto plano įvykdymas – tiksliai pagal sudarytą dozimetrinį planą į prostatą implantuojamos radioaktyviosios sėklos. Atliekant šią procedūrą sutartinai dirba gydytojas radioterapeutas ar/ir urologas ir medicinos fizikas.
Žemos dozės galios brachiterapija atliekama operacinėje, spinalinės ar bendrosios nejautros sąlygomis. Pacientas ne tik nejaučia atliekamų veiksmų, bet ir visos procedūros metu dubens organai būna vienodoje padėtyje – dėl to įmanoma sėklas implantuoti visiškai tiksliai pagal sudarytą dozimetrinį planą. Pacientas brachiterapijos procedūros metu guli ant nugaros, kojos išskėstos, per pakinklius padėtos ant laikiklių – gydytojas patogiai atlieka reikiamus veiksmus
Brachiterapijos procedūros metu pacientas, ultragarso daviklis, ultragarso aparatas, kompiuterinė įranga, su kuria dirba medicinos fizikas, sudaro vieningą sistemą – prostatos vaizdai tuo pačiu metu matomi UG aparato ekrane ir medicinos fiziko kompiuteryje, kuriame ir atliekamas dozimetrinis planavimas.
Dozimetriniam planui sudaryti kas 5 mm per visą prostatos išilginę ašį gaunami skersiniai prostatos vaizdai. Tai atliekama keičiant daviklio padėtį tiesiojoje žarnoje. Gydytojas kiekviename skersiniame vaizde pažymi prostatos ribas su šlapimo pūsle, tiesiaja žarna, per prostatą einančia šlapimkanalio dalimi, apibrėžia prostatos apimties kontūrus, paskiria dozę, kuria turėtų būti apšvitinta prostata. Po to medicinos fizikas, naudodamas specialią kompiuterinę programą, atlieka dozimetrinį planavimą, t. y. apskaičiuoja, į kurias prostatos vietas ir kiek sėklų reikės implantuoti, kad prostata būtų apšvitinta reikiama doze (2 pav.). Parengtą planą įvertina gydytojas radioterapeutas, reikalui esant, jis koreguojamas. Planuojama taip, kad prostata būtų apšvitinta ne mažesne kaip 145 Gy doze, bet šlapimo pūslė ir tiesioji žarna nebūtų pažeistos.
Paprastai po procedūros pacientas stacionare lieka ne mažiau kaip parą – jam rekomenduojama nesikelti iš lovos iki kito ryto. Folley kateteris iš šlapimo pūslės ištraukiamas kitą dieną po brachiterapijos procedūros, pacienui leidžiama pavaikščioti. Jei viskas gerai, pacientai išrašomas į namus. Kartais ištraukus kateterį pacientas pats negali gerai nusišlapinti, vystosi šlapimo susilaikymo simptomai. Jei per 3 paras šlapimo susilaikymo reiškiniai nepraeina, gydytojas urologas priklausomai nuo situacijos sprendžia, ar pakartotinai per varpą įstumti kateterį, ar atlikti troakarinę epicistostomiją (kateteris į šlapimo pūslę įstumiamas perduriant pilvo sieną ir šlapimo pūslę specialiu instrumentu troakaru). Jei šlapimas susilaiko jau pacientui būnant namuose, būtina kreiptis į gydytojus nedelsiant. Kada natūralus šlapinimasis vėl tampa pakankamas, kada galima ištraukti kateterį, stebi ir įvertina gydytojas urologas.
Po procedūros pacientui paskiriami antibiotikai, juos reikia vartoti dar 10 dienų namuose.
Arti šlapimkanalio implantuotos radioaktyviosios sėklos šlapinantis gali patekti į šlapimą, todėl pacientas apie 4 savaites, kol sėklų radioaktyvumas dar aukštas, turi šlapintis per specialų tinklelį–filtrą ar į indą, kad sėkla, iškritusi iš prostatos, būtų sugauta. Sugautą sėklą pacientas turi įdėti į specialų konteineriuką, kuris jam įduodamas išrašant į namus.
Išrašant pacientą iš ligoninės, užpildoma ir pacientui įduodama Radiacinės saugos instrukcija, kurioje yra saugios elgsenos nurodymai ir kiek laiko jų laikytis. Išduodama ir Radioaktyviųjų šaltinių implantavimo kortelė, kuri yra dokumentas, įrodantis, kad pacientas tikrai savyje nešioja implantus.
Instrukcijoje nurodomos rekomendacijos, kaip elgtis po sėklų implantacijos:
vengti artimo kontakto su nėščiomis moterimis ir vaikais – laikytis nuo jų ne mažesniu nei 1 m atstumu 2 savaites po procedūros
nemiegoti su nėščia moterimi 6 mėnesius po procedūros
vengti masinio žmonių susibūrimo vietų 2 savaites po implantacijos procedūros
vengti naudotis viešuoju transportu 2 savaites po procedūros
informuoti apie atliktą procedūrą kitus gydytojus lankantis poliklinikoje
4 savaites po procedūros šlapintis per specialų filtrą ar indą; aptikus sėklą, pincetu ar šaukšteliu ją įdėti į konteineriuką; apie tai pranešti gydytojui
Su savimi visada turėti Radioaktyviųjų šaltinių implantavimo kortelę, kad, reikalui esant, galima būtų įrodyti (pavyzdžiui, kertant valstybinę sieną) sėklų implantavimo faktą
kraujosruvos tarpvietės odoje – rezorbuojasi savaime per 1–2 savaites; tarpvietės skausmingumas – atsiranda dėl adatų dūrių, praeina savaime
kūno temperatūros pakilimas – jei sugrįžus iš ligoninės kūno temperatūra pakyla iki didesnės kaip 38° C, būtina susisiekti su gydančiais gydytojais (urologu ar radioterapeutu)
kraujas šlapime – jo gali būti pirmąją parą po procedūros, vėliau išnyksta savaime; jei kraujas šlapime neišnyksta, reikia kreiptis į gydytoją
cistito, uretrito reiškiniai – ištraukus kateterį: kelias paras ar savaites, kol sėklų aktyvumas dar didelis, gali būti jaučiamas perštėjimas, deginimas ar skausmas šlapinantis. Apie tai reikia pasakyti gydytojui, jis išrašys uroseptikų; po procedūros kurį laiką reikėtų vengti šlapimo takus dirginančio maisto – kavos, aštrių prieskonių, rūgščių vaisių (citrinų, greipfrutų, ananasų), padažų su actu
dažnas šlapinimasis naktį – patartina po 18 valandos nebegerti skysčių
prostatos pabrinkimas – po brachiterapijos procedūros prostata gali laikinai pabrinkti, dėl to gali susilpnėti šlapimo srovė. Apie tai būtina pranešti gydytojui – gali būti paskirti nesteroidiniai priešuždegimiškai veikiantys vaistai, reikalui esant alfa blokatoriai, kuriuos reikės kurį laiką vartoti ir sugrįžus į namus; veikiant vaistams prostata sumažėja, šlapimo srovė normalizuojasi
šlapimo susilaikymas – kartais prostatai pabrinkus šlapimas gali visai susilaikyti; jei nusišlapinti nepavyksta daugiau negu 4 valandas, būtina atvykti pagalbos pas urologus – į šlapimo pūslę reikia įstumti kateterį, paskirti reikiamų vaistų
šlapimo nelaikymas – kai kuriuos pacientus keletą mėnesių po procedūros vargina didesnio ar mažesnio laipsnio šlapimo nelaikymas;
rektito reiškiniai – kai kuriems pacientams po brachiterapijos procedūros būna sudirginta tiesioji žarna, vargina padažnėjęs noras tuštintis, kartais skausmingas tuštinimasis; laikui bėgant minėti reiškiniai praeina
lytinės funkcijos sutrikimai – nevisavertė erekcija yra dažnas šalutinis prostatos vėžio gydymo poveikis, tačiau po žemos dozės galios brachiterapijos šis šalutinis poveikis retesnis nei po prostatektomijos ar po išorinės radioterapijos. Daugumai pacientų lytinis pajėgumas ir aktyvumas sugrįžta į buvusį gana greitai po brachiterapijos procedūros, tačiau daliai jų lytinis pajėgumas ir aktyvumas susilpnėja; nedidelei daliai išsivysto impotencija. Rekomenduojama 2 savaites po procedūros vengti lytinių santykių dėl radioaktyviosios sėklos galimo pasišalinimo kartu su sėkla. Pirmieji santykiai po procedūros gali būti su šlaplės deginimo, perštėjimo pojūčiu.
Praėjus 1–1,5 mėn. po procedūros, pacientui atliekama dubens srities KT. Tyrimas reikalingas postimplantacinei prostatos dozimetrijai atlikti, t. y. ir implantų ir dozės pasiskirstymą tuoj po procedūros palyginti su pasiskirstymu praėjus 1–1,5 mėnesio.
Dėl kontrolinių tyrimų ir apžiūrų pacientas lankosi pas gydytoją urologą, kuris atlieka prostatos digitalinį tyrimą, skiria PSA ir kitus reikiamus tyrimus. PSA lygis kraujyje po brachiterapijos mažėja laipsniškai, nes prostata nėra pašalinta, kaip būna po radikalios operacijos. Pirmasis PSA tyrimas atliekamas praėjus 6–8 savaitėms po brachiterapijos procedūros, kartojamas kas 3–6 mėnesius pirmuosius penkerius metus. Gali praeiti apie 2 metus ir daugiau, kol PSA lygis pasiekia mažiausią reikšmę. PSA lygis stebimas ir toliau. Ligos atsinaujinimas įtariamas, jei 3 kartus iš eilės nustatomas PSA lygio padidėjimas po to, kai buvo pasiekta mažiausia jo reikšmė.
TURP atliekama plonu ilgu tuščiaviduriu prietaisu rezektoskopu, kuris varpa per šlaplę įstumiamas iki vietos, kur prostatos navikas blokuoja šlaplę.
Rezektoskopo gale yra pjaunamoji jo dalis, išorėje optinė sistema. Pjaunamąja dalimi išpjaunama naviko dalis, blokuojanti šlapimo nutekėjimą. Veiksmas atliekamas kontroliuojant akimi per optinę sistemą.
TURP atliekama bendrojo ar epidurinio nuskausminimo sąlygomis. Jei atliekamas epidurinis nuskausminimas, kai anestetikai suleidžiami į nugaros smegenų kanalo epidurinį tarpą, paciento apatinė kūno dalis tampa laikinai nutirpusi ir nejautri, nors pacientas visai nemiega.
Atliekant TURP vėžys negali būti visiškai pašalintas, todėl šis chirurginio gydymo metodas naudojamas tik problemoms, susijusioms su šlapimo nutekėjimo blokavimu, pašalinti.
Po šios operacijos pacientas būna žvalus jau kitą dieną. Į šlapimo pūslę įstumtu kateteriu šlapimas teka į šlapimo surinktuvą. Šlapimas gali būti kraujingas. Kad susidarę kraujo krešuliukai neužkimštų kateterio, kartais atliekama šlapimo pūslės irigacija (plovimas): dideliu švirkštu skystis (pvz., furacilino tirpalas) per kateterį suleidžiamas į šlapimo pūslę. Suleistas skystis išteka per kateterį lauk. Tai atliekama keletą kartų. Pamažu šlapimas skaidrėja, kraujo krešuliukai išnyksta. Kai kraujavimas liaujasi, šlapimas tampa visai skaidrus, kateteris iš šlapimo takų ištraukiamas. Iš pradžių ištraukus kateterį šlapintis būna sunku, bet po truputį viskas susitvarko.
Kartais po TURP pacientams kurį laiką išlieka nedidelio laipsnio šlapimo nelaikymas, nedidelė jų dalis sunkiau šlapinasi ilgą laiką.
Jei po TURP pacientą vargina skausmas, skiriami skausmą malšinantys vaistai. Paprastai į namus pacientas gali vykti po TURP praėjus 3–4 dienoms.
Pacientams, kuriems buvo atlikta TURP, kartais gali pasireikšti retrogradinė ejakuliacija. Tai reiškia, kad sėkla lytinio akto metu, užuot ištekėjusi per šlapimkanalį, suteka į šlapimo pūslę.
Sėklidžių pašalinimo operacija (orchiektomija) nėra sudėtinga. Daromas nedidelis pjūvis sėklinio maišelio srityje, pašalinama sėklidės dalis, gaminanti testosteroną. Šalinama iš abiejų pusių. Sėkliniai maišeliai lieka mažesni.
Dažniausiai operacija atliekama intraveninės nejautros sąlygomis. Dalis pacientų nesutinka su šia operacija manydami, kad jie taps “mažiau” vyriški. Tačiau dalis pacientų sutinka.
Pašalinus sėklides, testosteronas nebegaminamas. Tai slopina vėžio vystymąsi, labai palengvėja ligos simptomai.
Šalutiniai poveikiai, tokie kaip karščio bangos ir seksualinė impotencija, po orchiektomijos panašūs kaip ir vartojant hormoninius vaistus. Po sėklidžių pašalinimo operacijos šių vaistų vartoti nebereikia, išvengiama tokių šalutinių poveikių kaip krūtų padidėjimas ir skausmingumas.
Šį gydymo būdą dažniausiai pasirenka senyvo ar seno amžiaus pacientai, kuriems seksualinės problemos nėra aktualios. Gydytojas, prieš paskirdamas gydymą vaistais ar rekomenduodamas sėklidžių pašalinimą, paaiškina, kokie vieno ir kito gydymo būdo privalumus bei trūkumus.
Dažniausiai prostatos vėžys gydomas taikant išorinę radioterapiją. Tačiau sergantiesiems ankstyvosios stadijos prostatos vėžiu gali būti taikomas ir kitas radioterapijos metodas – brachiterapija, kai smulkios radioaktyvios, t. y. skleidžiančios jonizuojančiąją spinduliuotę “sėklos” įterpiamos į prostatą. Lietuvoje šis gydymo metodas taip pat taikomas.
Onkologas radioterapeutasįspėja pacientą, ko galima tikėtis, prieš pradėdamas gydymą. Taikant išorinę radioterapijąprostatos vėžį siekiama visiškai sunaikinti naviką, t. y. pacientą visiškai išgydyti. Dažnaiusiai vienos dienos spindulių dozė į švitinamą vietą yra 1,8-2 Gy (Grėjai), viso kurso apie 70 Gy. taikant išorinę radioterapiją, po gydymo gali išsivystiti ankstyvieji ir vėlyvieji šalutiniai poveikiai. Tačiau kartais po radioterapijos vėžys prostatoje gali atsinaujinti, t. y. recidyvuoti. Šiuo atveju gali būti taikomas chirurginis, hormoninis ar kt. gydymas. Išorinė radioterapija ir brachiterapija vienodai efektyvios gydant prostatos vėžį.
Kai prostatos vėžys yra ankstyvosios stadijos, spindulinio gydymo tikslas – realizuojant radikalią spindulių dozę sunaikinti vėžio ląsteles ir taip išgydyti pacientą. Tai – radikalusis spindulinis gydymas.
Kodėl šis gydymo būdas taikomas?
Hormonai būtini normaliai organizmo veiklai, juos gamina liaukos. Prostatos vėžiui išsivystyti didelės reikšmės turi vyriškasis hormonas testosteronas. Jį gamina sėklidės. Sumažinus testosterono kiekį organizme galima sustabdyti prostatos vėžio vystymąsi, sumažinti naviko dydį, panaikinti ligos simptomus.
Testosterono lygį organizme sumažinti galima pašalinus sėklides arba naudojant vaistus – hormonus – stabdančius testosterono gamybą. Vaistai gali būti naudojami tablečių ar injekcijų pavidalo arba ir tablečių, ir injekcijų. Dabar dažniau gydoma vaistais, nei atliekamas sėklidžių pašalinimas.
Jūsų gydytojas, įvertinęs visus hormonoterapijos metodų privalumus ir trūkumus, pasiūlys optimalų gydymo hormonais būdą.
Kada hormonų terapija taikoma?
2–6 mėnesių trukmės hormonų terapija kartais skiriama prieš ankstyvojo prostatos vėžio radioterapiją ar prostatektomiją, siekiant pagerinti gydymo rezultatus.
Hormonoterapija gali būti skiriama po radioterapijos ar operacijos, jei yra rizika, kad liga gali atsinaujinti ar išplisti į kitus organus. Tai vadinama adjuvantiniu gydymu.
Hormonoterapija yra standartinis lokaliai išplitusio, recidyvavusio (atsinaujinusio) bei metastazavusio prostatos vėžio gydymo būdas. Šis gydymas sumažina naviko apimtį, šlapinantis šlapimo srovė vėl tampa stipri, išnyksta kaulų skausmai, silpnumas, nuovargio jausmas.
Kaip vaistai veikia, gydytojas įvertina reguliariai apžiūrėdamas pacientą. Nuolat tikrinamas PSA lygis kraujyje, kuris yra puikus rodiklis, ar gydymas efektyvus. Jei aptinkama, kad prostatos vėžys vėl pradėjo augti, paciento vartoti hormonai keičiami kitais.
Injekcijos ar tabletės?
Injekcijos
Vieni hormonoterapijai naudojamų vaistų vadinami LHRH analogai. Paprastai jie išleidžiami injekcijų pavidalo. Įvairios vaistų firmos duoda jiems skirtingais pavadinimais, bet jų poveikis vienodas. Jie sustabdo vyriškojo hormono testosterono gamybą sėklidėse, sumažindami liuteinizuojančiojo hormono (jį sintezuoja galvos smegenyse esanti konkorėžinė liauka) lygį kraujyje. Sumažėjus liuteinizuojančiojo hormono lygiui, sėklidės nebegauna signalo gaminti testosteroną.
LHRH analogai gali būti sušvirkščiami po oda pilvo srityje arba į raumenis, apie tai informuojama informaciniuose vaistų lapeliuose. LHRH analogų injekcija sušvirkščiama 1 kartą kiekvieną mėnesį arba 1 kartą kas 3 mėnesius priklausomai nuo to, kokios veikimo trukmės vaistai naudojami.
Tabletės
Testosteroną (vyrišką hormoną) nedideliais kiekiais gamina ir antinksčiai. Prostatos vėžį gydant LHRH analogais ar operaciniu būdų pašalinus sėklides, organizme vis tiek dar lieka testosrerono, kuris gali skatinti prostatos vėžio augimą. Vyriški hormonai dar vadinami androgenais. Kiti hormonoterapijai naudojami vaistai vadinami antiandrogenais. Jie gaminami tabletėmis.
Antiandrogenai veikia “prisikabindami” prie prostatos vėžio paviršiuje esančių receptorių (baltyminė medžiaga). Tokie užblokuoti receptoriai nebegali reaguoti į testosteroną – vėžys nustoja vystytis. Paskyrus vartoti ir antiandrogenus, vyriškiems hormonams visai nebelieka galimybės skatinti prostatos vėžio augimo. Kai pacientas gauna 2 vaistus – LHRH analogus ir antiandrogenus –toks gydymas vadinamas maksimalia (visiška) androgenų blokada – MAB.
Antiandrogenų tabletės dažnai skiriamos dvi savaites prieš sušvirkščiant pirmąją LHRH analogų injekciją. Mat po pirmosios LHRH injekcijos testosterono gamyba gali net suintensyvėti. Antiandrogenai, užblokavę aukščiau minėtus naviko receptorius, apsaugo prostatą nuo padidėjusio testosterono poveikio.
Šalutiniai hormonoterapijos poveikiai
Deja, hormonoterapija paprastai sąlygoja vyrų impotenciją ir lytinio potraukio praradimą. Tai – testosterono gamybos slopinimo pasekmė. Po sėklidžių pašalinimo impotencija lieka visam laikui. Gydymo hormonais atveju tai tęsiasi tol, kol vartojami vaistai, nustojus juos vartoti, potencijos problemos gali išnykti.
Pusę pacientų, gydomų hormonais, vargina kartkarčiais kūną užliejančios karščio bangos ir prakaitavimas. Jei vaistų vartojimas nutraukiamas, šie reiškiniai praeina.
Vartojant hormonoterapinius vaistus neretai padidėja kūno svoris, pacientas gali nuolat jausti fizinį ir protinį nuovargį.
Hormoniniai vaistai, naudojami prostatos vėžiui gydyti, dažniau antiandrogenai, sąlygoja vyrų krūtų padidėjimą, jų skausmingumą.
Apie hormonoterapijos sukeliamus šalutinius poveikius verta pasikalbėti su gydytoju – žinant apie juos iš anksto, galima jiems pasiruošti.
Išplitusio prostatos vėžio hormoninis gydymas yra ilgalaikis. Paprastai ši terapija taikoma tol, kol ji veiksminga. Jei ligos eiga ir tyrimai rodo (PSA lygis didėja), kad navikas vis dėlto auga toliau arba susidaro naujos metastazės, gydymo strategija keičiama.
Šiuo metu tiriamos naujos intermituojančios (su pertraukomis) androgenų blokados taikymo galimybės. Šio gydymo režimo esmė ta, kad po kelių hormoninių preparatų vartojimo mėnesių, esant normaliam PSA lygiui, daroma pertrauka. Jei PSA lygis kraujyje padidėja, gydymas atnaujinamas. Taip siekiama ištęsti hormoninių vaistų veiksmingumo laiką. Be to, pertraukos metu paciento nebevargina aukščiau minėti šalutiniai poveikiai.
Hormonoterapijos privalumai ir trūkumai
Gydymas | Privalumai | Trūkumai |
| Orchiektomija (sėklidės dalies, gaminančios testosteroną, pašalinimas) | • Operacija nesudėtinga • Efektyvi daugiau kaip 90% pacientų • Nereikia vartoti hormoninių vaistų | • Neigiamai veikia vyriškumo įvaizdį • Vėliau, ateityje gali tekti vartoti hormoninius vaistus • Karščio pylimai, lytinio potraukio praradimas, impotencija lieka visam laikui |
| Injekcijos | • Nereikia operacijos •Injekcijos vieną kartą per mėnesį arba kas 3 mėnesius • Gydymas gali būti nutrauktas, jei šalutiniai poveikiai per sunkūs • Šalutiniai poveikiai gali būti laikini | • Šalutiniai poveikiai panašūs kaip po orchiektomijos, bet gali būti grįžtami |
| Tabletės | • Nereikia operacijos • Gydymas gali būti nutrauktas ar pakeistas, jei pašaliniai poveikiai per sunkūs • Pašaliniai poveikiai gali būti laikini | • eikia kasdien prisiminti gerti tabletes • Gali varginti šalutiniai poveikiai: krūtų padidėjimas ir skausmingumas, karščio bangos, lytinio potraukio praradimas, impotencija |
Spindulinis šlapimo pūslės uždegimas
Jonizuojančioji spinduliuotė (radioterapija) sukelia šlapimo pūslės gleivinės uždegimą – gleivinė paburksta, parausta, kartais atsiranda smulkių opelių. Dėl to pacientą vargina padažnėjęs, skausmingas, deginantis šlapinimasis, kartais šlapime pasirodo kraujo, gali atsirasti spazminio pobūdžio skausmai pilvo apačioje. Užsitęsus šiems reiškiniams, gali prisidėti šlapimo pūslės infekcija.
Gydoma prieš uždegimiškai veikiančiais medikamentais. Paprastai šie simptomai gydant greitai praeina. Užsitęsus uždegimui, galimas šlapimo pūslės susiraukšlėjimas (surandėjimas). Tuomet sumažėja pūslės talpa, vargina dažnas, kartais skausmingas šlapinimasis. Šiais atvejais tenka suformuoti kitus šlapimo nutekėjimo iš pūslės kelius, kartais komplikuotais atvejais pašalinti pūslę.
Šlapimo nelaikymas
Po radikalios prostatektomijos tai retas, praeinantis reiškinys. Atlikus prostatektomiją, kateteris šlapimo pūslėje laikomas dvi savaites. Jį pašalinus iš pradžių labai nedidelis (keli lašai) šlapimo kiekis gali išbėgti nevalingai. Tai normalu ir gali trukti kelias savaites ar mėnesius. Dažniausiai šlapimas nevalingai išlaša tuomet, kai padidėja pilvo preso spaudimas – kosint, čiaudint, sėdantis, keliant sunkesnį daiktą. Šlapimo nelaikymas paaiškinamas šlapimo pūslės ar šlaplės (šlapimkanalio) raumenų laikinu funkcijos sutrikimu, kuris palaipsniui išnyksta. Po operacijos šlapimo nelaikymui išliekant ilgiau, nereikia nusiminti – galimi įvairūs būdai šiai problemai įveikti. Pirmiausia – dubens raumenų gimnastika, kurios pratimus parodo kineziterapeutas, o vėliau pacientas atlieka juos savarankiškai. Galima dubens raumenų elektrostimuliacija – fizioterapinė procedūra, kurios metu elektros impulsais stimuliuojami dubens raumenys.
Seksualinės problemos
Po prostatos vėžio gydymo gali susilpnėti ir net išnykti lytinis potraukis. Tai vadinama libido praradimu.
Impotencija – erekcijos išnykimas, dėl ko negalima atlikti lytinio akto. Prostatos vėžio atveju ji išsivysto po radikalios prostatektomijos, radioterapijos hormonoterapijos. Tai ypač slegia jaunesnio amžiaus pacientus. Pacientai paprastai nenoriai pasakoja apie savo impotenciją net ir gydytojui ar slaugytojai. Neretai ši negalia jiems kelia didesnį susirūpinimą nei pati liga. Ypač sunku apie tai pasikalbėti su partnere. Bet nereikia pamiršti, kad ryšių tvirtumas tarp partnerių priklauso ne tik nuo sekso, bet ir nuo daugelio kitų dalykų: meilės, pasitikėjimo, gyvenimo patirties, vaikų ir kt. Tai gali padėti būti atviram ir išsakyti savo baimes ir negalias partnerei. Ji nepaniekins savo artimo žmogaus. Gydytojai, kurie gydo prostatos vėžį, žino, kaip pacientui galima padėti impotencijos atveju.
Yra medikamentų, pagerinančių kraujo priplūdimą į varpą ir taip sukeliančių erekciją. Vieni jų naudojami valandą prieš lytinį aktą, kiti anksčiau. Vaistų erekcijai sukelti naudojimą reikia aptarti su gydytoju. Visi jie gali sukelti šalutinius poveikius: galvos skausmą, svaigimą, rėmens ėdimą, karščio bangas. Nerekomenduojama šiuos vaistus vartoti, jei pacientas serga širdies ligomis, vartoja širdį veikiančius medikamentus.
Jei impotencija atsirado radikalios prostatektomijos metu pažeidus už erekciją atsakingus nervus, yra priemonių, galinčių sukelti “dirbtinę”erekciją. Viena jų – vakuumo erekcijos pompa. Tai specialus siurbliukas, kuriuo sudarant vakuumą (neigiamą spaudimą) sukeliama erekcija. Varpoje yra akytkūniai – kempinę primenantys pailgi organai, į kuriuos priplūdęs kraujas juos sustandina, sukeliama erekcija. Naudojant siurbliuką siurbliuko pagalba sumažinamas slėgis aplink varpą (siurbliuku iš specialaus cilindro, užmauto ant varpos, išsiurbiamas oras). Tokiu būdu į varpą priverčiama pritekėti kraujo, įvyksta erekcija, galima atlikti lytinį aktą. Šis metodas reikalauja daug pastangų, trukdo lytinių santykių spontaniškumui, galimos net komplikacijos.
Erekciją galima sukelti suleidžiant į varpos akytkūnius tam tikrų vaistų – tai vadinamoji akytkūnių injekcijos terapija. Šis metodas gana veiksmingas, tačiau dėl komplikacijų pavojaus reikalauja kruopštaus atlikimo. Dažniausia komplikacija – užsitęsusi erekcija, net ir labai ilgai (priapizmas). Tuomet reikalingas specialus gydymas. Akytkūnius dažnai pažeidžiant injekcijų metu, gali susidaryti jungiamojo audinio randai – akytkūnių fibrozė. Galimos infekcinės komplikacijos. Pastaruoju metu šis erekcijos sukėlimo būdas naudojamas vis rečiau.
Išbandžius visas anksčiau išvardytas priemones ir nepasiekus norimo rezultato, galimas chirurginis šios problemos sprendimas – varpos protezo implantavimas. Ši operacija sudėtinga, su specifinėmis komplikacijomis (protezo atmetimas, supūliavimas). Operacija taikytina tik labai specifiniais atvejais.
Neretai po prostatos šalinimo operacijos pacientams tenka susitaikyti su impotencija. Potencijos sutrikimai galimi ir po spindulinio gydymo. Šiuo atveju impotencija atsiranda palaipsniui, dažniausiai negrįžtamai, tačiau ir šiais atvejais įmanoma bandyti minėtus erekcijos sukėlimo metodus.
Nevaisingumas
Po prostatos vėžio gydymo vyras gali likti nevaisingas. Apie tai prieš pradedant gydymą įspėja gydytojai. Apie tai reikia pasikalbėti su partnere, jei šeima nori dar susilaukti vaiko. Gali būti, kad jaunesnių, ankstyvu prostatos vėžiu sergančių vyrų sperma prieš pradedant gydymą bus paimta ir užkonservuota. Ji gali būti panaudota vėliau apvaisinti partnerę.
Sergantiesiems ankstyvosios stadijos prostatos vėžiu gali būti taikomas radioterapijos metodas – brachiterapija.
Vidinė radioterapija – toks spindulinio gydymo būdas, kai jonizuojančiosios spinduliuotės šaltinis labai arti priartinamas prie piktybinio naviko židinio – tiesiogiai priglaudžiamas ar įstumiamas į jo audinius arba į tuščiavidurių organų ertmes prie ten esančio naviko – jonizuojantieji spinduliai veikia iš labai arti. Kaip sakėme, toks radioterapijos būdas vadinamas brachiterapija.
Tobulinant chirurginio prostatos pašalinimo metodikas, išorinio spindulinio gydymo įrangą, ilgą laiką ankstyvųjų stadijų prostatos vėžys buvo gydomas kaip tik šiais metodais. Vėliau, ištobulinus prostatos echoskopiją per tiesiąją žarną, radioaktyviųjų šaltinių implantavimo į prostatą techniką, spindulinio gydymo kompiuterinio dozimetrinio planavimo metodiką, į klinikinę praktiką tapo įmanoma įdiegti prostatos vėžio gydymą brachiterapijos metodu – t.y. pakankama sunaikinti vėžį jonizuojančiosios spinduliuotės doze saugiai, tiksliai apšvitinti prostatą iš vidaus ir sulaukti gerų gydymo rezultatų. Prostatos vėžį gydant brachiterapijos metodu, radioaktyvieji šaltiniai implantuojami į patį prostatos audinį – viskas apskaičiuojama taip, kad prostata būtų apšvitinta doze, pakankama sunaikinti vėžį, o gretimi organai išliktų nepažeisti ir sveiki.
Yra 2 prostatos vėžio brachiterapijos metodikos:
Žemos dozės galios brachiterapija (LDR). Jai atlikti į prostatą implantuojamos žemos dozės galios radioaktyviojo jodo (125J) arba paladžio (103Pd) sėklos. Taikant šios rūšies brachiterapiją, implantai prostatoje lieka visam laikui. Tiek radioaktyviojo jodo (125J), tiek paladžio (103Pd) sėklų jonizuojamasis aktyvumas nuolat silpnėja – kas 2 mėnesius sumažėja per pusę, kol visai išnyksta. Švitinimas vyksta iš lėto. Radioaktyviųjų sėklų implantuojama tiek, kad, nuolat mažėjant jų aktyvumui, būtų pasiekta suplanuota spindulių dozė prostatoje.
Aukštos dozės galios (HDR) brachiterapija. Jos metu prostata iš vidaus apšvitinama panaudojant aukštos dozės galios radioaktyviojo iridžio (192Ir) šaltinį – prostata iškart apšvitinama didele spindulių doze. Radioaktyvusis iridžio (192Ir) šaltinis prostatoje nepaliekamas. Prostatos švitinimas, neskaitant paruošiamųjų procedūrų, trunka 15–25 min.
Visi minėti prostatos radioterapijos metodai vienodai efektyvūs gydant prostatos vėžį, kai jie panaudojami tinkamai, pagal indikacijas.
Šalutiniai brachiterapijos poveikiai
Brachiterapijos šalutiniai poveikiai panašūs į išorinės radioterapijos sukeliamus šalutinius poveikius. Be to, pacientui gali būti skausminga tarpvietė, joje keletą dienų po procedūros gali būti mėlynė. Tada gydytojas paskiria nuskausminamuosius vaistus.
Po implantacijos procedūros šlapime gali pasirodyti nedidelis kiekis kraujo. Tai yra visai normalu, bet jei kraujuoja vis stipriau ir šlapime pastebima krešuliukų, reikia nedelsiant apie tai pranešti gydytojui. Reikia gausiau gerti skysčių – gausiau šlapinantis nebus galimybių susidaryti krešuliams.
Brachiterapija daug mažiau paveikia žarnyną negu išorinė radioterapija, tačiau šlapimkanalio susiaurėjimo rizika didelė. Tuoj pat po implantacijos procedūros vienam iš septynių pacientų tenka laikinai įstumti kateterį į šlapimo pūslę, nes susilaiko šlapimas. Kai kuriems pacientams vėliau išsivysto šlapimkanalio susiaurėjimas, sutrikdydamas šlapinimąsi. Kai kurie pacientai šlapindamiesi jaučia skausmingumą ar diskomfortą, kartais šlapinimasis padažnėja, šlapimo srovė tampa siauresnė. Rekomenduojama gerti daugiau skysčių, nevartoti kavos. Šie simptomai palengvėja po 3–12 mėnesių, kai „sėklos“ praranda radioaktyvumą.
Apie 50 proc. pacientų praėjus keletui metų po gydymo išsivysto impotencija.
Aukštos dozės galios brachiterapija
Aukštos dozės galios brachiterapija gali būti ir savarankiškas prostatos vėžio gydymo metodas, ir derinama kartu su išoriniu spinduliniu gydymu. Šis gydymas netaikomas, kai, be prostatos vėžio, pacientas turi kitų sunkių sveikatos sutrikimų, nurodytų aprašant žemos dozės galios brachiterapiją. Paruošimas procedūrai, priežiūra po jos panaši kaip ir žemos dozės galios brachiterapijos atveju.
Aukštos dozės galios prostatos brachiterapiją atliekama tokiomis pat sąlygomis kaip ir žemos dozės galios brachiterapija – taikant bendrinę ar spinalinę nejautrą, sterilioje aplinkoje, kontroliuojant ultragarsu . Į šlapimo pūslę įstumiamas kateteris, į tiesiąją žarną ultragarso aparato daviklis. Procedūrą atlieka gydytojas radioterapeutas ar/ir urologas, spindulinio gydymo planą sudaro medicinos fizikas. Kitaip nei žemos dozės brachiterapijos atveju, kai iš pradžių sudaromas dozimetrinis planas tik po to, vadovaujantis juo, smeigiamos adatos į prostatą ir implantuojamos sėklos, atliekant aukštos dozės galios brachiterapiją, gydytojas kontroliuodamas ultragarsu iš pradžių per prie tarpvietės pritvirtinto šablono angeles į prostatą susmeigia 8–15 adatų. Tada visiškai kaip ir atliekant žemos dozės galios brachiterapiją, dozimetriniam planui sudaryti kas 5 mm per visą prostatos išilginę ašį gaunami skersiniai prostatos vaizdai, kuriuose gydytojas pažymi norimą reikiama doze apšvitinti prostatos apimtį, gretimų organų vietas, kur dozė neturi viršyti leistinų ribų. Medicinos fizikas suformuoja dozimetrinį planą, t. y. apskaičiuoja, kiek laiko ir kuriose į prostatą įsmeigtų adatų vietose turės pabūti radioaktyvusis šaltinis, kad prostata būtų apšvitinta reikiama doze. Kai dozimetrinis planas atliktas, galima pradėti prostatos švitinimą.
Kitaip nei atliekant radioaktyviųjų sėklų implantavimo į prostatą procedūrą, aukštos dozės galios brachiterapija atliekama panaudojant vieną 5 mm ilgio, 0, 348 mm skersmens aukštos dozės galios radioaktyviojo iridžio (192Ir) šaltinį. Šis šaltinis į prostatą pakliūna ne rankiniu būdu stumiant specialaus prietaiso stūmoklį, bet naudojant šiuolaikinius brachiterapijos aparatus su nuotoline automatine šaltinio įstūmimo sistema. VUOI turi šiuolaikinį brachiterapijos aparatą VariSource 200.
Gydant ankstyvųjų stadijų prostatos vėžį vien aukštos dozės galios brachiterapija, atliekamos 2–4 procedūros, kiekvieną kartą prostata sugeria 9–11 Gy dozę. Laiko tarpas tarp procedūrų – 1–2 savaitės. Kiekvieną kartą viskas kartojama iš naujo.
Gydant prostatos vėžį gali pakakti ir vienos brachiterapijos procedūros, jei ji derinama su išorine radioterapja.
Po aukštos dozės galios brachiterapijos procedūros galimi panašūs šalutiniai poveikiai kaip ir po sėklų implantavimo į prostatą procedūros.
Po aukštos dozės galios brachiterapijos procedūros Radiacinės saugos instrukcijos nurodymų laikytis nereikia, nes radioaktyvusis šaltinis prostatoje nėra paliekamas.
Po operacijos, spindulinio gydymo ar hormonoterapijos reikalingas reguliarus paciento sveikatos stebėjimas, kad laiku būtų pastebėtas ligos atsinaujinimas ar progresavimas.
Per pirmus dvejus po gydymo metus paprastai pacientai tikrinami kas 3 mėnesius, vėliau, jei viskas gerai, 2 kartus per metus, dar vėliau – 1 kartą per metus.
Tikrindamas paciento sveikatą, gydytojas atlieka prostatos arba buvusios jos vietos apčiuopą pirštu per tiesiąją žarną, PSA lygio kraujyje tyrimą. Įtarus ligos atsinaujinimą, atliekama prostatos biopsija. Gydytojo nuožiūra skiriami: PSA tyrimas, ultragarsinis, rentgeninis tyrimai, kaulų skenavimas ar kt.
Jeigu po operacijos ar spindulinio gydymo pacientas neturi nusiskundimų, rekomenduojame jam, kaip minėta, pirmuosius dvejus metus pas urologą lankytis kas 3 mėnesius.
Po gydymo labai svarbu laiku įvertinti įvairius nusiskundimus, ypač skausmus kauluose, šlapinimosi sutrikimus, bendrą silpnumą, karščiavimą ir kitus. Dėl metastazių kauluose galimi jų lūžimai. Ypač pavojingi stuburo slankstelių lūžimai, galintys pažeisti nugaros smegenis – galimi paralyžiai.
Ypač aktyviai stebimi pacientai, sergantys ankstyvu ir neagresyviu (nesukeliančių simptomų) prostatos vėžiu, kuriems taikoma stebėjimo ir laukimo taktika.
Naujų būdų gydyti prostatos vėžį paieška vyksta nuolat. Mokslininkai tai daro klinikinių tyrimų būdu.
Jei parengtiniai tyrimai rodo, kad naujas gydymo būdas (sakysim, naujas vaistas) gali būti efektyvesnis nei jau žinomas, standartinis, atliekami klinikiniai tyrimai naujam gydymui palyginti su esamu. Tai vadinama kontroliniu klinikiniu tyrimu. Tai yra vienintelis būdas moksliškai patikrinti naują gydymo būdą.
Kad naujas ir senas gydymo būdai būtų palyginti tiksliau, tai, kuriuo metodu bus gydomas pacientas, lemia atsitiktinė atranka, atliekama kompiuterio, bet ne pacientą gydančio gydytojo. Įrodyta, kad jei gydymą parinks gydytojas ar pats pacientas, tai bus daroma nesąmoninga įtaka tyrimo rezultatams. Atsitiktinės atrankos kontroliniuose tyrimuose pusė pacientų gauna standartinį gydymą, kita pusė – naują gydymą, kuris gali pasirodyti esąs geresnis už standartinį arba ne. Gydymas laikomas efektyvesniu, jei efektyviau veikia prieš naviką, o jei abiejų būdų priešnavikinis efektyvumas vienodi, tai pranašesnis tas, kuris sukelia mažiau šalutinių efektų.
Prieš įtraukdamas pacientą į klinikinį tyrimą, gydytojas turi turėti jo sutikimą. Pacientas apsisprendžia jam paaiškinus, kas tiriama, kodėl atliekamas tyrimas, kodėl pacientas pakviestas jame dalyvauti. Net ir sutikęs dalyvauti tyrime, pacientas visada gali atšaukti savo sprendimą bet kuriuo metu, jei jo nuomonė pasikeitė. Nusprendęs nebedalyvauti tyrime, jis gaus geriausią standartinį gydymą. Jei pacientas pasirinko dalyvauti tyrime ir jei pakliuvo į pacientų grupę, gaunančią gydymą naujuoju vaistu, jam paaiškinama, kad naujasis vaistas jau rūpestingai ištirtas parengtiniuose tyrimuose prieš galutinai ištiriant jį kontroliniuose klinikiniuose tyrimuose. Galbūt pasirodys, kad klinikinis tyrimas leido pacientui gauti gydymą, kuris efektyvesnis už įprastinį. Dalyvaujantys klinikiniuose tyrimuose pacientai padeda žengti į priekį onkologijos mokslui, tai gali pagerinti ne tik jų, bet ir kitų pacientų gydymo rezultatus ateityje.
Daugeliui šiuolaikinių mokslinių tyrimų reikia pacientų kraujo, kaulų čiulpų, audinių biopsijos medžiagos. Tyrėjai turi gauti paciento sutikimą naudotis šia medžiaga moksliniams tyrimams atlikti. Kai kurie mėginiai gali būti užšaldyti ir mokslo tikslams panaudoti vėliau, kai tam bus reikiamos sąlygos. Moksliniai tyrimai kartais užtrunka gana ilgai. Tada tyrimų rezultatai paskelbiami gerokai vėliau, apie juos pacientas gali ir nesužinoti, tačiau kitiems sergantiesiems moksliniai atradimai gali būti labai naudingi.
Informacija atnaujinta: 2026-04-15
