Krūties vėžys
Krūties vėžys – dažniausia moterų onkologinė liga Lietuvoje ir daugelyje Vakarų pasaulio šalių. Bet kuri moteris per gyvenimą turi apie 10 proc. riziką susirgti krūties vėžiu.
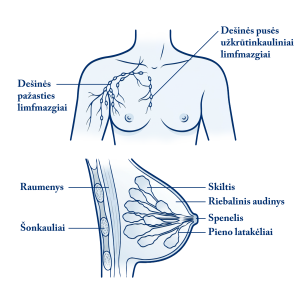
Krūtys sudarytos iš riebalinio, jungiamojo audinio ir liaukinio audinio skilčių. Liaukinio audinio skiltis, kuriose gaminasi pienas, latakėlių tinklas sujungia su krūties speneliu.
Krūtų apimtis ir jutimai jose gali skirtis priklausomai nuo menstruacijų ciklo fazės – prieš menstruacijas krūtys gali tapti mazguotos bei skausmingos.
Krūties audiniai nusidriekia ir į atitinkamos pusės pažasties duobę. Kiekvienoje pažasties duobėje išsidėstę pažasties limfmazgiai, kurie yra visos organizmo limfinės sistemos dalis. Limfa iš didžiosios krūties dalies limfagyslėmis teka į pažasties limfmazgius. Kita limfos dalis iš krūties limfagyslėmis teka į atitinkamos pusės išilgai šalia krūtinkaulio esančius užkrūtinkaulinius bei po raktikauliu esančius poraktikaulinius limfmazgius.
Paveldimas krūties ir / ar kiaušidžių vėžio sindromas
Krūties vėžys – dažniausia moterų onkologinė liga Lietuvoje ir daugelyje Vakarų pasaulio šalių. Bet kuri moteris per gyvenimą turi apie 10 proc. riziką susirgti krūties vėžiu. Kiaušidžių vėžiu moterys serga rečiau – 1,4 proc. rizika, tačiau šis susirgimas labai sunkiai diagnozuojamas ankstyvose stadijose, todėl yra sunkiai pagydomas. Dauguma vėžio atvejų yra sporadiniai (atsitiktiniai), veikiant išoriniams (aplinkos) veiksniams, tačiau 5–10 proc. krūties vėžio ir 15–20 proc. kiaušidžių vėžio atvejų išsivysto dėl paveldėtų genetinių pokyčių (genų mutacijų). Su krūties vėžiu susijusių genų mutacijos padidina riziką sirgti ir kitomis onkologinėmis ligomis – prostatos, kasos vėžio bei melanomos.
BRCA1 ir BRCA2 genai priskiriami didelės vėžio rizikos genų kategorijai, kurių mutacijos padidina riziką susirgti vėžiu daugiau nei 4 kartus, palyginus su bendrąja populiacine rizika. Šie genai saugo organizmą nuo onkogenezės proceso. BRCA1 genas dalyvauja DNR taisymo (reparacijos) procese ir bendro genomo stabilumo kontrolėje, o BRCA2 genas be DNR taisymo (reparacijos) proceso dar dalyvauja DNR pertvarkos (rekombinacijos) procese. Žalingi aplinkos veiksniai (tokie kaip rūkymas, alkoholis, mityba ir kt.) sukelia šių genų mutacijas. Įvykus patogeniniam sekos pokyčiui (mutacijai) bet kuriame iš šių genų, jo DNR apsauginė funkcija sutrinka ir ląstelės įgyja galimybę supiktybėti. Ląstelės ima nevaldomai dalintis, kaupti pažaidas ir taip atsiranda galimybė išsivystyti vėžiniui. Patogeninės BRCA1 ar BRCA2 geno mutacijos nešiotojai yra praėję dalį onkologinės ligos vystymosi kelio, todėl papildomų aplinkos veiksnių reikia mažiau, nei tiems, kurių genų veikla yra normali (1 pav.). BRCA1 ar BRCA2 geno mutacijų nešiotojams onkologinių susirgimų rizika didėja nuo 30 metų.
Onkologinės ligos vystymosi schema
BRCA1 geno mutacijos padidina:
- krūties vėžio riziką (moterims ir vyrams),
- kiaušidžių vėžio riziką,
- prostatos vėžio riziką.
BRCA2 geno mutacijos padidina:
- krūties vėžio riziką (moterims ir vyrams),
- kiaušidžių vėžio riziką,
- prostatos vėžio riziką,
- melanomos riziką,
- kasos vėžio riziką.
BRCA1 ir BRCA2 genetiniai tyrimai nediagnozuoja onkologinio susirgimo, bet leidžia nustatyti krūties ir kiaušidžių, kitų genetiškai susijusių onkologinių susirgimų riziką. Nustačius patogeninę BRCA1 ar BRCA2 geno mutaciją, pacientas priskiriamas padidintos rizikos grupei, jam sudaromas specialus sveikatos priežiūros planas, siekiant užkirsti kelią onkologinei ligai. Pacientui skiriami kryptingi ir detalūs tyrimai, leidžiantys anksti nustatyti ir pagydyti onkologinę ligą (pav.: mamografija ir / ar krūtų MRT) arba rekomenduojamos profilaktinės organų šalinimo operacijos. Nuo 20 metų kas mėnesį rekomenduojama atlikti reguliarią krūtų savikontrolę. (pav.)
BRCA1 ir BRCA2 genų patogeninės mutacijos yra paveldimos, gali būti perduodamos iš kartos į kartą. Todėl nustačius patogeninę mutaciją, svarbu atlikti genetinį tyrimą paciento vaikams, kitiems giminaičiams.
Svarbu!!! Anksti sužinojus apie padidintą riziką, įmanoma laiku nustatyti ligą ir pagydyti, išvengiant sunkių komplikacijų, arba reikšmingai sumažinti jos riziką, atlikus profilaktinę operaciją.
Indikacijos gydytojo genetiko konsultacijai.
BRCA1 ir BRCA2 genų tyrimai yra skiriami gydytojo genetiko, kai įtariamas paveldimo krūties ir / ar kiaušidžių vėžio sindromas. Gydytojo genetiko konsultacija ir genetiniai tyrimai yra apmokami valstybinių ligonių kasų, jei pacientas kreipiasi su siuntimu gydytojo genetiko konsultacijai. Siuntimą pacientui gali išduoti šeimos gydytojas ir gydytojas specialistas, vadovaujantis indikacijomis gydytojo genetiko konsultacijai, išvardintomis LR SAM įsakyme Nr. V-1458, 2014-12-31 dienos „Dėl genetikos asmens sveikatos priežiūros paslaugų teikimo indikacijų ir šių paslaugų išlaidų apmokėjimo privalomojo sveikatos draudimo fondo biudžeto lėšomis tvarkos aprašo patvirtinimo“.
Gydytojo genetiko konsultacija dėl paveldimo krūties ir / ar kiaušidžių vėžio sindromo būtina, kai nustatoma ši patologija:
- krūties karcinoma, diagnozuota ne vyresniam kaip 50 metų asmeniui;
- krūties karcinoma, kai gaunami neigiami estrogeno, progesterono ir HER2 receptorių (visų trijų tyrimų) rezultatai (ER, PR, HER2 (-));
- medulinė krūties karcinoma;
- abipusė (pirminė) krūtų karcinoma;
- vyrų krūties karcinoma;
- krūties ir kiaušidžių / kiaušintakių / pilvaplėvės / kasos / skrandžio karcinoma / melanoma tai pačiai pacientei;
- krūties karcinoma, nustatyta ne mažiau kaip dviem pirmos eilės giminaičiams*;
- kiaušidžių / kiaušintakių / pilvaplėvės invazyvi karcinoma;
- prostatos karcinoma, nustatyta ne vyresniam kaip 50 metų asmeniui;
- kliniškai įtariamas paveldimo krūties ir / ar kiaušidžių vėžio sindromas.
*pirmos eilės giminaitis – tai paciento tėvas, motina, brolis, sesuo ar vaikas.
BRCA1/2 genų ištyrimas pradedamas nuo sergančiojo šeimos nario, kuris atitinka aukščiau išvardintas indikacijas. Jei paciento šeima atitinka aukščiau išvardintas indikacijas, tačiau nėra galimybės ištirti vėžiu sergančio šeimos nario, gydytojo genetiko konsultacija ir BRCA1/2 genų tyrimai gali būti skiriami sveikam šeimos nariui.
BRCA1/2 genų ištyrimas skirstomas į tris etapus. I eilės tyrimas – tai dažniausių Lietuvoje BRCA1 ir BRCA2 genų mutacijų ištyrimas. Nenustačius pacientui dažniausių BRCA1/2 genų mutacijų ir esant indikacijoms, pacientui gali būti atliekamas II eilės tyrimas – BRCA1 ir BRCA2 genų naujos kartos sekoskaita. II eilės tyrimas yra priskiriamas brangiųjų genetinių tyrimų grupei ir yra skiriamas gydytojų konsiliumo, vienas iš kurių privalo būti gydytojas genetikas. Nenustačius BRCA1/2 genų mutacijų ir esant indikacijoms, pacientui gali būti atliekamas papildomas (išplėstinis) III eilės tyrimas, kuris skiriamas gydytojų konsiliumo.
Jei piktybinis mazgelis krūtyje dar labai nedidelis, jis nesukelia jokių simptomų, neapčiuopiamas pirštais. Tokie nedideli vadinamieji nepalpuojami (neapčiuopiami) mazgeliai gali būti aptikti tik atliekant mamografiją ar krūties echoskopiją.
Jei navikas paaugęs, gydytojas ar pati moteris apčiuopia neskausmingą mazgelį krūtyje.
Priklausomai nuo to, kokios apimties, kurioje krūties vietoje mazgas aptiktas, ar augdamas įauga į odą, ar piktybinis procesas įsiskverbęs į visą krūtį (uždegiminė vėžio forma), gali būti ir šie simptomai:
- Pakitęs krūties dydis ir forma.
- Pakitusi, primenanti citrinos žievelę oda virš naviko.
- Sustandėjusi visa krūtis.
- Spenelis įtrauktas į krūties vidų.
- Krūties spenelio sritis išberta, primena odos egzemą.
- Kraujingos išskyros iš spenelio (retai).
- Apčiuopiami padidėję pažasties limfmazgiai.
Krūties skausmas yra retas krūties vėžio simptomas, juntamas nebent vėžiui labai išplitus. Sveikų moterų krūtys gali būti skausmingos ir kiek gruoblėtos prieš menstruacijas.
Ankstyvoji krūties vėžio diagnostika
Kuo ankstyvesnės stadijos krūties vėžys aptinkamas, tuo geresni gydymo rezultatai. Išsivysčiusiose šalyse, siekiant krūties vėžį aptikti ankstyvos stadijos, tam tikro amžiaus (kai rizika susirgti krūties vėžiu didžiausia) grupės moterims vykdomos atrankinės mamografinio tyrimo programos.
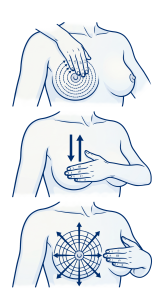
Mamografinis tyrimas leidžia apikti labai nedidelių matmenų pakitimus krūtyje, kurių dar negalima apčiuopti pirštais. Tokia programa nuo 2005 metų vykdoma ir mūsų šalyje. Lietuvoje ši programa numato nemokamą abiejų krūtų rentgeninį (mamografinį) tyrimą 1 kartą kas dveji metai kiekvienai 50-69 metų amžiaus moteriai. Siekiama, kad, atliekant tyrimą kas dveji metai, krūties vėžys, jei moteris juo susirgtų, būtų nustatytas ankstyvos stadijos ir sėkmingai išgydytas. Mamografinio tyrimo metu aptikus pakitimų krūtyje, moteris siunčiama atlikti kitų tyrimų diagnozei patikslinti.
Moterys, kurios yra jaunesnės ir pagal programą nėra įtraukiamos į atrankinius mamografinius tyrimus, bet turi artimų giminaičių sirgusių krūties ar kiaušidžių vėžiu, ir dėl to jų rizika susirgti krūties vėžiu didesnė, turėtų pasikalbėti su šeimos gydytoju dėl jų krūtų tyrimo. Šioms moterims mamogramas reikėtų atlikti ir nelaukiant, kol joms sukaks 50 metų.
Jei pati moteris ar jos gydytojas apčiuopia mazgą ar sukietėjimą krūtyje arba, jei atsiranda kokių nors kitų ligos simptomų, būtina atlikti tyrimus ir tiksliai nustatyti tikrąją diagnozę. Jei vykdant atrankinę mamografinę programą moteriai aptikta įtartinų pakitimų krūtyje, kurių galbūt nei pati moteris ar gydytojas nebuvo apčiuopę, tuomet taip pat atliekami kiti krūties tyrimai, patikslinantys diagnozę.
Mamografija
 Tai rentgeninis krūtų tyrimas, atliekamas rentgeno aparatais, vadinamais mamografais. Atliekama po 2 kiekvienos krūties mamogramas – krūtys peršviečiamos iš viršaus ir iš šono. Tyrimas atliekamas moteriai stovint šalia aparato. Krūtis padedma ir švelniai suspaudžiama tarp dviejų rentgeno aparato plokščių iš viršaus į apačią. Įjungus aparatą, rentgeno spinduliai sklinda iš aparato galvutės, esančios virš krūties. Atliekant kitos krypties mamogramą, aparato galvutė pasukama į šoninę padėtį, krūtis suspaudžiama iš abiejų jos šonų ir, įjungus aparatą, atliekama šoninė mamograma. Atlikus abiejų krypčių mamogramas gaunamas išsamesnis krūties audinių vaizdas. Kartais moterys skundžiasi nemaloniu jausmu ar net skausmu krūtyse, kai jos suspaudžiamos atliekant tyrimą. Šiek tiek suspausti krūtį mamografijos metu būtina siekiant gauti geros kokybės mamogramą. Ši procedūra trunka neilgai, mažiau nei minutę. Mamogramas įvertina gydytojas radiologas, ieškodamas jose pakitimų.
Tai rentgeninis krūtų tyrimas, atliekamas rentgeno aparatais, vadinamais mamografais. Atliekama po 2 kiekvienos krūties mamogramas – krūtys peršviečiamos iš viršaus ir iš šono. Tyrimas atliekamas moteriai stovint šalia aparato. Krūtis padedma ir švelniai suspaudžiama tarp dviejų rentgeno aparato plokščių iš viršaus į apačią. Įjungus aparatą, rentgeno spinduliai sklinda iš aparato galvutės, esančios virš krūties. Atliekant kitos krypties mamogramą, aparato galvutė pasukama į šoninę padėtį, krūtis suspaudžiama iš abiejų jos šonų ir, įjungus aparatą, atliekama šoninė mamograma. Atlikus abiejų krypčių mamogramas gaunamas išsamesnis krūties audinių vaizdas. Kartais moterys skundžiasi nemaloniu jausmu ar net skausmu krūtyse, kai jos suspaudžiamos atliekant tyrimą. Šiek tiek suspausti krūtį mamografijos metu būtina siekiant gauti geros kokybės mamogramą. Ši procedūra trunka neilgai, mažiau nei minutę. Mamogramas įvertina gydytojas radiologas, ieškodamas jose pakitimų.
Mamografinis tyrimas yra informatyvus ir rekomenduojamas atlikti vyresnėms moterims, turinčioms daugiau nei 40 metų. Jaunesnių moterų krūtų audinys tankus, standus, todėl esantys pakitimai mamogramose gali būti nematomi. Joms labiau tinka krūtų tyrimas ultragarsu.
Krūties tyrimas ultragarsu (echoskopija)
Šis tyrimas atliekamas aparatu, vadinamu echoskopu – panaudojant aukšto dažnio garso bangas ir kompiuterinę techniką gaunami krūties vaizdai, kurie matomi echoskopo ekrane.
Tyrimas neskausmingas, trunka keletą minučių. Jį atlieka gydytojs radiologas. Tyrimo metu moteris guli ant nugaros, krūtys ištepamos specialiu geliu, kad kontaktas tarp aparato daviklio ir odos būtų glaudesnis. Garso bangų daviklis, prietaisas, panašus į mikrofoną, vedžiojamas krūties paviršiumi. Aukšto dažnio garso bangos, sklisdamos į krūtį, savo kelyje sutinka įvairaus tankio audinių ir, atsimušusios į juos, aidu grįžta į echoskopo kompiuterinę dalį. Krūties audinio vaizdai matomi ekrane, galima juos analizuoti.
Kartais, siekiant gauti papildomų duomenų, atliekamas spalvoto doplerio ultragarsinis krūties tyrimas. Šiuo atveju ultragarsinio tyrimo aparatas veikia taip, kad ekrane galima pamatyti krūtyje esančio mazgo kraujotaką: iš besikaitaliojančių mėlynos ir raudonos spalvos dėmių santykio gydytojas radiologas atpažįsta, ar navikas piktybinis ar gerybinis.
Krūties biopsija
Siekiant nustatyti tikrąją diagnozę, nepakanka fakto, kad mazgelis krūtyje apčiuopiamas ar aptiktas atlikus mamografinį ar ultragarsinį tyrimą. Galutinė diagnozė nustatoma, kai įtartino krūties naviko ląstelės ištiriamos mikroskopu. Naviko ląstelių gaunama atlikus krūties biopsiją.
Punkcinė biopsija (aspiracinė punksija)
Punkcinei naviko biopsijai atlikti naudojama plona adata ir švirkštas. Gydytojas, atliekantis biopsiją, pirštais apčiuopia krūties mazgą ir per odą duria į jį. Kai adata įsminga į mazgą, švirkštu išsiurbiama (aspiruojama) jo ląstelių. Gauta medžiaga siunčiama gydytojui patologui ištirti ją mikroskopu ir nustatyti, ar yra vėžio ląstelių.
Jei krūties mazgelis nedidelis ir pirštais neapčiuopiamas, punkcinė biopsija atliekama veiksmus kontroliuojant ultragarsu, rentgenu ar kompiuterine tomografija.
Paprastai prieš šią procedūrą audinių nuskausminti nereikia. Po punkcinės biopsijos dūrio vietoje atsiranda mėlynė, jaučiamas nedidelis skausmas. Po pusantros dviejų savaičių šie reiškiniai išnyksta.
Stulpelinė biopsija
Stulpelinei naviko biopsijai atlikti naudojama storašerdė adata, storesnė nei punkcinei bopsijai. Manipuliacija atliekama vietinės nejautros sąlygomis. Šia storašerde adata gaunamas didesnis kiekis – 10 mm ilgio ir 2 mm skersmens naviko audinių stulpelis. Paprastai paimami 3-5 naviko audinių stulpeliai. Tiek medžiagos pakanka ne tik nustatyti, ar yra vėžio ląstelių, bet ir atlikti kitus svarbius naviko tyrimus.
Gydytojas, atlikdamas stulpelinę biopsiją, veiksmus kontroliuoja apčiuopdamas krūties naviką pirštais arba panaudodamas ultragarsą ar kompiuterinę tomografiją, jei navikas neapčiuopiamas.
Po stulpelinės biopsijos krūtyje lieka mėlynė, dūrio vieta skausminga. Šie reiškiniai laikini, išnyksta per 2 savaites.
Ekscizinė biopsija (tumorektomija)
Tai navikinio mazgo pašalinimas chirurginiu būdu vietinės nejautros sąlygomis. Pašalintas mazgas siunčiamas į patologijos laboratoriją, atliekamas jo mikroskopinis tyrimas. Pacientė išleidžiama į namus ir laukia tyrimo išvados. Šio tipo krūties biopsija gali būti atliekama, kai kitais būdais gauti naviko ląstelių nepavyksta.
Tačiau vis tik praktikoje kartu su naviku šalinami ir aplink jį esantys krūties audiniai, atliekama platesnė nei navikas audinių ekscizija, t. y. pašalinamas didesnės ar mažesnės apimties krūties segmentas. Patologas atlieka skubų pašalinto krūties segmento mikroskopinį tyrimą ir nustato, ar navikas yra piktybinis, jei taip, ar vėžio ląstelių nėra pašalinto krūties segmento kraštuose. Pacientė, kol bus atliktas skubus tyrimas, guli ant operacinio stalo. Jei segmento kraštai „švarūs“, pacientės žaizda užsiuvama, jei ne – operacijos apimtis išplečiama. Ekscizinę biopsiją tokiais atvejais galima laikyti ir chirurginiu krūties vėžio gydymu.
Kraujo tyrimai
Atliekami bendrieji hematologiniai bei biocheminiai kraujo tyrimai bendrajai sveikatos būklei patikrinti. Šie tyrimai parodo kraujo forminių elementų (leukocitų, eritrocitų, trombocitų) kiekio pakitimus bei vidaus organų (inkstų, kepenų) veiklą.
Kiti tyrimai
Jei atlikus anksčiau aprašytus tyrimus krūties vėžio diagnozė patvirtinama, ligos išplitimui įvertinti, t. y. nustatyti, ar nėra metastazių kituose organuose, atliekamas krūtinės ląstos rentgeninis, kepenų, gimdos ir jos priedų ultragarsinis tyrimai, jei reikia, gali būti atliekamas kaulų skenavimas, reikiamos kūno srities KT ar magnetinio rezonanso tyrimai.
HER 2 tyrimas
Norint suprasti, kas yra HER2, reikia žinoti, kas yra ląstelės receptoriai ir kas yra augimo faktoriai.
Receptoriai – tai tam tikri baltymai, esantys ląstelių paviršiuje ar jos viduje. Kitos baltyminės ar cheminės medžiagos esančios kraujyje gali prisijungti prie receptoriaus ir per jį perduoti informaciją ląstelei, pavyzdžiui, daugintis, grįžti į ankstesnę būseną ar kt.
Augimo faktoriai – tai tam tikros organizmo cheminės medžiagos, kurios prisijungia prie ląstelės receptorių ir perduoda signalą joms daugintis ir augti.
HER2 receptorius – tai baltymas, kuris kartais randamas ant krūties vėžio ląstelių paviršiaus. Juos išskiria specifiniai genai, vadinami HER2/neu ganais. HER 2 receptorius yra žmogaus epidermio augimo faktoriaus, natūraliai esančio organizme, receptorius. Kai žmogaus epidermio faktorius prisijungia prie HER 2 receptorių, tuomet vėžio ląstelėms perduodamas signalas greičiau daugintis – stimuliuojamas krūties vėžio augimas.
Kai kuriais atvejais krūties vėžio ląstelės turi HER 2 receptorius, kitais ne. Kai vėžio ląstelės turi šį receptorių, kalbama apie HER 2 teigiamą krūties vėžį. Nustatyta, kad maždaug 1 iš 5 krūties vėžiu sergančių moterų, serga HER 2 teigiamu krūties vėžiu.
HER 2 receptorių nustatymas
Tyrimas atliekamas siekiant nustatyti, ar krūties vėžys yra HER 2 teigiamas ar neigiamas. Tyrimas gali būti atliekamas iš krūties naviko medžiagos, gautos atlikus stulpelinę biopsiją, arba iš operacinės medžiagos, gautos atlikus krūties operaciją – krūties kvadrantektomiją, rezekciją ar visos krūties pašalinimą.
Yra 2 pagrindiniai HER 2 nustatymo metodai – imunohistocheminis (IHC) ir fluorescencinės in situ hibridizacijos (FISH):
Imunohistocheminiu metodu nustatomas HER 2 receptorių (baltymo) lygis krūties vėžio ląstelėse. HER 2 lygis vertinamas ir žymimas nuo 0 iki 3+(pliusų).
- 0–1+ reiškia normalų HER 2 lygį, tyrimo rezultatas – HER 2 neigiamas,
- 2+ reiškia vidutinį HER2 receptorių lygį vėžio ląstelėse,
- 3+ reiškia aukštą HER 2 receptorių lygį krūties vėžio ląstelėse.
Kai gaunamas rezultatas 2+, rekomenduojama HER 2 tyrimą pakartoti kitu – FISH metodu, nes 2+ rezultatas yra tarpinis, nevisai tikslus, nei neigiamas nei teigiamas.
Fluorescencinės in situ hibridizacijos (FISH) metodu nustatomas HER 2/neu genų lygis vėžio ląstelėse. Šis genas yra atsakingas už HER 2 receptorių (baltymo) padidėjusią produkciją.
- FISH neigiamas rezultatas reiškia, kad HER 2/neu genų lygis normalus.
- FISH teigiamas rezultatas reiškia, kad HER2/neu genų lygis per didelis.
HER 2 teigiamas krūties vėžys
HER2 teigiami krūties piktybiniai navikai auga gerokai greičiau, ligos eiga agresyvesnė nei HER 2 neigiamų. Žinoti, ar krūties vėžys yra HER 2 teigiamas svarbu, nes tai turi įtakos gydymui. Be viso kito gydymo tais atvejais gali būti naudojamas vaistas – monokloninis antikūnas, kurio veikimo taikinys – HER 2 receptoriai. Šis vaistats vadinamas Herceptinu. Prisijungus prie HER 2 receptoriaus šiam vaistui, receptoriaus nebegali veikti žmogaus epidermio augimo faktorius, todėl sustabdomas vėžio ląstelių dauginimasis ir augimas. HER 2 teigiamo krūties vėžio gydymas monokloniniais antikūnais sumažina ligos atsinaujinimo ir progresavimo galimybę.
Hormonų receptoriai
Kai kurie krūties vėžiai turi receptorių, sąveikaujančių su moteriškaisiais, natūraliai kiaušidžių gaminamais hormonais – estrogenais ir progesteronu. Ši sąveika skatina krūties vėžio vystymąsi. Jei, atlikus naviko biopsinės ar operacinės medžiagos tyrimus nustatoma šių receptorių, kalbama apie teigiamus estrogenų ar progesterono receptorius turintį krūties vėžį (ER+), (PR+). Hormonų receptorių lygis vertinamas nuo 1 iki 4+ (pliusų).
Žinoti, ar krūties vėžys turi hormonų receptorių, labai svarbu, nes tai glaudžiai susiję su ligos gydymu. Šiuos receptorius turintis krūties vėžys efektyviai gydomas hormonoterapija.
Vėžio išplitimui apibūdinti onkologijoje vartojama sąvoka “vėžio stadijos“. Paprastai skiriamos 4 vėžio stadijos: maži ar neišplitę už organo ribų navikai – pirma arba antra stadija, išplitę į gretimas struktūras – trečia, išplitę į kitus, toli nuo pirminio židinio esančius organus navikai – ketvirta stadija.
Ligos išplitimui, t. y. stadijai, apibūdinti naudojama TNM simbolių sistema:
- T reiškia naviko dydį
- N – sritinius limfmazgius
- M – vėžio metastazes tolimuose nuo pirminio naviko organuose
Ligos stadija nustatoma, kai, ištyrus pacientą, įvertinama TNM reikšmių kombinacija: kokio dydžio navikas, ar yra metastazių sritiniuose limfmazgiuose ir kituose tolimuose organuose. Šiuo principu naudojamasi ir nustatant krūties vėžio stadiją.
Neinvazinis krūties vėžys
Tai reiškia, kad piktybinis procesas dar neprasiskverbė už epitelinės ląstelės ribų, piktybiniai pakitimai yra tik pačioje ląstelėje (lot. ca in situ – vėžys vietoje). Metastazių šiuo atveju negali būti. Daliai pacienčių neinvazinis krūties vėžys vis dėlto gali transformuotis į invazinį vėžį, todėl ir neinvazinio vėžio atvejais gydymas būtinas.
Duktalinė karcinoma in situ (DCIS) – tai neinvazinio krūties vėžio, išsivysčiusio pieno latakėlių sieneles išklojančiose epitelio ląstelėse, forma (lot. ductus – latakas).
Lobulinė karcinoma in situ (LCIS) – tai neinvazinio krūties vėžio, išsivysčiusio pieną gaminančių skiltelių epitelyje, forma (lobulus– skiltelė). Ši ligos forma gali būti abiejose krūtyse iš karto.
Tiek DCIS, tiek LCIS vertinama kaip 0 krūties vėžio stadija.
Invazinis krūties vėžys
Tai reiškia, kad piktybinis procesas jau peržengė epitelio ląstelės ribas, infiltruoja (ca infiltratyvum, ca invasyvum) gretimas ląsteles ir audinius, galimas metastazavimas.
Invazinė duktalinė karcinoma – tai dažniausiai pasitaikanti (70-80 %) krūties vėžio forma. Navikas pradeda vystytis pieno latakuose iš juos išklojančio epitelio ląstelių.
Invazinė lobulinė karcinoma sudaro 5–10 % visų krūties vėžio atvejų. Vėžys prasideda pieną gaminančių skiltelių epitelyje.
Invazinio krūties vėžio stadijos
- 1 stadija – piktybinio krūties naviko skersmuo neviršija 2 cm, nėra ligos metastazių pažasties limfmazgiuose ir kituose kūno organuose.
- 2 stadija – naviko skersmuo yra tarp 2 ir 5 cm, gali būti pažeisti atitinkamos pusės pažasties likfmazgiai, nėra metastazių kituose kūno organuose.
- 3 stadija – navikas didesnis nei 5 cm, gali būti suaugęs su aplinkiniais audiniais, tokiais kaip oda, krūtinės raumenimis, gali būti pažeisti pažasties limfmazgiai, nėra metastazių kituose organuose.
- 4 stadija – navikas gali būti bet kokio dyžio, gali būti pažeisti artimiausi limfmazgiai, bet svarbiausia – yra vėžio metastazių kituose tolimuose kūno organuose. Tai vadinama išplitusiu krūties vėžiu.
Krūties vėžio diferenciacijos laipsnis
Apie krūties vėžio agresyvumą galimą spręsti iš vėžio ląstelių diferenciacijos laipsnio. Vėžio diferenciacijos laipsnį nustato patologas, kai mikroskopu tiria naviko biopsinės medžiagos ląsteles Piktybinių ląstelių diferenciacijos laipsnis parodo, kiek jos pakitusios, palyginti su ląstelėmis, iš kurių išsivystė. Kuo vėžio ląstelės struktūra artimesnė sveikosios struktūrai, t. y. geriau diferencijuota, tuo ji mažiau piktybiška, lėčiau auga navikas, lėčiau metastazuoja, ligos eiga švelnesnė. Kuo vėžio ląstelės struktūra labiau pakitusi, nutolusi nuo sveikos ląstelės, t. y. mažiau diferencijuota, tuo ligos eiga agresyvesnė. Aukšto laipsnio, t.y. geros diferenciacijos navikas žymimas simboliu G1, vidutinės G2, žemo laipsnio, t. y. mažos diferencijacijos – G3–4.
Lobulinė karcinoma in situ – LCIS
Tai daug retesnė krūties liga nei duktalinė karcinoma in situ. Vėžiniai pokyčiai yra tik pieno liaukų epitelinėse ląstelėse. LCIS dažniau nustatoma moterims, esančioms iki menopauzės, tarp 40–50 metų amžiaus. Dažnai LCIS židiniai būna abiejose krūtyse iš karto.
LCIS pakitimai krūtyje nematomi mamogramose, nesudaro naviko. Paprastai LCIS nustato gydytojai patologai, atlikdami kito išoperuoto krūties darinio mikroskopinius tyrimus.
Nustatyta, kad per 15–20 metų 25–30% visų LCIS atvejų gali virsti invaziniu krūties vėžiu.
LCIS nėra gydoma kaip krūties vėžys. LCIS rodo padidėjusią krūties vėžio riziką. Nustačius šiuos krūties pakitimus, galimas pacientės stebėjimas, kasmet atliekant abiejų krūtų mamografinius tyrimus. Siekiant išvengti invazinio krūties vėžio, galima profilaktinnė abiejų krūtų pašalinimo operacija, ypač, kai moters šeimoje yra krūties vėžio atvejų.
Duktalinė karcinoma in situ – DCIS
Kai, mikroskopu ištyrus krūties biopsijos medžiagą gaunama išvada „duktalinė karcinoma in situ (DCIS)“, tai reiškia, kad vėžiniai pokyčiai yra tik pieno latakėlius išklojančiose epitelinėse ląstelėse, neperžengę šių ląstelių išorinės membranos, nėra vėžio invazijos už epitelinių ląstelių ribų į gilesnius krūties audinius. Gali būti vienas DCIS židinys krūtyje, bet gali būti ir keli židiniai skirtingose krūties vietose vienu metu. Labai retai DCIS židinių būna abiejose krūtyse. DCIS gali būti vadinama neinvaziniu krūties vėžiu, ikivėžine krūties liga, nuline vėžio stadija. Jei DCIS negydoma, ji, laikui bėgant, gali virsti invaziniu vėžiu, bet nebūtinai kiekvienu atveju. Manoma, kad invazinio vėžio išsivystymo rizika yra 30–50% iš visų DCIS atvejų per 10–18 metų.
DCIS išsivystyti didesnę riziką turi negimdžiusios arba moterys, pirmą kartą gimdžiusios būdamos vyresnio amžiaus. Didesnė rizika toms moterims, kurioms menstruacijos prasidėjo pernelyg anksti, o menopauzė pernelyg užsitęsė. Reikšmės turi ir krūties vėžio atvejai šeimoje. Dažniau suserga menopauzės būklės moterys, kai jų amžius 50–60 metų.
DCIS nesukelia jokių simptomų –dažniausiai aptinkama atliekant mamografines atrankines programas. Paprastai tai labai mažos apimties pokyčiai krūties audinyje, žinomi, kaip mikrokalcinatai. Tačiau ne visi krūtyje aptinkami mikrokalcinatai reiškia DCIS ar krūties vėžį. Rečiau DCIS pasireiškia kaip krūties mazgas.
Jei mamogramose aptinkami pakitimai, keliantys įtarimą dėl DCIS, diagnozei patikslinti būtinai atliekama biopsija, medžiaga ištiriama mikroskopu.
DCIS gydoma iš pradžių atliekant didesnės ar mažesnės apimties krūties operaciją. Jei DCIS židinys yra vienas ir nedidelės apimties, dažniausiai atliekama plati vietinė naviko ekscizija (išpjovimas). Pašalinamas židinys kartu su aplinkiniais audiniais. Visa pašalinta medžiaga ištiriama mikroskopu ir įsitikinama, ar viskas, kas reikia, išoperuota. Jei DCIS židinys yra didelės apimties ar jei yra keli židiniai skirtingose krūties vietose, gali būti šalinama ir visa krūtis.
Paprastai esant DCIS pažasties limfmazgiai nėra šalinami, tačiau kartais, kai DCIS yra didelės apimties, pažasties limfmazgiai gali būti šalinami ir ištiriami mikroskopu. Tai atliekama todėl, kad DCIS mazgo gilumoje gali būti ir tikro invazinio vėžio salelių, ir vėžio ląstelės jau galėjo metastazuoti į limfmazgius.
Kai DCIS ląstelės turi estrogenų receptorių, taikoma hormonoterapija.
Kai DCIS ląstelės yra žemos diferencijacijos, gali būti atliekama pooperacinė krūties radioterapija.
Kai atlikta tausojanti krūtį operacija, lieka nedidelė rizika, kad liga gali pasikartoti kitoje krūties vietoje – būtina reguliariai atlikti krūties tyrimus. 5 metus po operacijos lankytis pas gydytoją reikia 2 kartus per metus, po to kasmet. Mamografinį ktūties tyrimą reikia atlikti kasmet. Be to, jei jau buvo nustatyta vienos krūties DCIS, būtina stebėti ir sveikąją, atlikti mamogramas bent 1 kartą per dvejus metus.
Krūties vėžio gydymas susijęs su daugeliu veiksnių:
- Krūties vėžio stadija ir diferencijacijos laipsniu.
- Moters amžiumi.
- Ar moteriai yra menopauzė, ar dar ne.
- Naviko dyžiu.
- Ar vėžys turi hormonų, tokių kaip estrogenų ir progesterono receptorių bei HER 2 receptorių.
Dažniausia krūties vėžys pradedamas gydyti atliekant krūties operaciją, t. y. chirurginiu būdu pašalinant piktybinį naviką. Su naviku gali būti pašalinama dalis ar visa krūtis. Krūtis gali būti atkuriama atliekant rekonstrukcinę operaciją iš karto arba praėjus tam tikram laikui.
Kartais prieš operaciją siekiant sumažinti naviko apimtį, taikoma chemoterapija. Tai vadinama neoadjuvantiniu gydymu.
Po operacijos sugijus žaizdai gali būti taikoma radioterapija – apšvitinama krūties operacinio rando sritis, artimųjų limfmazgių sritys, kad būtų sunaikintos operacijos lauke galimai likusios vėžio ląstelės.
Po operacijos atliekamas visos pašalintosios krūties dalies ar visos krūties bei pašalintų limfmazgių iš pažasties srities ištyrimas mikroskopu. Nustatoma piktybinio naviko forma, jo diferencijacijos laipsnis. Atliekami tyrimai dėl estrogenų bei Her 2 receptorių. Atlikus visa tai patikslinama krūties vėžio stadija, galima ligos eigos prognozė.
Veiksniai, susiję su ligos atsinaujinimo galimybe:
- Naviko dydis.
- Ar buvo aptikta metastazių pažasties limfmazgiuose.
- Naviko diferenciacijos laipsnis
- Ar vėžio ląstelės buvo įaugusios į naviką supančias smulkiąsias limfagysles ir kraujagysles (nustatoma operacinės medžiagos mikroskopinio tyrimo metu).
- Ar vėžio ląstelės ant savo paviršiaus turi estrogenų ir HER 2 receptorių
Kai ligos atsinaujinimo galimybė labai menka, kito gydymo, kaip operacija, gali ir nereikėti. Tačiau daugumai pacienčių po operacijos rekomenduojama chemoterapija, hormonoterapija ar biologinė terapija (gydymas herceptinu), kad kuo labiau labiau sumažėtų ligos atsinaujinimo galimybė. Tai vadinama adjuvantiniu gydymu.
Atliekamos krūtį išsaugančios ir visos krūties pašalinimo operacijos. Chirurginės operacijos apimtis priklauso nuo naviko dydžio, jo vietos krūtyje, ligos stadijos.
Lumpektomija (plati naviko ekscizija)
Krūties navikas pašalinamas chirurginiu būdu kartu su juo pašalinant maždaug 2 cm aplink jį esančių sveikųjų krūties audinių. Šios operacijos metu pašalinama nedidelė krūties audinio dalis – lieka nedidelis randas ir nežymi įduba krūtyje.
Visą pašalintą operacinę medžiagą mikroskopu ištiria patologas – svarbu įsitikinti, ar kartu su naviku pašalintuose sveikuosiuose audiniuose nėra įsiskverbusių vėžio ląstelių, t. y. siekiama nustatyti, ar pašalintojo audinių segmento „kraštai švarūs“.
Jei pašalinto audinių segmento kraštuose aptinkama vėžio ląstelių, yra didelė ligos atsinaujinimo tikimybė. Tuomet atliekama pakartotina operacija – pašalinamas didesnis audinių segmentas, kartais visa krūtis.
Po lumpektomijos paprastai atliekama likusios krūties dalies radioterapija.
Kvadrantektomija
Tai panašiai atliekama operacija, tik šalinama daugiau audinių – ketvirtoji krūties dalis su naviku. Susidaręs po operacijos krūties defektas labiau pastebimas, kai krūtys mažos. Po kvadrantektomijos paprastai taip pat atliekama likusios krūties dalies radioterapija.
Kai krūtyse mamografinio tyrimo metu ar ultragarsu aptinkami labai nedideli, 1–2 mm skersmens neapčiuopiami mazgeliai, vadinamieji kalcinatai, jų vieta krūtyje gali būti pažymima panaudojant mamografiją, ultragarsą, kartais ir kompiuterinę tomografiją. Chirurgui tai padeda tiksliai pašalinti šiuos pakitimus. Kalcinatus pažymi gydytojas radiologas: kai kontroliuojant ultragarsu ar rentgenu adata pasiekiamas mazgelis, į jos spindį įkišama vedlinė vielutė, kuri adatos spindžiu nustumiama iki mazgelio, adata ištraukiama. Krūtyje lieka vielutė, kurios galas įsmigęs į norimą pašalinti mazgelį. Operacijos metu chirurgui pašalinus krūties segmentą, šis peršviečiamas rentgenu, kad būtų įsitikinta, ar operacija atlikta tiksliai – pašalintame krūties audinyje turi būti matoma vedlinė vielutė. Po to operacinė medžiaga siunčiama į patologijos laboratoriją.
Mastektomija
Tai visos krūties pašalinimo operacija. Ši operacija gali būti atliekama, kai:
- Šalintino segmento apimtis didesnė nei likusi krūties dalis.
- Krūtyje yra keli vėžio židiniai.
- Navikas yra už spenelio.
- Yra nedidelės apimties invazinio vėžio židinys, tačiau yra ir carcinoma in situ židinių.
Paprasta mastektomija – pašalinama tik visa krūtis.
Paprasta mastektomija ir apatinio lygmens limfmazgių iš pažasties duobės pašalinimas.
Modifikuota radikalioji mastektomija – šalinama visa krūtis, išsaugant už krūties esančius krūtinės raumenis, ir visi pažasties duobės limfmazgiai.
Radikali mastektomija – šalinama visa krūtis su už krūties esančiais raumenimis bei visi limfmazgiai. Šios apimties operacija atliekama retai.
Krūties atkuriamoji operacija (krūties rekonstrukcija) gali būti atliekama iškart po mastektomijos arba vėliau, praėjus tam tikram laikui.
Mastektomijos privalumai
- Paprastai po mastektomijos radioterapija netaikoma, išvengiama šalutinių radioterapijos poveikių.
- Yra galimybė atlikti krūties rekonstrukciją.
Mastektomijos trūkumai
- Visos krūties pašalinimas sukelia moteriai stresą.
- Šis kūno defektas sukelia nepasitikėjimą ir trukdo intymų bendravimą.
Lumpektomijos su radioterapija privalumai
- Gydymo efektyvumas nenusileidžia mastektomijos efektyvumui.
- Krūtis išlieka beveik nepakitusios formos, lieka nežymus randas.
- Nėra ryškaus kūno defekto, moteris gali intymiai bendrauti nesivaržydama.
Lumpektomijos su radioterapija trūkumai
- Atliekant radioterapiją reikia keletą savaičių kasdien ateiti į ligoninę švitintis. Radioterapijos metu ir kurį laiką po jos juntami pašaliniai gydymo poveikiai.
- Moterys jaudinasi, kad paliktoje krūties dalyje gali būti likę vėžio ląstelių. Tačiau vėžio atsinaujinimo rizika šiuo atveju nėra didesnė nei po mastektomijos.
- Radioterapija sukelia šalutinius poveikius: skausmingumą pažasties srityje, pažeidžia plaučius, pakinta krūties apimtis.
Limfmazgių ištyrimas
Bet kokios krūties operacijos metu paprastai šalinami tos pačios pusės pažasties limfmazgiai. Yra maždaug 20 limfmazgių vienoje pažastyje, nors kiekvienu atveju jų kiekis gali būti šiek tiek skirtingas. Atliekamas visų pašalintųjų limfmazgių mikroskopinis ištyrimas, siekiant nustatyti, ar tarp jų yra pažeistų vėžio. Nuo tyrimo rezultatų priklauso, ar greta operacijos reikės dar kito gydymo – radioterapijos, chemoterapijos, hormonoterapijos.
Jei pašalinami visi pažasties limfmazgiai, ateityje yra rankos patinimo, t. y. limfedemos rizika dėl sutrikdyto limfos nutekėjimo. Ranka tinti gali pradėti praėjus keliems mėnesiams ar keleriems metams po operacijos. Rankos limfedema atsiranda dažniau, kai operacijos metu pašalinami visi pažasties limfmazgiai arba kai po dalies limfmazgių pašalinimo likusieji buvo veikiami radioterapija.
Sarginio limfmazgio biopsija
Limfmazgis, esantis arčiausiai krūties naviko į kurį pirmiausia smulkiosiomis limfagyslėmis nukeliauja vėžinės ląstelės iš pirminio piktybinio židinio, vadinamas sarginiu (sentinentiniu) limfmazgiu. Dar prieš operaciją nustačius, ar šiame limfmazgyje yra ar nėra vėžio ląstelių, galima nuspręsti, ar reikės šalinti visus kitus pažasties limfmazgius. Jei sarginiame limfmazgyje vėžio ląstelių nėra, tai jų nebus ir kituose limfmazgiuose, todėl pakanka atlikti tik krūties naviko pašalinimo operaciją. Po tokios operacijos mažiau skauda žaizdą, joje nereikia palikti audinių drenavimo vamzdelių, gerokai mažesnis rankos limfedemos pavojus. Jei sarginiame limfmazgyje vėžio ląstelių yra, jų gali būti ir kituose limfmazgiuose, todėl krūties operacijos metu šalinami ir kiti pažasties limfmazgiai arba po operacijos skiriama radioterapija.
Atliekant sarginio limfmazgio biopsiją, pirmiausiai nustatoma šio limfmazgio vieta. Operacijos pradžioje į krūties naviko sritį sušvirkščiama nedidelis kiekis radioaktyvaus skysčio arba mėlynos spalvos dažo medžiagos. Šios medžiagos limfagyslėmis pirmiausia patenka į sarginį limfmazgį. Jei naudojama radioaktyvioji medžiaga, pažasties limfmazgiai skenuojami specialiu aparatu. Aparatas fiksuoja, kur susikaupė radioaktyvioji medžiaga. Tuomet chirurgas žino, kur atlikti sarginio limfmazgio biopsiją. Jei naudojama dažo medžiaga, dažas pirmiausiai susikaupia sarginiame limfmazgyje ir jį nudažo mėlyna spalva – chirurgas atlieka šio limfmazgio biopsiją. Vienu ar kitu būdu atlikus biopsiją, sarginį limfmazgį patologas ištiria mikroskopu ir nustato, ar jis pažeistas vėžio.
Sarginio limfmazgio biopsija kol kas atliekama tik kai kuriose klinikose, dar nėra rutininė procedūra visose klinikose.
Po krūties operacijos
Po operacijos pacientės skatinamos kuo greičiau pradėti judėti, keltis iš lovos.
Žaizdos drenavimas
Po operacijos (priklausomai nuo operacijos apimties) žaizdoje paliekamas drenavimo vamzdelis, kad audinių skysčių perteklius nesikauptų žaizdos gilumoje, o vamzdeliu ištekėtų į išorę – į prie išorinio vamzdelio galo prijungtą specialų surinktuvą. Drenavimo vamzdelis išimamas po kelių dienų, kai nebėra skysčių susikaupimo žaizdoje pavojaus.
Gydymosi ligoninėje trukmė
Po operacijos priklausomai nuo operacijos apimties ligoninėje tenka pagulėti keletą dienų ar savaitę.
Skausmas
Po operacijos būna skausminga krūties žaizdos bei pažasties sritis ir ranka, ypač kai norima ranką pakelti, pasukti. Keletą dienų skauda labiau, paskui palaipsniui skausmingumas mažėja. Pacientėms po operacijos skiriami nuskausminamieji vaistai. Kartais, kai skausmingumas rankoje ar pažasties srityje užtrunka ilgiau, sunku judinti ranką, reikia pasirodyti operavusiam chirurgui. Gali būti, kad gydytojas rekomenduos fizioterapijos procedūras ar paskirs antibiotikus, jei matys, kad skausmą palaiko uždegiminis procesas.
Operuotos srities bei rankos skausmas praeina palaipsniui, kartais per kelis mėnesius po operacijos.
Operacinės žaizdos patinimas
Audiniai aplink operacinę žaizdą pirmomis dienomis būna patinę dėl audinių skysčių susikaupimo. Tai trunka keletą dienų, paskui patinimas išnyksta, nes dalis skysčių išteka per paliktą drenavimo vamzdelį, dalis jų rezorbuojasi savaime. Tačiau kartais audinių skysčiai vis dėlto susikaupia kurioje nors operacijos srities vietoje – susiformuoja vadinamoji seroma. Jei taip atsitinka, seroma turi būti nudrenuota – gydytojas į ją įdeda drenuojamąjį vamzdelį, per kurį skysčiai palaipsniui išteka. Tai gali trukti keletą dienų.
Peties sustingimas
Kartais moterys po krūties operacijos jaučia peties sustingimą, negali laisvai judinti rankos. Sustingimas ryškesnis po mastektomijos nei po mažesnės apimties krūties operacijos. Po operacijos svarbu rankos ir peties sąnario mankšta. Dar ligoninėje pamokoma mankštos pratimų, kuriuos moteris galės atlikti namuose ir viena.
Peties lanko srities tirpimas, jautrumo sumažėjimas
Kartais dėl nervų pažeidimo operacijos metu sutrinka peties lanko srities audinių jautrumas, jaučiamas jų tirpimas. Laikui bėgant šie pojūčiai praeina, tačiau kai kurioms moterims, ypač toms, kurioms buvo pašalinti ir pažasties limfmazgiai, gali pasilikti.
Krūties protezai
Iš pradžių po krūties pašalinimo operacijos, kol žaizda visiškai nesugijusi, į liemenuką galima įdėti laikiną minkštos medžiagos krūties protezą, vėliau, kai viskas sugyja, galima įsigyti nuolatinį, visiškai atitinkantį moters krūties dydį, formą ir konsistenciją. Protezai gaminami iš sintetinės medžiagos silikono. Jie atitinka kūno odos spalvą.
Po operacijos moteris į namus sugrįžta išvargusi tiek fiziškai, tiek emociškai, todėl reikia daug ilsėtis, valgyti skanų, įvairų, nesunkiai virškinamą maistą. Moteriai po krūties operacijos negalima kelti ar nešti sunkesnio svorio, keletą savaičių nerekomenduojama vairuoti automobilio.
Emocijų nestabilumas po operacijos
Bet kokia krūties operacija gali tapti išbandymu moters gyvenime. Grįžusios į namus
moterys dažnai pajunta nevisavertiškumo jausmą dėl atliktos operacijos. Jų nuotaika tampa labai prasta. Neretai jas užvaldo prieštaringos emocijos – širdgėla, baimė, pyktis, apmaudas, tačiau kartu atsiranda viltis, kad liga bus pagydyta.
Susitaikymas su pasikeitusia kūno išvaizda
Dėl kūno išvaizdos pasikeitimo kartais moteris apima nepasitikėjimo savimimi jausmas. Daugeliui moterų reikia laiko, kad apsiprastų. Moterys ieško būdų, kaip greičiau prisitaikyti prie pasikeitimų. Kai kurios po operacijos iš pradžių save apžiūri būdamos vienos, o kitos prašo artimųjų pagalbos, kai nori pirmą kartą po operacijos apžiūrėti save.
Poveikis seksualiniam gyvenimui
Dažnai neigiamos emocijos moterį apėmusios po krūties operacijos pažeidžia jos lytinį gyvenimą. Baimė, kad partneris palies ir pajus jos kūno trūkumą, daro moterį nervingą. Turėtų abu – moteris ir partneris išlaukti, kol bus pasiruošę artimai bendrauti.
Laikui bėgant nesklandumų ir neigiamų emocijų lieka vis mažiau: žaizda sugyja, patinimas išnyksta, randas tampa vis mažiau pastebimas, moteris vis labiau pripranta dėvėti krūties protezą, pamažu grįžta pasitikėjimas savimi.
Radioterapija – vėžio gydymas naudojant didelės energijos jonizuojančiąją spinduliuotę, siekiant sunaikinti vėžio ląsteles ir kuo mažiau pažeisti sveikuosius audinius.
Kada radioterapija naudojama
Radioterapija dažniausiai naudojama po chirurginės krūties vėžio operacijos. Kartais ji gali būti naudojama prieš operaciją ar vietoj operacijos.
Jei buvo atlikta krūties dalies pašalinimo operacija (lumpektomija, kvadrantektomija), jonizuojančiaisiais spinduliais apšvitinama likusi krūties dalis. Tai sumažina ligos atsinaujinimo riziką.
Atlikus mastektomiją, t. y. pašalinus visą krūtį, krūtinės ląstos siena veikiama jonizuojančiaisiais spinduliais tada, jei gydytojas nėra įsitikinęs operacijos radikalumu – yra ligos atsinaujinimo rizika.
Jei operacijos metu buvo pašalinti keli limfmazgiai ir juose patologas tirdamas aptiko vėžio ląstelių arba nebuvo pašalinta nė vieno limfmazgio, radioterapija gali būti taikoma į likusius pažasties limfmazgius. Jei operacijos metu pašalinami visi pažasties limfmazgiai, radioterapija į pažastį paprastai nėra reikalinga.
Išorinė radioterapija
Išorinė radioterapija – toks spindulinio gydymo būdas, kai jonizuojančiųjų spindulių pluoštas sklinda iš švitinimo aparato galvutės, nutolusios nuo švitinamos kūno srities paviršiaus tam tikru atstumu. Dabar šiuolaikiniai išorinio švitinimo aparatai yra linijiniai greitintuvai. Išorinę radioterapiją skiria ir atlieka onkologas radioterapeutas onkologinę pagalbą teikiančios įstaigos radioterapijos skyriuje. Švitinimo seansai atliekami kasdien penkias dienas per savaitę nuo pirmadienio iki penktadienio. Šeštadienį ir sekmadienį – pertrauka. Gydant krūies vėžį, radioterapija užtrunka keletą savaičių ambulatorinėmis ar stacionaro sąlygomis.
Taikant išorinę radioterapiją pacientė netampa radioaktyvi, todėl po seanso gali bendrauti su kitais žmonėmis
Radioterapijos planavimas
Kaip minėta, jonizuojantieji spinduliai naikina vėžio ląsteles. Tačiau jie žaloja ir sveikus audinius. Todėl, norint išgauti didžiausią įmanomą naudą iš radioterapijos, t. y. iki reikiamos dozės apšvitinti krūtį bei pažasties sritį ir išsaugoti aplinkinius sveikus audinius ir organus, reikia viską labai tiksliai suplanuoti ir apskaičiuoti. Spindulinis gydymas planuojamas taip, kad krūtis būtų apšvitinta pakankama spindulių doze ir iš visų pusių tolygiai, o sveikieji gretimi audiniai ir organai gautų kuo mažesnes dozes ir išliktų nepažeisti. Sudarant spindulinio gydymo planą dalyvauja ne tik onkologas radioterapeutas, bet ir gydytojai radiologai, medicinos fizikai, klinikiniai radiobiologai, t. y. visa spindulinio gydymo planavimo grupė.
Pirmiausia atliekamos planuojamos apšvitinti kūno srities kompiuterinės tomogramos, t. y. gaunami skersiniai rentgeniniai vaizdai, kuriuose radioterapeutas pažymi norimą apšvitinti audinių apimtį, šiuo atveju krūtį ir pažasties limfmazgių sritį.
Medicinos fizikai parenka atitinkamą švitinimo laukų skaičių (jų gali būti 2, 3, 4 ir daugiau), jų dydį, apskaičiuoja kiekvieno lauko spindulių pluošto kritimo kampą į krūtį, spindulių dozę, švitinimo laiką taip, kad krūtis būtų apšvitinta tolygiai reikiama spindulių doze, o sveiki šalia esantys organai nukentėtų kuo mažiau.
Spindulinio gydymo planas su visais jo parametrais išspausdinamas popieriuje. Juo kaskart, atlikdami švitinimo seansą, vadovaujasi radioterapeutas ir jam padedanti radiologijos laborantė. Dažniausiai vienos dienos spindulių dozė į švitinamą vietą yra 1,8–2 Gy (Grėjai), viso kurso – apie 70 Gy.
Labai svarbu, kad kiekvieną kartą švitinant spindulių pluoštas kristų vis į tą pačią vietą, “neprašautų pro šalį”. Tuo tikslu pacientės krūtinės oda tatuiruojama: ant odos specialiais dažais keliose reikiamose vietose paliekami adatos galvutės dydžio ženklai, kurie padeda gydymą atliekančiam radioterapeutui kaskart paguldyti pacientę vienodai ir tiksliai nukreipti spindulius. Šios žymės lieka visam laikui, bet, būdamos labai mažos, beveik nepastebimos. Kartais radioterapeutas papildomai specialiu pieštuku ant odos pasižymi švitinimo laukų ribas. Šių žymių nereikia nutrinti tol, kol bus tęsiami švitinimo seansai. Baigus gydymą, jas bus galima nuplauti.
Pasirengimas švitinimui gali užtrukti keletą dienų. Viską parengus, galima pradėti radioterapiją. Radioterapeutas kartu su laborante pagelbsti pacientei patogiai atsigulti ant švitinimo stalo. Pacientė seanso metu turi gulėti ant nugaros (išorinė radioterapija taikoma pacientui gulint), jos ranka padedama į tam tikrą vienodą padėtį kiekvieną kartą. Seanso metu pacientė švitinimo kambaryje paliekama viena. Jonizuojančiajai spinduliuotei veikiant žmogaus kūną, nieko nejaučiama.
Paprasčiausiai reikia kelias minutes ramiai pagulėti. Kaip minėta, krūtis turi būti apšvitinama iš visų pusių tolygiai. Todėl švitinimo aparato galvutė kartkartėmis, priklausomai nuo to, kiek švitinimo laukų suplanuota, keis savo padėtį ir judės aplink pacientės krūtinę. Apie tai gydytojas būtinai perspėja iš anksto, kad pacientė be reikalo neišsigąstų. Visa, kas vyksta švitinimo patalpoje, gydytojas mato iš gretimo kambario televizoriaus ekrane ir net gali pasikalbėti su paciente.
Radioterapijos metu gali išsivystyti jos šalutiniai poveikiai: krūties ir pažasties odos paraudimas, niežėjimas, bendras organizmo silpnumas, pykinimas. Minėti reiškiniai praeina baigus gydymą. Nuovargis, silpnumas gali tęstis kelis mėnesius po gydymo.
Radioterapijos metu nerekomenduojama švitinimo srities tepti kremais, naudoti pažasties dezodorantus ar kitas dirginančias kosmetikos priemones – jos gali dar labiau suerzinti odą. Kai radioterapijos metu atsiranda nemalonūs pokyčiai krūties odoje ar pažastyje, radioterapeutas išrašo tinkamų tepalų receptą.
Šalutiniai krūties vėžio radioterapijos poveikiai
Daugumai moterų praėjus ilgesniam laikui po radioterapijos gali pakisti krūties išvaizda bei jutimai krūtyje, tačiau kai kurioms moterims to visai neatsitinka.
Krūties odos pokyčiai
Krūties radioterapijos metu gali išsivystyti mažesnio ar didesnio laipsnio krūties odos reakcija į spindulius, panaši į odos paraudimą nudegus saulėje. Labai šviesios odos moters krūtis veikiant radioterapijai stipriai parausta, niežti. Juodbruvių moterų krūties oda tampa tamsesnė, kartais net su melsvu atspalviu. Paprastai šie šalutiniai poveikiai nurimsta praėjus 2-4 savaitėm baigus radioterapiją, kartais išlieka kiek ilgiau. Neretai po radioterapijos operacijos randas ilgą laiką dar būna jautrus prisilietimams.
Kartais po radioterapijos švitintos krūties odoje atsiranda smulkios rausvos dėmelės, vadinamossios teleangiektazijos. Tai dėl radioterapijos poveikio išsiplėtusios smulkiosios odos kraujagyslės – kapiliarai. Nors išsiplėtusių kapiliarų raštas šiek tiek gadina krūties išvaizdą, bet kitų nepatogumų nesukelia.
Odos priežiūra
Kai atsiranda odos reakcija, reikia pasitarti su gydytoju radioterapeutu. Reikėtų laikytis šių rekomendacijų:
- Vengti praustis kvapiu tualetiniu muilu, nebarstyti ant pažeistos odos talko miltelių, nedirginti odos dezodorantais.
- Neskusti pažeistos pažasties plaukų ar kitaip netraumuoti pažasties.
- Maudytis geriau po dušu, jei dušo nėra, vonioje negulėti pernelyg ilgai.
- Išsimaudžius krūtį ir pažastį, kur taikoma radioterapija, nusausinti švelniai prispaudžiant rankšluostį prie odos, jokiu būdu netrinti.
- Dėvėti laisvus drabužius, geriau natūralaus pluošto.
- Vengti degintis saulėje – švitintos srities kūno oda visada lieka jautri saulei.
Krūties pabrinkimas
Kai kurioms moterims švitinama krūtis gydymo metu ar keletą savaičių po jo būna pabrinkusi, patinusi. Kartais patinimas tęsiasi ilgai užbaigus gydymą. Tai vadinama lifedema – sutrinka limfos nutekėjimas, audiniuose kaupiasi skysčai. To priežastmi gali būti limfmazgių iš pažasties pašalinimas operacijos metu ar jų pažeidimas radioterapijos metu. Jei vystosi limfedema, būtina pasikalbėti su gydytoju, kuris duos patarimų, paskirs gydymą, pasiųs pas atitinkamą specialistą.
Skausmingumas, jautrumas
Kartais gydytos pusės krūtis ir sritis aplink krūtį jau ir praėjus ilgam laiko tarpui kelia moteriai diskomfortą, lieka skausminga, jautri prisilietimams. Tais atvejais reikia pasikalbėti su gydytoju, kuris rekomenduos reikiamus tepalus ar nuskausminamuosius vaistus.
Sumažėjusi krūtis
Gana įprasta, kad po radioterapijos laikui bėgant krūtis kiek sumažėja, susitraukia. Kartais krūtis ne tik sumažėja, bet ir sukietėja. Tai vadinama audinių fibroze. Tuomet, lyginant abi krūtis vieną su kita, jų išvaizda gali gana ryškiai skirtis.
Riboti peties sąnario judesiai
Po krūties operacijos ir radioterapijos peties sąnario judesiai gali tapti riboti. Taip būna maždaug 1 iš 10 gydytų moterų. Moteris negali laisvai atlikti namų ruošos darbų, nešti sunkenio daikto, atlikti kai kurių mankštos pratimų, plaukyti. Šiais atvejais pagelbėti gali specialūs mankštos pratimai, kuriuos atliktipamoko gydytojai reabilitologai.
Širdies veiklos pokyčiai
Taikant šiuolaikinės radioterapijos metodus nėra didelės rizikos pažeisti širdies raumenį ar svarbias širdies aplinkos kraujagysles. Tas įmanoma, jei yra kairės krūties vėžys – širdis yra kairėje krūtinės ląstos pusėje. Tačiau dabar radioterapija yra labai rūpestingai suplanuojama, širdis nėra įtraukiama į švitinimų audinių apimtį, todėl širdies problemų rizika dėl radioterapijos labai sumažinta.
Jei radioterapijos metu širdžiai vis dėlto teko tam tikras spindulinis krūvis, moteris gali jausti nuolatinį nuovargį, svaigulį, skausmingumą krūtinėje ar dusulį kad ir neaukštai lipdama laiptais.
Kai atsiranda problemų dėl širdies, patariama vengti veiksnių, kenkiančių širdžiai – alkoholio, rūkalų, stresų. Rekomenduojama tinkama mimityba.
Kartais reikalinga ir gydytojų kardiologų konsultacija bei jų rekomenduotas gydymas vaistais, tvarkančiais širdies ritmą, veikiančiais prieš stenokardiją ir kt.
Plaučių problemos
Taikant krūties vėžio radioterapiją gali būti sudirginami, paveikiami ir kvėpavimo takai. Laikui bėgant radioterapijos paveiktose plaučių srityse gali išsivystyti audinių fibrozė.
Maždaug 1 iš 50 moterų po krūties vėžio radioterapijos dėl to jaučia dusulį, sausą kosulį, krūtinės skausmą. Tie simptomai gali atsirasti praėjus 2–3 mėnesiams po gydymo. Dažniausiai tai laikini simptomai, besitęsiantys 1–2 mėnesius, bet gali pasireikšti ir daug ilgesnį laiką.
Plaučių problemų išsivystymo rizika kiek didesnė, kai švitinami limfmazgiai, esantys už krūtinkaulio. už krūtinkaulio. Rizika didėja, kai atliekama ir radioterapija, ir chemoterapija. Simptomai būna ryškesni, kai moteris jau prieš gydymą sirgo, pavyzdžiui, bronchine astma ar rūkė tabaką.
Priklausomai nuo to, kokie simptomai vyrauja, skiriamas ir atitinkamas gydymas, palengvinantis situaciją. Tai gali būti purškiamieji bronchus praplečiančių vaistų aerozoliai, antibiotikai, veikiantys plaučių infekcją, steroidai, mažinantys uždegimą, ir kt.
Poveikis kaulams
Kartais išryšėja radioterapijos poveikis į švitinimo zoną pakliuvusiems kaulams – šonkauliams, raktikauliui. Kaulai suplonėja, tampa trapesni, gali greičiau lūžti. Atliekant fizinius pratimus ar nešant sunkesnį daiktą šie kaulai gali skaudėti.
Rankos limfedema
Limfedema yra audinių patinimas. Paprastai limfa teka limfagyslėmis išilgai rankos link pažasties limfmazgių. Jos nutekėjimas sutrinka ir perteklius kaupiasi rankos audiniuose, kai krūties operacijos metu pašalinami pažasties duobės limfmazgiai ar jie pažeidžiami radioterapijos metu – ranka pradeda tinti.
Kai pažastis švitinama po kelių limfmazgių pašalinimo operacijos metu, tuomet rankos limfedema išsivysto 1 iš 25 moterų. Kai pažasties duobė švitinama po visų ar didžiosios limfmazgių dalies pašalinimo, rankos limfedema išsivysto dažniau – 1 iš 3 moterų.
Rankos limfedema labai reta, jei buvo švitinama tik krūtis ir po ja esantys krūtinės sienos audiniai. Gali išsivystyti ir pačios krūties limfedema, bet tai atsitinka labai retai.
Kai ranka ištinusi, ji tampa sustingusi, nejudri. Rankos oda įtempta.
Jei rankos limfedema išsivysto, ją galima specialiomis priemonėmis sumažinti, kad moteris nejaustų didelio diskomforto ir galėtų normaliai naudotis ranka.
Limfedemos prevencija
Kai yra limfedemos rizika, reikia saugotis papildomai nepažeisti rankos limfinės sistemos. Būtina vengti rankos infekcijos ir audinių uždegimo, nes tai reikštų didesnę limfos produkciją ir didesnę jos sankaupą rankos audiniuose. Labai svarbu rankos neįdrėksti, nesužeisti, odos priežiūrai naudoti drėkinamuosius kremus.
Limfedemos gydymas
Rankos limfedemos gydymas priklauso nuo limfedemos laipsnio. Yra 4 pagrindiniai gydymo būdai;
- Rankos odos gydymas ir priežiūra.
- Rankos audinių kompresija specialiais tvarsčiais.
- Rankos mankšta, masažas.
- Manualinis limfos drenažas (MLD) – limfos drenažas atliekamas specialaus masažo būdu.
Rankos silpnumas
1 iš 100 moterų, kuriai buvo atlikta pažasties limfmazgių radioterapija, gali išsivystyti rankos silpnumas, dilgčiojimai, kartais peties, rankos ar plaštakos skausmas. Šie simptomai susiję su peties rezginio nervų pažeidimu ir vadinama peties rezginio neuropatija.
Neuropatinio skausmo kontrolei naudojami nuskausminamieji vaistai, antidepresantai, vaistai nuo epilepsijos – geriausia kreiptis konsultacijos į skausmo specialistus, dirbančius skausmo klinikose.
Rankos skausmui gydyti gali būti naudojamas masažas, karšti ir šalti kompresai, vadinamoji nervų transkutaninė elektrostimuliacija, kuri, be kita ko, stimuliuoja organizmo vidinių nuskausminamųjų medžiagų endorfinų gamybą.
Kartais efektyviai padeda akupunktūros procedūros.
Chemoterapijai naudojami vaistai gali būti sulašinami į veną ar geriamos jų tabletės. Gydant vaistais nuo vėžio, taikomi chemoterapijos ciklai (kursai), atliekami kas kelios savaitės. Tarp ciklų būna poilsio periodas, kai organizmas atsigauna nuo chemoterapijos šalutinių poveikių. Paprastai chemoterapija atliekama ligoninėje arba dienos stacionare gydytojų priežiūroje.
Dabar yra daug įvairių krūties vėžio chemoterapijai skirtų vaistų bei šių vaistų derinių (schemų). Skirtingi vaistų deriniai sukelia skirtingus šalutinius poveikius. Mokslininkai, vaistų kūrėjai nuolat siekia sukurti didesnio efektyvumo vaistus, pasižyminčius silpnesniais šalutiniais poveikiais.
Chemoterapijos nauda
Pacientėms, kurioms ligos atsinaujinimo rizika nėra didelė, chemoterapija šią riziką sumažina nežymiai. Pacientėms, kurių ligos atsinaujinimo rizika aukšta, chemoterapija šią riziką sumažina ženkliai.
Šalutiniai chemoterapijos poveikiai
Chemoterapijai naudojami vaistai sukelia šalutinius poveikius, kurie slopinami vaistais.
Sumažėjęs atsparumas infekcijoms. Chemoterapija slopina kaulų čiulpus, kraujyje sumažėja baltųjų kraujo kūnelių leukocitų. Dėl to kyla infekcijos pavojus. Būtina nedelsiant kreiptis į gydytoją, jei:
- Kūno temperatūra pakyla daugiau kaip 38°C.
- Jei staiga pablogėja savijauta, nors temperatūra ir normali.
Šiais atvejais reikia atlikti kraujo tyrimą. Kartais tenka laikinai nutraukti chemoterapiją, jei kraujo rodikliai žemi.
Mėlynės kūno paviršiuje, kraujavimas. Chemoterapija gali slopinti trombocitų, gamybą. Dėl to sutrinka kraujo krešėjimas, gali pradėti kraujuoti gleivinės, ant kūno atsirasti mėlynių. Pastebėjus šiuos reiškinius, būtina apie tai pranešti gydytojui.
Mažakraujystė (anemija). Ji prasideda sumažėjus raudonųjų kraujo kūnelių eritrocitų. Jaučiamas silpnumas, nuovargis, dusulys.
Pykinimas, vėmimas. Naudojant kai kuriuos chemoterapijos vaistus gali būti jaučiamas šleikštulys, pykinimas ir net varginti vėmimas. Esant šiems šalutiniams poveikiams naudojami vaistai nuo pykinimo – antiemetikai.
Burnos gleivinės skausmingumas ir išopėjimas. Atliekant chemoterapiją kai kurie vaistai sukelia burnos gleivinės jautrumą, skausmingumą, atsiranda smulkių skausmingų opelių. Chemoterapinio gydymo metu būtina burnos priežiūra, nuolatiniai jos skalavimai. Išsivysčius opoms, skiriami vaistai joms gydyti.
Blogas apetitas. Chemoterapijos metu sumažėja noras valgyti arba apetitas visai prarandamas. Tuo laikotarpiu svarbu parinkti švelnų, lengvą maistą ar naudoti specialius maitinamuosius gėrimus. Jei dėl apetito praradimo netenkama daug kūno svorio, vystosi išsekimas, skiriamas specialus medikamentinis gydymas.
Plaukų nuslinkimas. Tai dažnas chemoterapijos šalutinis poveikis, sukeliantis moterims daug nerimo. Baigus gydymą, plaukai per 3–6 mėnesius atauga. Kol galva plika, galima dėvėti peruką, galvą aprišti skarele ar dėvėti kepurę.
Ne visos pacientės vienodai jaučiasi chemoterapijos metu – vienos jų stengiasi ir gali gyventi beveik normalų gyvenimą, o kitos jaučiasi pavargusios, netekusios jėgų. Bet kokiu atveju baigus gydymą sveikata pagerėja ir jėgos sugrįžta.
Ankstyva menopauzė. Kartais kai kurioms pacientėms po chemoterapijos išsivysto ankstyva menopauzė.
Kontracepcija. Moteriai, kuri gydoma chemoterapija dėl krūties vėžio, nerekomenduojama pastoti, nes vaistai gali sukelti vaisiaus vystymosi sutrikimus.
Yra ne vienas hormonoterapijos būdas, jų veikimo mechanizmai šiek tiek skiriasi. Hormonoterapija taikoma dažniausiai po operacijos, gydymo spinduliais ir chemoterapijos. Ji skiriama tam, kad sumažėtų ligos atsinaujinimo galimybė. Ji veiksminga tada, kai krūties vėžio ląstelės savo paviršiuje turi estrogenų ir progesteronų receptorių.
Hormonoterapijos parinkimas
Hormonoterapijai parinkti kiekvienu individualiu atveju įtakos turi:
- Moters amžius.
- Krūties vėžio stadija ir diferencijacijos laipsnis.
- Koks kitas gydymas taikytas.
- Ar krūties vėžys yra Her + (teigiamas).
- Ar yra hormonų receptorių.
Seniausiai (daugiau kaip 20 metų) ir plačiausiai krūties vėžio hormonoterapijai naudojamas tamoksifenas, nes jis efektyviai mažina ligos atsinaujinimo galimybę. Nesenai sukurti kiti krūties vėžio hormonoterapijai skirti vaistai – aromatazės inhibitoriai. Tyrimai rodo, kad kai kuriais atvejais aromatazės inhibitoriai skiriami vietoj tamoksifeno arba po tamoksifeno vartojimo, gali ir toliau mažinti ligos atsinaujinimo riziką.
Hormonoterapiją gydytojai skiria įvertinę visus turimus pacientės tyrimus bei kitus medicininius duomenis. Gali būti rekomenduojama vartoti:
- Tamoksifeną 5 metus.
- Aromatazės inhibitorius 5 metus.
- 2–3 metus tamoksifeną, paskui keletą metų aromatazės inhibitorius.
- Tamoksifeną 5 metus, paskui keletą metų aromatazės inhibitorius.
Tamoksifenas
Tamoksifenas kitaip vadinamas vaistu antiestrogenu. Jis blokuoja kiaušidėse gaminamų moteriškų hormonų estrogenų, skatinančių vėžio augimą, sąveiką su krūties vėžio ląstelėmis. Jis naudojamas krūties vėžiui gydyti moterims, kurioms dar nėra menopauzės, taip pat gali būti naudojamas ir moterims, kurioms jau yra menopauzė. Moterims, kurioms dar nėra menopauzės, o joms krūties vėžys nustatytas ankstyvos stadijos, gydymas tamoksifenu yra standartinis. Tamoksifeno tabletės geriamos kasdien. Vartojant gali pasireikšti jo šalutiniai poveikiai:
- Kūną užliejančios karščio bangos, prakaitavimas.
- Kūno svorio padidėjimas.
- Makšties sausumas ar išskyrų iš makšties pagausėjimas.
Šie reiškiniai paprastai nebūna labai žymūs, laikui bėgant dar sušvelnėja nors kai kurias moteris vargina nuolat. Tuomet reikia pasitarti su gydytoju.
Moterims, kurioms yra menopauzė ir kurios vartoja tamoksifeną, nežymiai padidėja gimdos kūno vėžio, kojų venų trombozės bei širdies ligų rizika. Nors šie šalutiniai tamoksifeno poveikiai gąsdinantys, tačiau jie pasitaiko labai retai. Tamoksifeno nauda mažinti vėžio atsinaujinimo riziką gerokai viršija šalutinių jo poveikių riziką.
Aromatazės inhibitoriai
Aromatazės inhibitoriai gali būti skiriami tik pomenopauzę išgyvenančioms moterims. Po menopauzės kiaušidės nebegamina estrogenų. Pagrindinis jų šaltinis moters organizme tuomet yra androgenų (vyriškųjų hormonų, kuriuos gamina moters antinksčiai) virtimas estrogenais veikiant fermentui aromatazei. Šis cheminis procesas vadinamas aromatizacija, jis vyksta riebaliniame audinyje. Vaistai, aromatazės inhibitoriai, slopindami fermentą aromatazę, t. y. aromatizacijos procesą, sustabdo estrogenų sintezę iš androgenų. Tai reiškia, kad krūties vėžio ląstelių estrogenų receptoriai nesąveikaus su estrogenais, vėžio augimas nebus skatinamas.
Tamoksifenas ir dabar lieka standartine hormonoterapija esant ankstyvosios stadijos su teigiamais estrogenų receptoriais krūties vėžiui tiek moterims, esančioms prieš menopauzę, tiek esančioms menopauzėje. Tačiau aromatazės inhibitoriai taip pat vis dažniau imami naudoti esant ankstyvos stadijos su teigiamais estrogenų receptoriais krūties vėžiui moterims, išgyvenančioms menopauzę. Šių vaistų tabletės geriamos kasdien, geriausiai tuo pačiu laiku. Ar hormonoterapija konkrečiai pacientei bus naudojant tik tamoksifeną ar aromatazės inhibitorius, ar tamoksifenas po tam tikro laiko bus pakeistas aromatazės inhibitoriais, sprendžia onkologas chemoterapeutas, įvertinęs daugelį pacientės tyrimo duomenų, ligos eigą, mokslinių klinikinių tyrimų rezultatus ir kt. Nors aromatazės inhibitoriai yra daug žadantys vaistai, vis dar yra neatsakytų klausimų:
- Kada geriausias laikas pomenopauzę išgyvenančioms moterims pradėti gydymą aromatazės inhibitoriais – ar tuoj pat po operacijos , ar po 2–3 metų tamoksifeno vartojimo.
- Kiek laiko šie vaistai turėtų būti vartojami.
- Kokie bus šalutiniai šių vaistų poveikiai po daugelio metų
- Ar aromatazės inhibitoriai, ar tamoksifenas efektyviau sumažina galimybę vėžiui atsinaujinti.
Moksliniai tyrimai dėl krūties vėžio gydymo nuolat tęsiami, į kai kuriuos klausimus atsakymas ateis, kai susikaups ilgametė aromatazės inhibitorių naudojimo patirtis, taip kaip tamoksifeno.
Aromatazės inhibitoriai sukelia kai kuriuos šalutinius poveikius:
- Užliejančias kūną karščio bangas, prakaito pylimus.
- Makšties sausumą.
- Šleikštulį, retai vėmimą ar viduriavimą.
- Sąnarių skausmingumą, sustingimą.
- Kaulų retėjimą (osteoporozę).
- Plaukų išretėjimą.
- Galvos skausmus.
Aromatazės inhibitorius vartojant ilgą laiką retėja kaulų audinys, padidėja kaulų lūžimų pavojus. Apie tai ypač svarbu pasikalbėti su gydytoju – jis rekomenduos kaulų lūžimų profilaktikos priemones. Jei prieš pradedant gydymą moteriai nustatoma kaulų osteoporozė (kaulinio audinio retėjimas), aromatazės inhibitoriai hormonoterapijai netinka.
LHRH analogai
Tai vaistai, kurie stabdo moteriškųjų hormonų estrogenų gamybą kiaušidėse, sumažindami liuteinizuojančiojo hormono (jį sintezuoja galvos smegenyse esanti konkorėžinė liauka) lygį kraujyje. Jam sumažėjus, kiaušidės nebegauna signalo gaminti estrogenų. Dėl to menstruojančioms moterims (iki menopauzės) sumažėja estrogenų lygis bei jų krūties vėžį skatinantis poveikis. Estrogenų lygis grįžta iki ankstesnio lygio, jei gydymas nutraukiamas. Moteriai, vartojančiai LHRH analogus, laikinai išsivysto menopauzė – nutrūksta mėnesinės, vargina karščio bangos, padidėjęs prakaitavimas, sumažėja lytinis potraukis, kaitaliojasi nuotaika. Šie vaistai kas mėnesį sušvirkščiami po oda pilvo srityje.
Kiaušidžių abliacija
Estrogenų lygį moters organizme galima sumažinti ne tik vaistais, bet ir atlikus kiaušidžių abliaciją, t. y. operaciniu būdu pašalinus kiaušides arba jas paveikus tam tikra jonizuojančiosios spinduliuotės doze. Vienaip ar kitaip atlikus kiaušidžių abliaciją, moteriai išsivysto ankstyva menopauzė – tai liūdina ypač tas pacientes, kurios dar tikėjos susilaukti vaikų. Be to, atsiranda ir klimakso simptomai – vargina karščio bangos, padidėjęs prakaitavimas, sumažėja lytinis potraukis ir kt.
Gydymas herceptinu (trastuzumabu) gali efektyviai veikti kai kuriais krūties vėžio atvejais, kai šio vėžio ląstelių paviršiuje yra HER2 receptorių (tam tikrų baltymų). Šie vaistai, priklausantys monokloniniams antikūnams, susijungia su HER 2 receptoriais. Tuomet vėžio ląstelėms nebegali būti perduodamas signalas daugintis – sumažėja krūties vėžio augimo stimuliavimas. Herceptinas sumažina ligos atsinaujinimo galimybę, tačiau jis efektyvus tik tais atvejais, kai vėžio ląstelės turi daug HER2 receptorių – kai yra HER2 teigiamas krūties vėžys. HER 2 teigiamas krūties vėžys pasitaiko maždaug 1 iš 5 krūties vėžiu sergančių moterų ir yra piktesnės eigos. Jei HER 2 lygis yra žemas ar krūties vėžys yra HER2 neigiamas, herceptinas neefektyvus.
Veikiant herceptinui, organizmo imuninės ląstelės lengviau susidoroja su vėžio ląstelėmis.
Herceptinas gali būti naudojamas ankstyvos stadijos HER 2 teigiamam krūties vėžiui gydyti, siekiant sumažinti ligos atsinaujinimo galimybę ir pacientę išgydyti, tiek greta kito gydymo (pvz., chemoterapijos), tiek po jo.
Moterys, kurios serga išplitusiu krūties vėžiu, šiuo monokloniniu antikūnu gali būti gydomos siekiant kontroliuoti ligos eigą.
Herceptinas lašinamas į veną kartą per savaitę arba kartą per 3 savaites. Jei herceptinas skiriamas kartu su chemoterapija, ji savo ruožtu taikoma pagal numatytą schemą.
Kitų lokalizacijų piktybiniai navikai taip pat kartais turi aukštą HER 2 receptorių lygį. Mokslininkai tiria, ar ir šiais atvejais herceptinas gali būti efektyvus.
Šalutiniai herceptino poveikiai
- Poveikis širdžiai – dėl šios priežasties šio vaisto atsisakoma, jei pacientė turi aukštą kraujospūdį ar kitų širdies problemų.
- Gripą primenantys simptomai – aukšta kūno temperatūra, šaltkrėtis netrukus po vaisto sušvirkštimo.
- Naviko skausmai – kai kurios pacientės jaučia nestiprų skausmą tose kūno vietose, kur navikas išplitęs. Skausmus sumažina nuskausminamieji vaistai.
- Viduriavimas – patartina gerti daugiau skysčių.
- Galvos skausmas.
Alerginės reakcijos – tai retas reiškinys. Gali atsirasti odos bėrimas, niežėjimas, pasunkėja kvėpavimas, prasideda dusulys. Lašinant herceptiną, pacientės rūpestingai stebimos medicinos personalo, jei reikia, naudojami priešalerginiai vaistai, lašinimas nutraukiamas, kol viskas susitvarko.
Kartais po krūties vėžio gydymo liga atsinaujina toje pačioje vietoje, kur buvo nustatytas pirminis krūties navikas – pooperacinio rando srity, šalia jo, krūties odoje virš buvusio naviko. Navikas atsinaujina iš vėžio ląstelių, likusių krūties audinuoise po operacijos. Tai vadinama vietiniu vėžio recidyvu.
Vėžio ląstelės iš pirminio krūties naviko dar iki operacijos kraujagyslėmis ar limfagyslėmis galėjo būti nukeliavusios į kitus, toli nuo pirminio ligos židinio esančius organus – kaulus, plaučius, kepenis, smegenis, limfmazgius ir kt. Čia jos ilgą laiką gali „miegoti“ nesukeldamos sveikatos problemų. Praėjus tam tikram laikui po krūties vėžio gydymo, jos gali „atsibusti“ ir pradėti neribotai daugintis – atsiranda vėžio metastazių kituose organuose. Vadinasi, liga plinta, progresuoja. Tai vadinama metastaziniu krūties vėžiu. Jei vėžio metastazių atsiranda limfmazgiuose, dažniausiai jos aptinkamos pažasties ar apatiniuose kaklo limfmazgiuose.
Paprastai vėžio metastazės neatsiranda visuose minėtuose organuose iš karto. Iš pradžių jos pasireiškia viename ar dviejuose organuose. Negydant palaipsniui jų atsiranda ir kituose organuose. Kiekvienu atveju įvertinama klinikinė situacija.
Metastazavusio krūties vėžio gydymas priklauso nuo ligos išplitimo apimties, vietos, kur liga išplito. Jei, pavyzdžiui, metastazių atsirado kauluose, simptomai ir gydymas skirsis, palyginti su simptomais ir gydymu, kai metastazės aptiktos kepenyse.
Krūties vėžio metastazės neretai aptinkamos atlikus tyrimus planinio sirgusios ir dėl krūties vėžio gydytos moters sveikatos pasitikrinimo metu. Tuo metu dar gali ir nebūti juntamų ligos progresavimo požymių.
Tačiau anksčiau ar vėliau jie atsiranda. Ne visos moterys būtinai jaučia visus žemiau minimus simptomus.
Bendrieji simptomai
Simptomai priklauso nuo to, kokioje kūno dalyje yra metastazių, tačiau gali atsirasti ir kai kurie bendrieji simptomai, panašūs į simptomus peršalus ar susirgus gripu:
- Jaučiamas padidėjęs nuovargis.
- Prasta savijauta.
- Sumažėja apetitas.
Šie simptomai keletą savaičių ar mėnesių gali būti ir po pirminio krūties vėžio gydymo ir, nesant metastazių kituose organuose.
Vietinio vėžio recidyvo simptomai
Vietinio recidyvo pirmasis požymis dažniausiai yra vėl atsiradęs navikas krūties odoje, pooperaciniame rande ar giliau po randu. Aptikus jį būtina nedelsiant kreiptis į gydytoją ir nustatyti, ar tai vėžio recidyvas, ar kitos kilmės audinių sukietėjimas. Bet kokiu atveju būtinas gydymas.
Metastazės limfmazgiuose
Kai krūties vėžio metastazės išryškėja pažasties ar kaklo limfmazgiuose, čia apčiuopiami padidėję, kieti, neskausmingi mazgai. Didėjant metastazių pažeistiems pažasties limfmazgiams, užspaudžiami limfos iš rankos nutekėjimo takai, ranka tinsta – vystosi limfedema. Esant rankos limfedemai, tampa riboti rankos judesiai, rankos audinius lengviau pažeidžia infekcija.
Metastazės kauluose
Pirmasis požymis – įkyrus geliantis pažeistų kaulų skausmas dieną ir ypač naktį. Kaulų skausmai sutrikdo miegą, be nuskausminamųjų vaistų sunku judėti. Atsiradus skausmui viename kaule, vėliau gali atsirasti ir kitame – tai reiškia, kad liga plinta toliau. Metastazė kaulą pažeidžia palaipsniui vis labiau, kaulas pažeidimo vietoje gali lūžti.
Kai kaulai pažeisti metastazių, iš kaulų atsipalaiduoja ir patenka į kraują mineralinė medžiaga kalcis (jis būtinas kaulams formuotis). Per didelis kalcio kiekis kraujyje vadinamas hiperkalcemija, kuri pasireiškia nuovargiu, bloga savijauta, vidurių užkietėjimu, troškuliu, psichikos sutrikimais.
Metastazes kauluose būtina gydyti. Gydymas pradedamas nelaukiant, kol atsiras stiprūs skausmai ar laulų lūžimų grėsmė.
Metastazės kepenyse
Išsivysčius metastazėms kepenyse, pablogėja bendra savijauta, juntamas nuovargis, energijos stoka. Kartais prarandamas apetitas. Skausmas kepenų plote jaučiamas tada, kai metastazės spaudžia kepenis supančią kapsulę. Jei didėdama metastazė užspaudžia tulžies latakus ir sutrikdo tulžies nutekėjimą į žarnyną, tulžis kaupiasi kraujyje, dėl ko išsivysto mechaninė gelta: pagelsta akių baltymai, kūno oda, vargina odos niežulys.
Kepenys yra didelis organas, sugebantis atlikti savo funkcijas, kai metastazės pažeidžia net didesnę jų dalį. Metastazių sukelti simptomai gali būti efektyviai kontroliuojami.
Metastazės plaučiuose
Pirmieji simptomai atsiradus metastazėms plaučiuose – kosulys ar dusulys. Kai metastazių yra periferinėse plaučių dalyse, jos dirgina pleurą (plaučius supantį dangalą). Dėl pleuros dirgininmo gaminasi skystis, kuris kaupiasi pleuros ertmėje. Susukaupęs skystis spaudžia plautį, padidėja dusulys.
Metastazės smegenyse
Esant metastazėms smegenyse, padidėja spaudimas kaukolės viduje, dėl to atsiranda galvos skausmai, pykinimas, vėmimas. Šie simptomai ryškesni atsikėlus iš ryto, dienos metu palengvėja. Skauda dažniau užpakalinę galvos dalį, ypač kosint ar čiaudint.
Kai metastazė(ės) pažeidžia smegenų sritis, vadovaujančias tam tikrų kūno dalių veiklai, sutrinka tų kūno dalių normalus darbas. Metastazė(ės) smegenyse gali būti rankų ar kojų silpnumo, sustingimo, dilgčiojimo priežastimi. Kartais metastazei(ėms) pažeidus smegenis atsiranda ir asmenybės pokyčių.
Tyrimai priklauso nuo atsiradusių simptomų. Deja, atliekant žemiau minimus tyrimus negalima aptikti labai mažų, vadinamųjų mikrometastazių. Tinkamų tyrimų dar ieškoma mokslinėse laboratorijose.
Metastazės kauluose
Rentgeninis kaulų, kuriuose įtariamos metastazės, tyrimas gali padėti aptikti metastazės(ių) pažeistas vietas, tačiau aptikti labai mažų metastazių šiuo tyrimu gali nepasisekti.
Kaulų skenavimas jautresnis tyrimas, kurį atliekant įmanoma pastebėti smulkias metastazes kauluose. Speciali radioaktyvi medžiaga sušvirkščiama į veną. Kraujo srovė ją išnešioja po visą organizmą. Metastazių pažeistos kaulų sritys sukaupia šios medžiagos daugiau negu sveikosios. Tai matyti skenerio ekrane.
Jei šių tyrimų nepakanka, kaulai gali būti tiriami atliekant kompiuterinės tomografijos at magnetinio rezonanso tyrimus.
Metastazės plaučiuose
Rentgeninis plaučių tyrimas dažnai atskleidžia, ar yra vėžio metastazių plaučiuose. Rentgeno nuotraukose matoma, ar yra skysčio pleuros ertmėse.
Esant reikalui, gali būti atliekami plaučių kompiuterinės tomografijos ar magnetinio rezonanso tyrimai. Prieš atliekant šiuos tyrimus gali būti duodama išgerti ar sušvirkščiama į veną taip vadinamosios kontrastinės medžiagos, kuri paryškina tyrimų metu gaunamus vaizdus.
Metastazės kepenyse
Biocheminiai kraujo tyrimai parodo, ar kepenų veikla nėra sutrikusi. Šie tyrimai negali visiškai patikimai atsakyti, ar kepenų veikla sutriko dėl metastazių, pažeidusių kepenis, ar dėl kitų priežasčių.
Kepenų tyrimas ultragarsu leidžia aptikti metastazes kepenyse, nustatyti jų vietą bei dydį.
Kartais kepenys tiriamos panaudojant kompiuterinę tomografiją.
Metastazės smegenyse
Aptikti metastazėms smegenyse atliekamas smegenų kompiuterinės tomografijos ar magnetinio rezonanso tyrimas.
Metastazavęs krūties vėžys paprastai negali būti visiškai pagydomas, tačiau jo eiga gali būti efektyviai kontroliuojama ilgą laiką.
Progresuojančiai ligai gydyti gali būti naudojama chemoterapija, hormonoterapija, , radioterapija, monokloniniai antikūnai. Gydymas priklauso nuo to:
- Kurią kūno dalį pažeidė metastazė (ės).
- Ar moteris yra menopauzės būklės.
- Koks krūties vėžio gydymas atliktas praeityje.
- Kiek praėjo laiko nuo pirminio krūties vėžio gydymo iki ligos atkryčio.
- Koks pacientės amžiaus ir kokia jos bendroji sveikatos būklė.
- Ar krūties vėžio ląstelės turi hormonų receptorių.
- Ar krūties vėžio ląstelės turi HER 2 receptorių.
Stengiamasi parinkti ir taikyti efektyviausiai metastazavusio krūties vėžio eigą kontroliuojantį ir mažiausiai šalutinių poveikių sukeliantį gydymą.
Atliekant chemoterapiją, hormonų terapiją ar gydant monokloniniais antikūnais vaistai per kraują pasklinda po visą organizmą ir veikia vėžio metastazes visur, kur jos yra. Tai vadinama sistemine terapija.
Radioterapija ar chirurginis gydymas veikia tą kūno vietą, kur jis atliekamas. Šie metodai naudojami paveikti atskiras vėžio metastazes kauluose, smegenyse, odoje ir pan.
Kartais pacientės išsigąsta gydymo bijodamos patirti jo šalutinius poveikius. Nors vėžio gydymas ir sukelia šalutinių poveikių, jie sėkmingai slopinami.
Metastazavusio krūties vėžio gydymo tikslas – kuo ilgiau kontroliuoti lios eigą, slopinti moterį varginančius ligos simptomus, gerinti jos gyvenimo kokybę. Dažniausiai besigydant metastazės sumažėja ir visiškai išnyksta, kartu išnyksta ir buvę varginantys simptomai. Deja, daliai pacienčių gydymas būna neefektyvus, jos labiau jaučia ne gydymo naudą, bet šalutinius poveikius.
Apie gydymo naudą bei galimus pavojus būtina pasikalbėti su gydytoju prieš pradedant gydymą. Pacientė turėtų paklausti:
- Koks ir kokios apimties rekomenduojamas gydymas.
- Kuo naudingas rekomenduojamas gydymas.
- Kokios kitos gydymo galimybės.
- Kokia gydymo rizika, kokie šalutiniai poveikiai.
Kartais naudinga žinoti ir kitų gydytojų nuomonę.
Hormonoterapija
Hormonoterapija veiksminga tada, kai krūties vėžys turi estrogenų receptorių (ER teigiami). Tuomet šis gydymas slopina vėžio metastazių augimą kauluose, odoje, limfmazgiuose, plaučiuose kepenyse. Hormonoterapijos privalumas tas, kad jos preparatus paprasta vartoti, jos sukeliami šalutiniai poveikiai nebūna labai varginantys. Kitas privalumas tas, kad jei, taikant vienus vaistus, jie nustoja efektyviai veikti, gali būti bandomi naudoti kiti.
Tamoksifenas
Metastazavusio krūties vėžio atvejais dažniausiai naudojamas tamoksifenas. Jis naudojamas moterims tiek prieš menopauzę, tiek po jos. Tamoksifenas gali būti naudojamas, kol efektyviai slopina metastazių augimą. Galimi šalutiniai tamoksifeno poveikiai aprašyti anksčiau. Tamoksifeno nauda metastazavusio krūties vėžio atveju žymiai didesnė, palyginti su jo šalutiniais poveikiais. Kai tamoksifenas pradedamas naudoti atsiradus metastazių kauluose, kaulų skausmai pirmąsias dienas gali suintensyvėti. Tačiau netrukus po kelių dienų skausmai palengvėja.
Aromatazės inhibitoriai
Šios grupės vaistų veikimo mechanizmas aprašytas anksčiau. Šie vaistai metastazavusio krūties vėžio natveju naudojami tik moteriai esant menopauzės būklės.
LHRH analogai
Tai vaistai, kurie stabdo moteriškųjų hormonų estrogenų gamybą kiaušidėse, sumažindami liuteinizuojančiojo hormono (jį sintezuoja galvos smegenyse esanti konkorėžinė liauka) lygį kraujyje. Jam sumažėjus, kiaušidės nebegauna signalo gaminti estrogenų. Dėl to menstruojančioms moterims (iki menopauzės) sumažėja estrogenų lygis bei jų krūties vėžį skatinantis poveikis. Estrogenų lygis grįžta iki ankstesnio lygio, jei gydymas nutraukiamas. Moteriai, vartojančiai LHRH analogus, laikinai išsivysto menopauzė – nutrūksta mėnesinės, vargina karščio bangos, padidėjęs prakaitavimas, sumažėja lytinis ptraukis, kaitaliojasi nuotaika. Šie vaistai kas mėnesį sušvirkščiami po oda pilvo srityje.
Operacija ir radioterapija
Gali būti atliekama kiaušidžių pašalinimo oeracija arba kiaušidės apšvitinamos jonizuojančiaisiais spinduliais. Taip sustabdoma estrogenų gamyba, moteriai išsivysto menopauzė.
Chemoterapija
Tai gydymas vaistais nuo vėžio. Chemoterapija naudojama metastazavusį krūties vėžį gydyti, kai vyksta ligos progresavimas, liga pažeidžia plaučius, kepenis ar kitus organus. Ji gali būti naudojama po ilgalaikės hormonoterapijos, kai ši nebekontroliuoja vėžio eigos.
Gali būti taikomas vienas vaistas nuo vėžio (monoterapija) ar kelių vaistų nuo vėžio schema (polichemoterapija). Paprastai chemoterapija skiriama ciklais, tarp jų darant kelių savaičių pertraukas. Šalutiniai chemoterapijos poveikiai aprašyti anksčiau.
Radioterapija
Radioterapija gali būti naudojama siekiant sunaikinti išsivysčiusią konkrečią metastazę kaule, pažasties ar kaklo limfmazgiuose, odoje ar kitoje kūno vietoje. Kai krūties vėžys metastazuoja į galvos smegenis, taip pat naudojama radioterapija, siekiant nuslopinti smegenų pažeidimo simptomus. Ji naudojama ir siekiant numalšinti skausmą, kurį dažniausiai sukelia krūties vėžio metastazės kauluose.
Metastazavusio krūties vėžio atveju taikomos mažesnės nei pirminio krūties vėžio gydymo spinduliais dozės. Šalutiniai radioterapijos poveikiai švelnesni. Švitinant galvos smegenis galimas nuplikimas. Plaukai atauga per keletą mėnesių, kai baigamas galvos smegenų švitinimas.
Gydymas herceptinu
Biologinė terapija monokloniniu antikūnu herceptinu gali būti taikoma gydyti išplitusį, metastazavusį krūties vėžį, kai konkretaus vėžio ląstelės turi daug HER 2 receptorių (HER2 teigiamas krūties vėžys). Herceptinas gali būti skiriamas kartu su chemoterapija ir tęsiamas vienas tol, kol efektyviai kontroliuoja ligą.
Metastazavęs krūties vėžys gali sukelti įvairius moterį varginančius simptomus. Kartais šie simptomai greitai praeina pradėjus metastazavusio vėžio gydymą, tačiau kartais jie užtrunka ilgiau. Yra kitų būdų palengvinti varginančių simptomų poveikį.
Skausmas
Yra įvairių skausmą malšinančių vaistų, besiskiriančių poveikio stiprumu bei veikimo mechanizmu. Vienais atvejais labiau tinka vieni vaistai, kitais – kiti. Tai sprendžia gydytojas. Jei vartojami skausmą malšinantys vaistai, juos reiktų vartoti reguliariai, kaip yra gydytojo nurodyta, nepaisant to, kad, atėjus laikui išgerti vaistą, tuo metu ir neskauda. Taip vartoti nuskausminamuosius verta dėl to, kad jie ne tik malšina skausmą, bet ir užkerta kelią skausmui pasikartoti. Skausmą malšinantys vaistai gali būti įvairių formų – geriamosios tabletės, žvakutės į tiesiąją žarną, injekcijos, pleistrai.
Jei naudojant skausmą malšinančius vaistus skausmas neišnyksta, nepalengvėja, būtina apie tai pasakyti gydytojui – jis arba pakeis vaisto dozę arba paskirs kitus, efektyvesnius vaistus.
Kai atsiranda krūties vėžio metastazių kauluose, skausmas gali būti labai stiprus. Gerai padeda metastazės pažeistos skaudamos kaulo vietos radioterapija. Tačiau kol bus pasiektas nuskausminamasis efektas, gali praeiti apie 2 savaites laiko. Per tą laiką gali reikėti naudoti narkotinius analgetikus. Vartojant juos gali būti jaučiamas mieguistumas, kartais pykinimas, gali užkietėti viduriai. Jei šie simptomai pasireiškia, reikia pasakyti savo gydytojui.
Kartais esant skausmams kauluose efektyviai gali padėti nesteroidiniai vaistai nuo uždegimo (NVNU).
Bifosfonatatų grupės vaistai taip pat gali sumažinti kaulų skausmus, kaulų lūžimo riziką bei sureguliuoja padidėjusį, esant metastazėms kauluose, kalcio lygį kraujyje.
Esant skausmams rekomenduojama naudoti migdomuosius vaistus, nes nemiga naktį dar labiau sustiprina skausmą.
Esant skausmams galima kreiptis į Skausmo kliniką, kur dirba gydytojai skausmo specialistai – jie gali konsultuoti dėl skausmo gydymo, paskirti vaistus, atlikti reikiamas nuskausminimo procedūras.
Dusulys
Dusulys gali varginti, kai krūties vėžio metastazės išplinta į plaučius dengiančią pleurą ar į plaučių audinį.
Metastazių dirginama pleura pradeda gaminti skystį, kuris kaupiasi pleuros ertmėje. Kai skysčio susikaupia daugiau, jis ima spausti plautį, pacientė jaučia dusulį. Atlikus pleuros punkciją (specialia adata įduriama tarp šonkaulių ir pasiekiama pleuros ertmė) skystis iš pleuros ertmės išsiurbiamas švirkštu. Gali būti susikaupę keli litrai skysčio. Kartais, kai į pleuros ertmę nuolat renkasi daug skysčio, į ją įstumiamas plonas plastikinis vamzdelis, prisiuvamas, kad neiškristų, prie odos, išorinis jo galas sujungiamas su specialiu skysčiui surinkti indu. Tuomet skystis iš pleuros ertmės nuolat išteka į šį indą.
Dusulys dažniausiai sukelia nerimą ir baimę. Morfijus palengvina dusulį, ligonė atsipalaiduoja.
Esant dusuliui geriau gulėti ne lygioje bet su pakeltu galvūgaliu lovoje.
Taikant specifinį (chemoterapiją, hormonoterapiją ir kt.) gydymą minėtų simptomų sumažėja, jie palengvėja ar visai išnyksta.
Pykinimas, vėmimas
Dažniausiai pykinimą esant metastazavusiam krūties vėžiui sukelia chemoterapija, radioterapija, kartais vaistai nuo skausmo. Visa tai praeina, kai gydymas baigiamas. Kartais pykinimas gali būti susijęs su vėžio metastazėmis kepenyse ar esant hiperkalcemijai – padidėjus kalcio lygiui kraujyje. Esant pykinimui, vartojami vaistai nuo pykinimo – antiemetikai. Jei vartojami vaistai nepadeda, reikia pranešti gydytojui – jis gali paskirti kitus.
Vidurių užkietėjimas
Vidurių užkietėjimas gali atsirasti vartojant skausmą malšinančius vaistus, esant hiperkalcemijai (kai yra metastazių kauluose) ar netekus apetito. Užkietėjus viduriams reikia valgyti daug skaidulų turintį maistą, gerti daugiau skysčių, daugiau laiko skirti pasivaikščiojimui. Galima pavartoti vidurius laisvinančių vaistų.
Rankos limfedema
Rankos tinimą sumažinti padeda rankos pratimų programa, masažas, odos priežiūra.
Šių priemonių tikslas yra sumažinti rankos tinimą ir neleisti jam progresuoti.
Labai svarbi tinstančios rankos odos priežiūra. Mažiausi įdrėskimai ar sužeidimai sudaro sąlygas pakliūti mikrobams ir išplisti infekcijai į visą ranką. Pakartotinės rankos infekcijos sukelia dar didesnę limfedemą. Norint išvengti rankos sužeidimų ir infekcijos, reikia:
- Dėvėti pirštines dirbant sode ir maudantis, skalbiant rankomis.
- Vengti žaisti su galinčiais įdrėksti ar įkąsti gyvūnais.
- Nedelsiant gydyti tinstančios rankos įdrėskimus ar sužeidimus.
- Saugoti tinstančią ranką nuo saulės nudegimo.
- Pažasties plaukus skusti tik elektrine mašinėle ar naudoti plaukus šalinantį kremą.
- Rankos odą tepti drėkinamaisiais kremais, kad ji būtų nuolat elastinga.
Kai rankos tinimas varginantis, gali būti dėvimos pagalbinės rankovės ar ranka bintuojama siekiant, kad audiniuose nesikauptų skysčiai, ranka netintų. Rankovė dėvima, o ranka laikoma subintuota tik dieną, nakčiai rankovė numaunama, ranka nubintuojama.
Hiperkalcemija
Kai krūties vėžio metastazės pažeidžia kaulus, kalcis iš pažeistų kaulų patenka į kraują – padidėja kalcio lygis kraujyje. Tai vadinama hiperkalcemija. Ji pasireiškia stipriu nuovargiu, troškuliu, pdidėjusiu šlapimo kiekiu, hiperkalcemijai gilėjant inkstų funkcijos nepakankamumu, mąstymo sutrikimu. Būtinas intensyvus gydymas stacionare papildant trūkstamą skysčių kiekį kraujyje, atstatant inkstų funkciją. Hiperkalcemijai gydyti naudojami bifosfonatai. Bifosfonatai kontroliuoja kalcio lygį kraujyje bei sumažina kaulų lūžimų riziką.
Galvos skausmas ir šleikštulys
Kai krūties vėžio metastazių atsiranda galvos smegenyse, gali varginti galvos skausmas ir šleikštulys. Gydyti naudojami steroidiniai vaistai, galvos smegenų radioterapija.
Esant šiai ligos formai, krūtyje nėra atskiro naviko, navikinis audinys infiltruoja visą krūtį, užblokuoja smulkiąsias krūties limfagysles. Sutrikus krūties drenažui, kartu vystosi ir uždegiminiai procesai – krūtis parausta, patinsta, tampa karšta, skausminga. Krūties oda tampa gruoblėta, primena apelsino žievelę.
Nustatant diagnozę naudojamas krūties mamografinis tyrimas, ultragarsas, atliekama krūties biopsija.
Uždegiminės krūties vėžio formos eiga paprastai būna greitesnė bei piktesnė palyginti su kitomis ligos formomis. Gydymas dažniausiai sudėtinis – chemoterapija, hormonoterapija, radioterapija, operacija. Tačiau esant uždegiminei vėžio formai gydymas pradedamas ne nuo operacijos, kaip dažniausiai įprasta, bet nuo chemoterapijos. Chemoterapija veikia vėžinį procesą pačioje krūtyje bei galimas metastazes kitose kūno vietose.
Kai, veikiant chemoterapijai, nuslūgsta uždegiminiai krūties pokyčiai – sumažėja patinimas, krūtis atgauna normalią spalvą, suminkštėja, atliekama operacija. Šalinama visa krūtis. Po operacijos, sugijus žaizdai, taikoma radioterapija – apšvitinama operacinio lauko sritis bei pažasties limfmazgių sritis.
Hormonoterapija taikoma, jei, atlikus tyrimus, nustatoma esant teigiamų hormonų receptorių.
Ši krūties vėžio forma pasireiškia odos pokyčiais krūties spenelyje. Ne visuomet šie pokyčiai reiškia vėžį. Tačiau kartais po šiais paviršiniais spenelio pakitimais spenelio latakuose gali vystytis invazinė duktalinė karcinoma ar DCIS.
Didesnė Pedžeto ligos rizika toms moterims, kurios negimdė ar gimdė būdamos vyresnės, kurioms menstruacijos prasidėjo anksčiau nei įprasta, menopauzė vėliau nei įprasta, kurių artimos giminaitės sirgo krūties vėžiu.
Pedžeto ligai būdingas odos egzemą primenantis spenelio bėrimas. Spenelio ir areolės oda paraudusi, niežti, dega, gali būti smulkių opelių, kraujuoti. Spenelis gali būti įtrauktas į vidų.
Diagnozė nustatoma naudojant mamografinį, ultragarsinį tyrimus, atliekama biopsija, mikroskopinis biopsinės medžiagos tyrimas.
Gydymas priklauso nuo to, ar nustatyta invazinė duktalinė karcinoma ar DCIS. Naudojamas chirurginis gydymas, chemoterapija, hormonoterapija.
Vyrams už spenelių yra nedidelis kiekis krūties audinio, kuriame taip pat gali išsivystyti krūties vėžys. Vyrai krūties vėžiu serga daug rečiau negu moterys. Lietuvoje kasmet nustatoma 10–13 naujų vyrų krūties vėžio atvejų.
Priežastys
Šia liga vyrai suserga būdami vyresni kaip 60 metų amžiaus. Didesnė rizika:
- Jei keli artimi giminės nariai (vyrai ar moterys) sirgo krūties vėžiu.
- Jei kas nors iš šeimos narių sirgo abiejų krūtų vėžiu.
- Jei kas nors iš šeimos narių susirgo krūties vėžiu iki 40 metų amžiaus.
- Jei šeimoje pasitaikė kiaušidžių ar storosios žarnos vėžio atvejų.
- Jei praeityje, ypač esant jauno amžiaus, pacientas buvo paveiktas jonizuojančiąja spinduliuote.
- Jei nustatytas retas genetinis Klinefelterio sindromas, kai vyro organizme padidėjęs estrogenų lygis.
- Jei piktnaudžiaujama alkoholiu.
- Jei pacientas nutukęs.
Vyrams nustatomos tokios pačios krūties vėžio formos kaip ir moterims. Dažniausiai nustatomas invazinis duktalinis krūties vėžys.
Dažniausias simptomas – aptinkamas, apčiuopiamas navikas už ar šalia krūties spenelio.
Diagnozė nustatoma naudojant mamografinį, ultragarsinį krūties tyrimą, atliekama naviko biopsija, gauta medžiaga ištiriama mikroskopu.
Vyrų krūties vėžio gydymas panašus į moterų, sergančių šia liga, gydymą. Gydymas pradedamas atliekant operaciją – lumpektomiją ar mastektomiją. Kartu šalinami ir pažasties limfmazgiai. Po operacijos gali būti taikoma hormonoterapija, chemoterapija, radioterapija.
Stebėseną po krūties vėžio gydymo atlieka šeimos gydytojas bendradarbiaudamas su onkologais.
Pirmaisiais metais po gydymo rekomenduojama tikrintis kas 3 mėnesius, antraisiais, trečiaisiais, ketvirtaisiais ir penktaisiais metais – 2 kartus per metus. Jei tarpuose tarp pasitikrinimų atsiranda kurių nors simptomų, įtartinų dėl ligos atkryčio, nedelsiant reikia atvykti pas gydytoją ir viską išsiaiškunti.
Patikrinimų metu gydytojas apžiūri pacientę, palpuoja (apčiuopia) pažasties, viršrakrikaulinių, kaklo limfmazgių sritis. Kartą per metus rekomenduojama atlikti krūties mamogramą.
Siekiant nustatyti, ar neatsirado ligos metastazių plaučiuose, kepenyse, kartą per metus reikia atlikti krūtinės ląstos rentgeninį, 2 kartus per metus kepenų echoskopinį tyrimą. Esant kaulų skausmams, reikia atlikti kaulų skenavimą.
Kartą per metus rekomenduojama ginekologo apžiūra.
Kiekvieną kartą reikia atlikti periferinio kraujo tyrimą, 2 kartus per metus pakartoti biocheminį kraujo tyrimą.
Rekomenduojama 2 kartus per metus atlikti vėžio žymens Ca 15-3 tyrimą. Šis vėžio žymuo labiau nei kiti vėžio žymenys atspindi moters organizmo būseną po krūties vėžio gydymo. Jei, laikui bėgant, šio žymens lygmuo kraujyje ima kilti dar nesant jokių ligos atsinaujinimo simptomų, galima įtarti, kad netrukus jie išryškės. Todėl nieko nelaukiant reikia atlikti pacientės ištyrimą, ieškant ligos atsinaujinimo židinių ir, aptikus juos, pradėti gydymą.
Praėjus 5 metams po gydymo, kontrolinius tyrimus reikėtų atlikti 1 kartą per metus.
Naujų krūties vėžio gydymo būdų paieška vyksta nuolat. Jei parengtiniai tyrimai rodo, kad naujas gydymo būdas (sakysim, naujas vaistas nuo vėžio, hormonoterapijai ar biologinei terapijai skirtas vaistas) gali būti efektyvesnis nei jau žinomas, standartinis, klinikiniai tyrimai atliekami naujam gydymui palyginti su esamu. Tai vadinama kontroliniu klinikiniu tyrimu ir tai yra vienintelis kelias moksliškai patikrinti naują gydymo būdą. Tokiu būdu į klinikinę vėžio praktiką ateina vis daugiau naujų vaistų bei gydymo metodikų, leidžiančių ligą išgydyti, ilgiau kontroliuoti sergančiųjų ligos eigą, prailginti gyvenimo trukmę, užtikrinti gyvenimo kokybę.
Kad naujas ir senas gydymo būdai būtų palyginti tiksliau, tai, kuriuo metodu bus gydomas pacientas, lemia atsitiktinė atranka, atliekama kompiuterio, o ne pacientą gydančio gydytojo. Įrodyta, kad jei gydymą parinks gydytojas ar pats pacientas tai bus daroma nesąmoninga įtaka tyrimo rezultatams. Atsitiktinės atrankos kontroliniuose tyrimuose pusė pacientų gauna standartinį gydymą, kita pusė – naująjį gydymą, kuris gali pasirodyti esąs geresnis už standartinį arba ne. Gydymas laikomas efektyvesniu, jei efektyviau veikia prieš naviką, o jei abiejų būdų priešnavikinis efektyvumas vienodi, tai pranašesnis tas, kuris sukelia mažiau šalutinių efektų.
Prieš įtraukdamas pacientą į klinikinį tyrimą, gydytojas turi turėti jo sutikimą. Pacientas apsisprendžia jam paaiškinus, kas tiriama, kodėl atliekamas tyrimas, kodėl pacientas pakviestas jame dalyvauti. Net ir sutikęs dalyvauti tyrime, pacientas visada gali atšaukti savo sprendimą bet kuriuo metu, jei jo nuomonė pasikeitė. Nusprendęs nebedalyvauti tyrime, jis gaus standartinį gydymą. Jei pacientas pasirinko dalyvauti tyrime ir jei pakliuvo į pacientų grupę, gaunančią gydymą naujuoju vaistu, jam paaiškinama, kad naujasis vaistas jau rūpestingai ištirtas parengtiniuose tyrimuose prieš galutinai ištiriant jį kontroliniuose klinikiniuose tyrimuose. Galbūt pasirodys, kad klinikinis tyrimas leido pacientui gauti gydymą, kuris efektyvesnis už įprastinį. Dalyvaujantys klinikiniuose tyrimuose pacientai padeda žengti į priekį onkologijos mokslui, tai gali pagerinti ne tik jų, bet ir kitų pacientų gydymo rezultatus ateityje.
Daugeliui šiuolaikinių mokslinių tyrimų reikia pacientų kraujo, kaulų čiulpų, audinių biopsijos medžiagos. Tyrėjai turi gauti paciento sutikimą naudotis šia medžiaga moksliniams tyrimams atlikti. Kai kurie mėginiai gali būti užšaldyti ir mokslo tikslams panaudoti vėliau, kai tam bus reikiamos sąlygos. Moksliniai tyrimai kartais užtrunka gana ilgai. Tada tyrimų rezultatai paskelbiami gerokai vėliau, apie juos pacientas gali ir nesužinoti, tačiau kitiems sergantiesiems moksliniai atradimai gali būti labai naudingi.
Informacija atnaujinta: 2026-04-15