Gerklų vėžys
Kam reikalingos gerklos, paaiškėjo tik 1741 metais. Mokslininkas Antonijus Ferrein įrodė, kad gerklos – tai organas būtinas tam, kad žmogus galėtų kalbėti.
Pagrindinė gerklų vėžio priežastis –rūkymas ir alkoholio vartojimas.
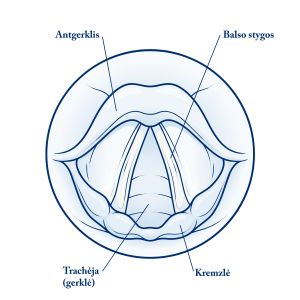
Gerklos yra viršutinioji kvėpavimo sistemos dalis (žr. 2 pav.) – per burną ar nosį įkvėptas oras per gerklas patenka į trachėją ir plaučius. Palyginti su kitomis kvėpavimo sistemos dalimis, gerklų sandara labai sudėtinga. Tai kaklo priekinėje dalyje esantis 3,5–4,5 cm ilgio vamzdelis, kurio graučius sudaro 6 gerklų kremzlės. Gerklų kremzlės tarpusavy sujungtos raiščiais ir sąnariais. Tarp kremzlių yra raumenys, kurie jas judina viena kitos atžvilgiu. Iš vidaus gerklų sienelės išklotos gleivine. 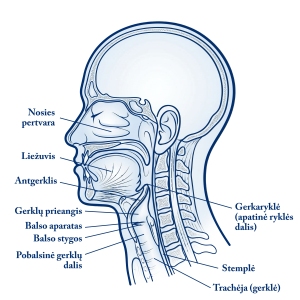 Gerklų spindyje yra 2 balso stygos, tarp kurių yra siauras balso plyšys – pro jį oras patenka į plaučius ir iškvepiamas iš jų. Garsas susidaro virpant balso stygoms. Jas virpina iškvepiamas iš plaučių oras. Iškvepiamas oras sutinka balso stygų pasipriešinimą ir yra stumiamas pro, palyginti, siaurą balso plyšį – tuo metu ir susidaro garso banga. Garsų visuma, susidariusi gerklose, gerklaryklėje, burnos ertmėje,vadinama balsu. Virš gerklų ir balso plyšio yra viena iš gerklų kremzlių – antgerklis. Ryjant maisto kąsnį, gerklos pakyla aukštyn, balso stygos susiglaudžia, antgerklis palinksta atgal uždengdamas balso plyšį – kąsnis keliauja stemple į skrandį, nepakliūdamas į kvėpavimo takus.
Gerklų spindyje yra 2 balso stygos, tarp kurių yra siauras balso plyšys – pro jį oras patenka į plaučius ir iškvepiamas iš jų. Garsas susidaro virpant balso stygoms. Jas virpina iškvepiamas iš plaučių oras. Iškvepiamas oras sutinka balso stygų pasipriešinimą ir yra stumiamas pro, palyginti, siaurą balso plyšį – tuo metu ir susidaro garso banga. Garsų visuma, susidariusi gerklose, gerklaryklėje, burnos ertmėje,vadinama balsu. Virš gerklų ir balso plyšio yra viena iš gerklų kremzlių – antgerklis. Ryjant maisto kąsnį, gerklos pakyla aukštyn, balso stygos susiglaudžia, antgerklis palinksta atgal uždengdamas balso plyšį – kąsnis keliauja stemple į skrandį, nepakliūdamas į kvėpavimo takus.
Gerklos yra labai svarbus kalbėjimo organas, todėl jų netekus, žmogui iškyla fizinių, psichologinių ir socialinių problemų.
Kasmet Lietuvoje nustatoma apie 200 naujų gerklų vėžio atvejų, iš jų 11–14 moterims.
Tikslios gerklų vėžio išsivystymo priežastys nėra žinomos, bet žemiau nurodyti rizikos
veiksniai labai svarbūs šiai ligai išsivystyti:
• Tabako rūkymas
• Piktnaudžiavimas alkoholiu
• Žmogaus papilomos viruso (ŽPV) infekcija
• Netinkama mityba
• Vėžiui palanki šeimos ligų istorija
• Skrandžio rūgšties refliuksas
Jei asmuo yra veikiamas šių rizikos veiksnių, tai dar nereiškia, kad jam būtinai išsivystys
gerklų vėžys. Kai kurie žmonės net ilgą laiką veikiami šių veiksnių nesuserga gerklų vėžiu, o
žmonės, neveikiami šių rizikos veiksnių, kartais gali susirgti šia liga.
Svarbiausi gerklų vėžio rizikos veiksniai yra tabako rūkymas ir piktnaudžiavimas alkoholiu.
Gerklų vėžys retai išsivysto iki 40 metų amžiaus žmonėms, daugiausia šia liga susergama
laikotarpiu tarp 60 ir 70 metų amžiaus.
Vyrai gerklų vėžiu serga penkis kartus dažniau nei moterys.
Tabako rūkymas
Sąvoka „tabako rūkymas“ apima cigarečių, cigarų, pypkių rūkymą, tabako kramtymą bei
uostymą. Tai pats svarbiausias galvos ir kaklo organų vėžio, įskaitant ir gerklas, rizikos veiksnys.
85 procentai galvos ir kaklo navikų yra susiję su tabako rūkymu. Pasyvusis rūkymas taip pat
didina gerklų vėžio išsivystymo riziką.
Kuo daugiau metų ir kuo daugiau kartų per dieną asmuo rūko, tuo rizika didesnė.
Alkoholis
Kuo daugiau metų ir kuo daugiau alkoholio asmuo išgeria, tuo gerklų vėžio rizika aukštesnė.
Rizika ypač aukšta tų asmenų, kurie ir rūko, ir piktnaudžiauja alkoholiu.
Žmogaus papilomos viruso infekcija (ŽPV)
Žmogaus papilomos virusai plačiai paplitę aplinkoje. Kai kurie jų tipai siejami su kai kurių
organų vėžio išsivystymu. Jie paveikia kūno gleivines, įskaitant ir gerklų gleivinę, tai gali sukelti
gerklų vėžį.
Mityba
Pernelyg gausus vartojimas maisto, turinčio per daug gyvulinių riebalų, ir menkas vartojimas
šviežių vaisių bei daržovių gali padidinti gerklų vėžio išsivystymo riziką.
Šeimos ligų istorija
Asmenų, turinčių artimų giminių (tėvų, brolių, seserų, vaikų), sergančių ar sirgusių gerklų
vėžiu, susirgti šia liga rizika nežymiai padidėjusi.
Skrandžio rūgšties refliuksas
Kartais organizme susidaro sąlygos skrandžio rūgščiai nuolat iš skrandžio pakilti aukštyn
stemple – vyksta žmogų varginantis vadinamasis gastroezofaginis refliuksas (GERL), t. y. rūgštus
skrandžio turinys nuolat atpilamas ir užlieja stemplę. Tai sukelia stemplės gleivinės pažeidimą,
gali pažeisti ir gerklas. Skrandžio gleivinė atspari rūgščioms skrandžio sultims, o kitos
gleivinės neatsparios.
Gastroezofaginio refliukso priežastys:
• antsvoris, rūkymas,
• besaikis alkoholio vartojimas,
• aštrūs prieskoniai, rūgštus, riebus maistas,
• diafragmos išvarža – per diafragmos angą, per kurią stemplė patenka į pilvo
ertmę, į krūtinės ląstą išsiveržia viršutinė skrandžio dalis. Tai sudaro palankias
sąlygas gastroezofaginiam refliuksui.
Gerkų vėžio tipai
Dažniausiai pasitaikantis gerklų piktybinis navikas – tai iš gleivinės plokščiųjų epitelio ląstelių
išsivystęs plokščialąstelinis vėžys, kasdienybėje vadinamas tiesiog gerklų vėžiu.
Pasitaiko ir retų gerklų piktybinių navikų – gerklų sarkomų, limfomų, adenokarcinomų.
Simptomai susiję su tuo, kurioje gerklų vietoje yra vėžys. Daugumoje atvejų gerklų vėžys
prasideda ar yra arti kurios nors balso stygos.
Dažniausi galimi gerklų vėžio simptomai:
• pasikeičia, dažniausiai prikimsta ar užkimsta balsas
• kakle apčiuopiami padidėję limfmazgiai ar jų konglomeratai (kaklo limfmazgiai yra gerklų sritiniai limfmazgiai, į juos gerklų vėžys metastazuoja pirmiausia)
• pasunkėja rijimas, gali skaudėti gerklaryklę kramtant ar ryjant
• gali varginti nuolatinis ausies skausmas
• sunku kvėpuoti dėl kvėpavimo takų obstrukcijos naviku
Balso prikimimas gali būti ankstyvasis gerklų vėžio simptomas. Jei balsas prikimęs daugiau
nei tris savaites, būtina kreiptis į gydytoją, kad nustatytų priežastį.
Daug rečiau pirmaisiais gerklų vėžio simptomais būna mazgai kakle ar gerklės patinimas bei
skausmingas, pasunkėjęs rijimas. Šie simptomai paprastai pasireiškia pirmieji, kai gerklų vėžys
prasideda gerklų srityje, kuri nėra arti balso stygų.
Jei žmogus jaučia bet kurį ir išvardytų simptomų, būtina pasirodyti gydytojui. Žinoma, šie
simptomai gali būti visai nesusiję su gerklų vėžiu, tačiau bet kuriuo atveju reikia, kad pacientą
apžiūrėtų gydytojas.
Gydytojas, kalbėdamas su pacientu, pirmiausia išsiaiškina, kokie simptomai pacientą vargina,
kokius vaistus jis vartoja, kokiomis ligomis yra sirgęs anksčiau. Gydytojas apžiūri ir apčiuopia
paciento kaklą, ar jame nėra padidėjusių limfmazgių.
Tada atliekama gerklų apžiūra, kitaip laringoskopija.
Netiesioginė transnazalinė (per nosį) laringoskopija panaudojant
nazofibroendoskopą
Tai vienas svarbiausių tyrimų siekiant nustatyti, ar gerklose yra navikas, įvertinti jo vietą
bei apimtį. Juo siekiama apžiūrėti gerklas iš vidaus. Gydytojas pacientui per nosies landą nosiarykle
žemyn iki gerklaryklės ir gerklų stumia ploną, lankstų, vamzdelio pavidalo instrumentą,
vadinamą nazofibroendoskopu (3 ir 4 pav.). Prietaiso, stumiamo žemyn, viršūnėje yra šviesos
šaltinis, jis gerai apšviečia tiriamas struktūras. Priešingame instrumento gale yra optinė stebėjimo
sistema, per ją gydytojas apžiūri iš vidaus visas struktūras, kurias savo kelyje apšviečia
stumiamas per nosį žemyn iki gerklų (jei reikia – ir žemiau balso plyšio) šviesos šaltinis. Jei nazofibroendoskopas 
sujungtas su videokamera ir kompiuterine sistema, padidinti, geros kokybės
gerklų ir kitų struktūrų vaizdai matomi ekrane.
Procedūra pacientui gali būti nelabai maloni,
bet ji trunka tik kelias minutes. Kad audiniai būtų
mažiau dirginami ir taptų nejautrūs, paprastai prieš
procedūrą gydytojas į paciento burną papurškia paviršinę
gleivinių nejautrą sukeliančių vaistų.
Po procedūros apie valandą ar kol burnos audiniai
vėl atgauna įprastą jautrumą, pacientui negalima
gerti ir valgyti.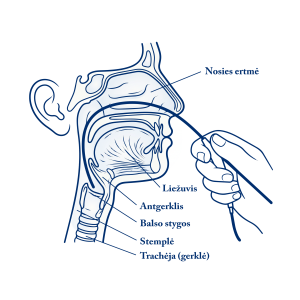 Anksčiau, o kai kur ir dabar, gerklos apžiūrimos
Anksčiau, o kai kur ir dabar, gerklos apžiūrimos
senesniu būdu. Kad gerklos būtų gerai matomos,
šviesos šaltiniu panaudojama paprasta šalia gydytojo
darbo vietos stovinti stalinė lempa. Gydytojas
ant galvos uždėtu šviesos reflektoriumi (kaktiniu veidrodžiu) nukreipia lempos šviesos pluoštą
pro išžiotą paciento burną į užpakalinę burnos
dalį. Tada gydytojas prie paciento užpakalinės
ryklės sienelės (ji yra burnaryklės
gale) priglaudžia ant ilgos kojytės pritvirtintą
nedidelį veidrodėlį, kuriame atsispindi ir
matomos gerklos bei balso stygos. Taip gydytojas
jas apžiūri (5 pav.).
Tiesioginė laringoskopija ir
biopsija
Šis tyrimas atliekamas, kai gydytojas,
aptikęs įtartinų dėl vėžio pokyčių gerklose,
siekia atlikti gerklų biopsiją arba negalėjo
pakankamai gerai apžiūrėti ir įvertinti gerklų
naviko apimties ankstesnio tyrimo metu.
Šis tyrimas atliekamas operacinėje bendrinės
nejautros sąlygomis, pacientui gulint
ant nugaros – gydytojas, panaudodamas
prietaisą laringoskopą, gali laisvai apžiūrėti
gerklas. Laringoskopas – tai metalinis prietaisas,
prie kurio rankenos stačiu kampu
pritvirtinta šaka su šviesos šaltiniu gale per
pražiodytą paciento burną įkišama virš antgerklio
(6 pav). Kai laringoskopu pakeliamas
antgerklis, atsiveria gerklų vaizdas, gydytojas
jas apžiūri, specialiomis žnyplėmis paima
medžiagos iš įtartinos gerklų vietos. Paimtoji
medžiaga pasiunčiama į patologijos tyrimo
laboratoriją mikroskopu ištirti, ar joje yra
vėžio ląstelių.
Medžiagos paėmimas plona adata
Jei kakle yra susiformavęs padidėjusių
limfmazgių darinys ar dariniai, medžiaga
tyrimui iš jų paimama panaudojant ploną
adatą su švirkštu, t. y. atliekant vadinamąjį
medžiagos išsiurbimą plona adata (angl fine
needle aspirate; FNA). Gydytojas ploną adatą
įduria į mazgą kakle ir švirkštu išsiurbia audinių
medžiagos. Tai dažniausiai atliekama
kontroliuojant ultragarsu, kas padeda gydytojui
tiksliai įdurti į vietą, iš kurios norima
gauti madžiagos. Medžiaga pasiunčiama ištirti
patologui.
Ankstesniais tyrimais aptikus gerklų naviką svarbu atlikti kitus tyrimus ir nustatyti, koks jo
išplitimas – ar navikas išplitęs už gerklų ribų į aplinkines sritis, ar yra naviko metastazių kituose
organuose. Tai labai svarbu parenkant paciento gydymą. Ne visada ir ne būtinai visi žemiau
minimi kiti tyrimai atliekami – kiekvienu individualiu atveju, kokius tyrimus atlikti būtina,
sprendžia gydytojas.
Krūtinės ląstos rentgeninis tyrimas
Tyrimas atliekamas įvertinti paciento plaučių ir širdies būklę. Esant įtarimų, kad vėžys
išplitęs, gali būti atliekami ir kiti radiologiniai tyrimai.
Kompiuterinė tomografija (KT)
Ligos išplitimui, t. y. stadijai, nustatyti ar patikslinti naudojama KT. Prieš atliekant tyrimą
mažiausiai 4 val. negalima valgyti. Kad KT vaizduose galimi pokyčiai būtų aiškiau matomi
ir išmatuojami, t. y. būtų didesnis kontrastas tarp įvairių organų, kas padėtų geriau įvertinti
tikrąją situaciją, valandą prieš tyrimą pacientui į veną sušvirkščiama kontrastinės medžiagos
ar duodama jos išgerti. Atliekama kaklo, krūtinės ląstos, o jei reikia – ir kitų sričių KT. Atlikus
KT gaunami ir kompiuterinės įrangos ekrane matomi bei į kompiuterio atmintį įrašomi
skersiniai tiriamosios kūno dalies rentgeno vaizdai, t. y. serija lyg kas pusę ar kas 1 cm skersai
„supjaustyto“ kūno vaizdų. Tik šiuo atveju „pjūvius“ atlieka KT rentgeno spindulių pluoštas.
Gydytojas, kompiuterio ekrane apžiūrėdamas ir įvertindamas visus paeiliui vienas paskui kitą
einančių „pjūvių“ vaizdus, tiksliai nustato, kur yra navikas, kiek jis susijęs su aplinkiniais organais,
ar yra metastazių kaklo ar tolimesniuose krūtinės limfmazgiuose, plaučiuose, t. y. ar liga
išplitusi į kitas sritis.
Tyrimas neskausmingas, atliekamas pacientui gulint ant KT įrangos gulto. Ramiai išgulėti
reik ia 30–40 minučių. Po tyrimo pacientas gali eiti namo.
Branduolinio magnetinio rezonanso tomografija (BMRT)
BMR įrenginys generuoja stiprų magnetinį lauką, kuris sąveikauja su organizme esančiais
vandenilio branduoliais. Sužadinti vandenilio branduoliai skleidžia atitinkamą signalą, kuris
sugaunamas specialiais imtuvais ir apdorojamas kompiuteriu. Kompiuteris suformuoja dvimatį
arba trimatį tiriamosios kūno dalies vaizdą. Šis tyrimo metodas labai tinka tirti audinius, turinčius
daug vandens, vadinasi, ir vandenilio. BMRT tyrimas gali būti panaudojamas ir gerklų
vėžio diagnostikoje. Atlikus kaklo BMRT tyrimą, gaunama, panašiai kaip kompiuterinės tomografijos
atveju, serija kaklo skersinių vaizdų. Radiologas nagrinėja kiekvieno „sklerspjūvio“
vaizdą ir mato, jei yra, navikinį darinį, nustato tikslią jo vietą, dydį ir kitus parametrus. Kad
vaizduose būtų stipresnis kontrastas tarp audinių, gali būti panaudojamos kontrastinės medžiagos
kaip ir KT atveju.
BMRT tyrimas yra mažiau, palyginti su KT tyrimu, patogus pacientui – pirmiausia jo trukmė
ilgesnė, kartais net iki valandos laiko. Be to, tiriamasis turi gulėti ant nugaros tam tikrame cilindre,
kas neretai sukelia nerimą ir baimę. Tyrimo metu girdimas didelis triukšmas, skleidžiamas
BMRT įrenginio – jam nuslopinti naudojamos specialios ausinės. Kadangi BMRT įrenginys stiprų magnetinį lauką, tyrimo negalima atlikti, jei paciento organizme yra metalinių
daiktų, pavyzdžiui, širdies stimuliatorius, metalinės kabutės, kuriomis kažkada atliktos operacijos
metu buvo susiūti audiniai, ir kt.
Pozitronų emisijos tomografija (PET)
Atliekama siekiant nustatyti naviko išplitimą. Naviko ląstelėse vyksta aktyvesnė nei sveikose
medžiagų, ypač gliukozės, apykaita. Šis reiškinys išnaudojamas navikams ar metastazėms
nustatyti. PET skenavimui atlikti dažniausiai naudojamas radionuklidas 18-fluordeoksigliukozė
– gliukozės ir radioaktyviojo fluoro (18F) junginys. Šios medžiagos sušvirkščiama į kraują.
Medžiaga kaupiasi tose organizmo vietose, kuriose suaktyvėjusi medžiagų apykaita, t. y. ten,
kur sunaudojama daugiau gliukozės, pavyzdžiui, navike ar jo metastazėse. Čia radionuklidai
iš atomų branduolių atpalaiduoja pozitronus, kurių skleidžiamus signalus registruoja gama
kamera. Atliekant PET, matomos visos organizmo vietos (atliekamas viso kūno skenavimas),
kuriose pagreitėjusi medžiagų apykaita ir kaupiasi gliukozė.
PET yra naujausias radiologijoje tyrimo metodas, bet nėra rutininis tyrimas gerklų navikui
ar jo išplitimui nustatyti. Jis taikomas, kai visi kiti atlikti tyrimai gydytojui neduoda aiškaus
atsakymo dėl ligos diagnozės ar išplitimo.
Kaulų scintigrafija (kaulų skenavimas)
Vėžio metastazes kauluose galima aptikti atlikus kaulų scintigrafiją (kitaip skenavimą).
Šiam tyrimui atlikti naudojami radioaktyviųjų medžiagų izotopai, kurių kaupimosi organizme
vieta – kaulinis audinys. Radioaktyviosios medžiagos tirpalo sušvirkščiama į veną, dažniausiai
alkūnės linkyje. Kraujo srovė medžiagą nuneša į kaulus, juose ji kaupiasi ir skleidžia jonizuojančiąją
spinduliuotę, kurią kaulų skenavimo metu registruoja speciali gamakamera. Taip aparatas
skenuodamas nuskaito viso kūno kaulų vaizdą. Baigus tyrimą, skenogramose matomas
viso skeleto vaizdas. Jei kuriame nors kaule yra vėžio metastazių, jos matomos kaule kaip intensyvūs
taškai – mat kaulinis audinys metastazės vietoje sukaupia daug daugiau radioaktyviosios
medžiagos nei sveikosios kaulo dalys. Tyrimas jautresnis už paprastą rentgenografiją, parodo
metastazes, kurių dar nematyti retentgeno nuotraukose. Šis tyrimas atliekamas pacientams, kai
gydytojas įtaria, kad gerklų vėžys gali būti metastazavęs į kaulus.
Tyrimas ultragarsu
Šis tyrimas atliekamas aparatu, vadinamu echoskopu – panaudojant aukšto dažnio garso
bangas ir kompiuterinę techniką gaunami tiriamosios srities vaizdai, matomi echoskopo ekrane.
Tyrimu siekiama nustatyti, ar kaklo limfmazgiuose, vidaus organuose nėra vėžio metastazių.
Tyrimas neskausmingas, trunka keletą minučių. Jį atlieka gydytojas radiologas. Tyrimo
metu pacientas guli ant nugaros, tiriamoji kūno sritis ištepama specialiu geliu, kad kontaktas
tarp aparato daviklio ir odos būtų glaudesnis. Garso bangų daviklis, prietaisas, panašus į mikrofoną,
vedžiojamas tiriamosios kūno dalies paviršiumi. Aukšto dažnio garso bangos, sklisdamos
į kūno gilumą, savo kelyje sutinka įvairaus tankio audinių ir, atsimušusios į juos, aidu grįžta į
echoskopo kompiuterinę dalį. Tiriamosios kūno dalies audinių vaizdai matomi ekrane, jie analizuojami.
Šis tyrimas gali būti panaudojamas įsitikinti, ar gerklų vėžys neišplitęs į kaklo srities
limfmazgius, kitus vidaus organus, pvz., kepenis.
Kraujo tyrimai
Specifinių kraujo tyrimų gerklų vėžiui nustatyti nėra, tačiau atliekami kraujo tyrimai siekiant
įvertinti bendrąją paciento sveikatos būklę.
Kaip minėta, vėžys yra piktybinis navikas todėl, kad pažeidžia ne tik organą, kuriame prasidėjo,
bet išplinta ir į kitus, net toli nuo pirminio židinio esančius kūno organus, sutrikdydamas
jų veiklą ir taip sukeldamas labai rimtų sveikatos problemų.
Vėžys iš vietos, kurioje prasidėjo, gali plisti 3 keliais:
• per artimiausią kontaktą su greta esančiais audiniais – įauga į juos; toliau
plisdamas gali apimti ir aplinkinius organus
• per limfinę sistemą – nuo pirminio židinio atitrūkusios vėžio ląstelės limfagyslėmis
patenka į artimiausius sritinius limfmazgius, kuriuose sulaikomos, pradeda
daugintis, limfmazgiuose vystosi vėžio metastazės, jie padidėja, laikui bėgant gali
suaugti į vieną konglomeratą. Per limfinę sistemą vėžio ląstelės gali būti nunešamos
ir į toli nuo pirminio židinio esančius kūno organus, kuriuose taip pat formuojasi vėžio
metastazės
• per kraują – nuo pirminio židinio atitrūkusios vėžio ląstelės kraujagyslėmis
kraujo srove nunešamos į kitus tolimus organus, ten prigyja, dauginasi, formuojasi
vėžio metastazės
Vėžio metastazės yra to paties tipo navikai kaip ir pirminis vėžio židinys. Pavyzdžiui, jei
gerklų vėžys išplito į plaučius ir juose susiformavo metastazės, tai metastazių piktybinės ląstelės
bus tokios pačios kaip ir pirminio vėžio gerklose. Tai bus gerklų vėžio metastazės plaučiuose,
bet ne plaučių vėžys.
Nustatyti vėžio išplitimą, t. y. nustatyti jo stadiją, yra labai svarbu, nes tai padeda parinkti
patį tinkamiausią paciento gydymą, numatyti ligos eigą, prognozę, galimybę pasveikti.
Ligos išplitimui, t. y. stadijai, apibūdinti naudojama priemonė – simbolių TNM sistema.
T – žodžio tumor (navikas) santrumpa, N – žodžio node (limfmazgis) santrumpa, M – žodžio
metastasis (metastazė) santrumpa.
Piktybinius navikus pirmasis pagal TNM sistemą suklasifikavo ir šią klasifikaciją toliau plėtojo
prancūzas Pierre Denoix 1943–1952 metais. Nuo 1950 m. iki dabar Tarptautinė kovos
prieš vėžį organizacija (angl. International Union Against Cancer; UICC), bendradarbiaudama
su Pasaulio sveikatos organizacija, kitomis institucijomis, vadovaudamasi onkologijos mokslo
pasiekimais, rengia, plėtoja, papildo, tikslina piktybinių navikų pagal TNM sistemą klasifikaciją.
2010 m. UICC išleido jau septintąją piktybinių navikų klasifikacijos pagal TNM sistemą
redakciją. Tikslus, pagal visiems vienodas taisykles piktybinių navikų anatominio išplitimo
apibūdinimas ir klasifikavimas labai svarbus dėl to, kad padeda įvairių šalių gydytojams bendradarbiauti
gydant vėžį, vertinant gydymo rezultatus, rengiant gydymo standartus, mokslinėje
veikloje.
Piktybinių navikų stadijavimą pagal TNM sistemą savo praktikoje naudoja ir Lietuvos
gydytojai.
Paprastai skiriamos 5 vėžio stadijos. Maži ar neišplitę už organo ribų navikai – pirma arba
antra stadija, išplitę į gretimas struktūras – trečia, išplitę į kitus, toli nuo pirminio židinio esančius
organus navikai – ketvirta stadija. Nulinei stadijai priklauso navikai, vadinami carcinoma
in situ (vėžys vietoje), t. y. čia piktybinis procesas yra tik pačiose epitelio ląstelėse, nepereina jų
ribų, todėl negali būti išplitęs į sritinius limfmazgius bei metastazavęs į kitus organus.
Piktybinių navikų išplitimo (stadijos) nustatymo principas pagal TNM sistemą pagrįstas
simbolių T, N ir M reikšmių įvertinimu atliekant atitinkamą kiekvieno paciento ištyrimą.
Atliekant tyrimus nustatoma:
• kokios apimties (dydžio) yra pirminis navikas (vėžys) – T
• ar yra pirminio naviko metastazių sritiniuose limfmazgiuose – N
• ar yra šio naviko (vėžio) metastazių kitose kūno srityse, kituose organuose – M
Priklausomai nuo tyrimų duomenų, kiekvieno šių simbolių reikšmė pažymima pridedant
prie simbolio atitinkamus skaičius.
Simbolio T galimos reikšmės, priklausomai nuo naviko apimties, gali būti žymimos Tis
(is – karcinoma in situ trumpinys), T1, T2, T3, T4, metastazių sritiniuose limfmazgiuose buvimas
bei apimtis gali būti žymima N0, N1, N2, N3, metastazių kituose organuose, esančiuose
toli nuo pirminio naviko, reikšmės gali būti M0 ir M1.
Tokiu būdu atlikus visus reikiamus paciento tyrimus, kiekvienu konkrečiu piktybinio naviko
atveju gaunama T, N ir M reikšmių kombinacija, trumpa jo išplitimo schema, t. y. nustatoma
ligos stadija. Šiuo principu naudojamasi nustatant ir gerklų vėžio išplitimą, t. y. stadiją.
Gerklų navikų apimčių (T) galimos reikšmės
Tis – carcinoma in situ, vėžiniai pakitimai yra tik gerklų gleivinės epitelio ląstelėse
Balso stygų (glottis) navikų (T) apimties galimos reikšmės
T1 – navikas yra tik balso stygose, bet balso stygų judrumas nepaveiktas, jos judrios
• T1a – navikas yra tik dešinėje ar tik kairėje balso stygoje
• T1b – navikas yra abiejose balso stygose
T2 – navikas iš balso stygų išplitęs aukščiau į gerklų prieangį (supraglottis), ir /arba žemiau
į pobalsinę gerklų dalį (subglottis). T2 atveju gali būti pažeistas stygų judrumas, bet jos neparalyžiuotos,
judrios
T3 – navikas dar neišplitęs už gerklų ribų, paralyžiuota, nejudri bent viena iš balso stygų
T4a – navikas iš gerklų išplitęs į skydinę kremzlę ir/ arba į audinius už gerklų ribų (minkštuosius
kaklo audinius, trachėją, skydliaukę, stemplę)
T4b – navikas iš gerklų išplitęs iki stuburo, į tarpuplaučio struktūras, apima miego arteriją
Gerklų prieangio (supraglottis) navikų (T) apimties galimos reikšmės
T1 – navikas yra virš balso stygų, viename ribotame gerklų prieangio plotelyje, jis nesutrikdo
balso stygų judrumo
T2 – navikas prasidėjęs gerklų prieangyje, bet apėmęs gretimas prieangiui ar balso stygoms
(glottis) gleivinės sritis ar apėmęs už prieangio ribų esančių sričių, kaip liežuvio šaknies,
gleivinę
T3 – navikas dar neišplitęs už gerklų ribų, apėmęs balso stygas, jos fiksuotos ir/arba
pažeidžia prieangį supančius audinius
T4a – navikas išplitęs kiaurai skydinę kremzlę ir/arba įtraukęs audinius po gerklomis (trachėją,
minkštuosius kaklo audinius, skydliaukę, stemplę)
T4b – navikas išplitęs į audinius iki stuburo, į tarpuplaučio struktūras, apima miego arteriją.
Pobalsinės gerklų srities (subglottis) navikų (T) apimties galimos reikšmės
T1 – navikas yra tik po balso stygomis
T2 – navikas išplitęs į balso stygas, balso stygų judrumas gali būti normalus arba sutrikęs
T3 – navikas dar neišplitęs už gerklų ribų, bet apėmęs ir fiksavęs balso stygas
T4a – navikas apima žiedinę, skydinę kremzles ir/arba audinius žemiau gerklų (trachėją,
minkštuosius kaklo audinius, skydliaukę, stemplę)
T4b – navikas išplitęs į audinius iki stuburo, į tarpuplaučio struktūras, apima miego arteriją
Sritinių kaklo limfmazgių (N) galimos reikšmės
NX – sritiniai limfmazgiai negali būti įvertinti
N0 – vėžio metastazių sritiniuose limfmazgiuose nėra
N1 – vėžio metastazė yra viename limfmazgyje toje pačioje kaklo pusėje, kurioje prasidėjo
vėžys gerklose; padidėjusio limfmazgio skersmuo ne didesnis kaip 3 cm arba mažesnis
N2 gali būti:
N2a – vėžio metastazė yra viename limfmazgyje toje pačioje kaklo pusėje, kurioje prasidėjo
vėžys gerklose; padidėjusio limfmazgio skersmuo didesnis negu 3 cm, bet ne didesnis negu
6 cm
N2b – vėžio metastazių yra daugiau nei viename limfmazgyje toje pačioje kaklo pusėje,
kurioje prasidėjo vėžys gerklose; nė vieno padidėjusio limfmazgio skersmuo ne didesnis nei
6 cm
N2c – vėžio metastazių yra daugiau nei viename limfmazgyje abiejose arba priešingoje kaklo
pusėje, nei prasidėjo vėžys gerklose; nė vieno padidėjusio limfmazgio skersmuo ne didesnis
nei 6 cm
N3 – metastazinio kaklo limfmazgio skersmuo didesnis nei 6 cm
Tolimųjų metastazių (M) galimos reikšmės
MX – tolimosios metastazės dėl tam tikrų priežasčių negali būti nustatytos
M0 – tolimųjų metastazių nėra
M1 – yra tolimųjų vėžio metastazių
Gerklų vėžio stadijos (T, N ir M grupavimas į stadijas)
Ištyrus gerklų vėžiu sergantį pacientą ir nustačius T, N ir M reikšmes, liga, vadovaujantis
TNM sistema, priskiriama vienai ar kitai stadijai, atitinkančiai gautų reikšmių variantą.
0 stadija (TisN0M0 – karcinoma in situ) – kai vėžio ląstelių yra tik gerklų gleivinės epitelyje.
Tai reiškia, kad piktybinis procesas dar neprasiskverbęs už epitelinės ląstelės ribų, piktybiniai
pakitimai yra tik pačioje ląstelėje (lot. ca in situ – vėžys vietoje). Metastazių esant karcinomai
in situ būti negali. Paprastai šios stadijos gerklų vėžys nesukelia simptomų, nustatomas retai.
I stadija (T1N0M0) – kai nustatomas T1 apimties navikas gerklų prieangio, balso stygų
arba pobalsinėje gerklų dalyje (T1 apimtys aprašytos aukščiau), metastazių sritiniuose kaklo
limfmazgiuose bei tolimųjų metastazių nėra. Jei navikas glottis (stygų) srityje, pirmos stadijos imbolių kombinacija, priklausomai nuo to, ar vienoje, ar abiejose stygose yra navikas, gali būti
T1aN0M0 ar T1bN0M0
II stadija (T2N0M0) – kai nustatomas T2 apimties navikas gerklų prieangio, balso stygų
arba pobalsinėje gerklų dalyje (T2 apimtys aprašytos aukščiau), metastazių sritiniuose kaklo
limfmazgiuose bei tolimųjų metastazių nėra.
III stadija (variantai):
• III stadija (T3N0M0) – kai nustatomas T3 apimties navikas gerklų prieangio,
balso stygų arba pobalsinėje gerklų dalyje (T3 apimtys aprašytos aukščiau), bet
nėra metastazių sritiniuose kaklo limfmazgiuose ir nėra tolimųjų metastazių
• III stadija (T3N1M0) – kai nustatomas T3 apimties navikas gerklų prieangio,
balso stygų arba pobalsinėje gerklų dalyje (T3 apimtys aprašytos aukščiau) ir
yra nustatoma vėžio metastazė viename limfmazgyje toje pačioje kaklo pusėje,
kurioje prasidėjo gerklų vėžys; padidėjusio limfmazgio skersmuo ne didesnis kaip
3 cm arba mažesnis
• III stadija (T1N1M0 arbaT2N1M0) – kai nustatomas mažesnės T1 arba T2
apimties navikas gerklų prieangio, balso stygų arba pobalsinėje gerklų dalyje ir
yra vėžio metastazė viename tos pačios pusės kaklo limfmazgyje, ne didesnė kaip
3 cm diametro
IVA stadija (variantai)
• IVA stadija (T4aN0M0 arba T4aN1M0) – kai nustatomas T4a apimties navikas
gerklų prieangio, balso stygų arba pobalsinėje gerklų dalyje, nėra metastazių kaklo
limfmazgiuose ir nėra tolimųjų metastazių arba yra vienas N1 apimties limfmazgis
toje pačioje kaklo pusėje, kurioje prasidėjo vėžys gerklose, bet nėra tolimųjų
metastazių.
• IVA stadija (T1N2M0, T2N2M0 arba T3N2M0) – kai nustatomas mažesnės
apimties navikas gerklų prieangio, balso stygų arba pobalsinėje gerklų dalyje, bet
yra didesnių kaip N2 apimties metastazių kaklo limfmazgiuose.
IVB stadija (variantai)
IVB stadija (T4bN0M0, T4bN1M0, T4bN2M0 arba T4bN3M0) – kai nustatomas T4b
apimties navikas ir bet koks N variantas, bet nėra tolimųjų metastazių
IVB stadija (T1N3M0, T2N3M0, T3N3M0 arba T4N3M0) – kai nustatomas bet kokios
apimties navikas T, tačiau visais atvejais yra N3 apimties metastazių kaklo limfmazgiuose,
tolimųjų metastazių nėra
IVC stadija (T bet kurios apimties, N bet kurios apimties, M1) – kai nustatoma tolimųjų
matastazių esant bet kurios apimties navikui ir bet kurios apimties metastazių kaklo
limfmazgiuose.
Vėžio diferenciacijos laipsniai
Apie gerklų vėžio agresyvumą galimą spręsti iš vėžio ląstelių diferenciacijos laipsnio. Vėžio
diferenciacijos laipsnį nustato patologas, kai mikroskopu tiria naviko biopsinės medžiagos
ląsteles.
Piktybinių ląstelių diferenciacijos laipsnis parodo, kiek jos pakitusios, palyginti su ląstelėmis,
iš kurių išsivystė. Kuo vėžio ląstelės struktūra artimesnė sveikosios struktūrai, t. y. geriau
diferencijuota, tuo ji mažiau piktybiška, lėčiau auga navikas, lėčiau metastazuoja, ligos eiga
švelnesnė. Kuo vėžio ląstelės struktūra labiau pakitusi, skiriasi nuo sveikos ląstelės, t. y. mažiau
diferencijuota, tuo ligos eiga agresyvesnė. Aukšto laipsnio, t.y. geros diferenciacijos gerklų
navikas žymimas simboliu G1, vidutinės G2, žemo laipsnio, t. y. mažos diferenciacijos – G3,
nediferencijuotas navikas – G4
Gerklų navikas(vėžys) dažnai gali būti sėkmingai pašalintas, ypač jei nustatytas ankstyvos
stadijos. Nors naviko pašalinimas yra svarbiausias gydymo tikslas, vėžio pažeisto organo funkcijos
išsaugojimas taip pat labai svarbus veiksnys. Planuodami gydymą gydytojai apsvarsto, kaip
gydymas paveiks paciento gyvenimo kokybę, kaip pacientas jausis, atrodys, kalbės, valgys, kvėpuos.
Gerklų vėžio gydymas gali reikšmingai paveikti šias funkcijas, todėl gydytojų sprendimai
būna rūpestingai apgalvojami.
Gydant vėžį, multidisciplininė gydytojų komanda, kurią sudaro skirtingų specialybių gydytojai,
kartu sprendžia ir numato bendrą paciento gydymo planą, kurį gali sudaryti keli skirtingi
gydymo būdai. Į multidisciplininės gydytojų komandos, sprendžiančios gerklų vėžio gydymo
klausimus, sudėtį įeina ausų nosies ir gerklės (LOR) gydytojas, gydytojas chirurgas, operuojantis
galvos ir kaklo srities navikus, gydytojas onkologas radioterapeutas, gydytojas onkologas
chemoterapeutas, gydytojas radiologas (atliekantis radiologinius tyrimus ir įvertinantis juos),
gydytojas patologas (tiriantis audinius mikroskopu), gydytojas reabilitologas, gydytojas dietologas
ir jei reikia, kitų specialybių gydytojai bei sveikatos specialistai.
Pagrindiniai sergančiųjų gerklų vėžiu gydymo būdai – chirurginis, spindulinis (radioterapija),
chemoterapija, pastaraisiais metais jau naudojama ir taikinių terapija.
Dažniausi gerklų vėžio gydymo būdai yra chirurginis gydymas ir radioterapija. Priklausomai
nuo konkrečios klinikinės situacijos, gali būti taikomas tik kuris nors vienas iš šių dviejų
gydymo metodų arba ir vienas, ir kitas juos derinant. Chemoterapija gali būti panaudojama
derinant ją su spinduliniu gydymu – taip siekiama padidinti vėžio sunaikinimo galimybę.
Gydymo parinkimas konkrečiam pacientui priklauso nuo daugelio veiksnių – nuo to, kurioje
gerklų dalyje yra navikas, jo išplitimo, t. y. ligos stadijos, naviko diferenciacijos laipsnio,
nuo paciento bendrosios sveikatos būklės, galimų gydymo šalutinių poveikių, paciento
pasirinkimo.
Jei gerklų vėžys nustatytas ankstyvos stadijos, paprastai taikoma arba radioterapija, arba
chirurginis gydymas.
Jei liga yra vėlyvesnių stadijų, gali būti taikomas chirurginio gydymo, spindulinio gydymo
ir chemoterapijos derinys – siekdami sumažinti gerklų vėžio atsinaujinimo riziką, po operacijos
gydytojai rekomenduoja atlikti radioterapiją, kartais chemoterapiją.
Jei operacija dėl ligos išplitimo negalima, taikomas chemospindulinis gydymas – chemoterapijos
ir radioterapijos derinys.
Kartais, siekiant sumažinti gerklų vėžio apimtį, prieš radioterapiją taikoma chemoterapija.
Chemoterapija taikoma ir kai gerklų vėžys išplitęs už gerklų ribų arba liga atsinaujino po
radioterapijos.
Gydytojai pacientui paaiškina jo gydymo galimybes, kodėl rekomenduojama gydyti būtent
taip, kokių šalutinių poveikių pacientas gali sulaukti, kokių gydymo rezultatų gali tikėtis.
Prieš pradedant gydymą gydytojas ar slaugytojas pataria pacientui, kaip pasiruošti gerklų
vėžio gydymui.
Labai svarbu mesti rūkyti ir vartoti alkoholį. Metimas rūkyti padidina gydymo efektyvumą.
Jei gydymo metu ir vėliau pacientas teberūko, didesnė gydymo šalutinių poveikių rizika ir ligos
atsinaujinimo galimybė. Alkoholinių gėrimų, ypač stipriųjų, nebevartojimas padidina gydymo
efektyvumą bei sumažina šalutinių poveikių riziką.
Taip pat prieš vėžio gydymą reikia, kad dantų gydytojas įvertintų paciento dantų būklę
ir sugydytų nesveikus dantis. Taip sumažinama burnos problemų, susijusių su gerklų vėžio
gydymu, rizika.
Pacientai, sergantys galvos ir kaklo srities (taip pat ir gerklų) vėžiu, ypač kai liga vietiškai
išplitusi, neretai kenčia mitybos nepakankamumą, išsivysčiusį dėl paties piktybinio naviko ar
šalutinių radioterapijos (ar chemoterapijos) poveikių sukelto skausmingo, pasunkėjusio maisto
rijimo. Kai ryti skausminga ir sunku, pacientas nuolat suvalgo per mažai maisto, išgeria per
mažai skysčių, dėl to netenka daug kūno svorio, išsenka, tampa silpnesnis. Kartais pacientai,
dar jiems nepradėjus gydymo, dėl mitybos nepakankamumo jau būna labai sulysę ir išsekę. Tokios
būklės pacientai daug sunkiau pakelia radioterapiją ar chemoterapiją, gydymo rezultatai
pablogėja, kartais gydymą tenka laikinai nutraukti.
Todėl, siekiant užtikrinti pacientų visavertę mitybą, kartais jiems atliekama nesudėtinga
chirurginė intervencija – pilvo sienoje suformuojama gastrostoma.
Gastrostoma – tai skrandžio ertmės jungtis su išore per angą pilvo sienoje. Padarius angą,
į skrandžio ertmę įkišamas vamzdelis, pro kurį į skrandį švirkštu švirkščiamas skystas sutrintas
maistas, specialūs tokiam maitinimui skirti mišiniai. Maitindamasis pro gastrostomą pacientas
atgauna jėgas, jam sugrįžta prarastas svoris – galima pradėti gydymą. Apie viską – kiek laiko reikės
maitintis per gastrostomą, kokiu maistu, kaip ją prižiūrėti, pacientą informuoja gydytojas.
Gastrostoma gali būti naudojamasi ir gydymo laikotarpiu.
Kai pacientas po gydymo, nurimus šalutiniams poveikiams, jau gali valgyti natūraliu būdu,
vamzdelis iš pilvo sienos išimamas, anga laipsniškai užsitraukia, sugyja.
Atlikdamas chirurginę gerklų vėžio pašalinimo operaciją chirurgas siekia pašalinti naviką
su aplink naviką esančių sveikų audinių kraštu. Visa pašalinta audinių medžiaga ištiriama patologijos
laboratorijoje. Jei patologas, ištyręs operacijos medžiagą, pašalintų sveikųjų audinių
kraštuose neaptinka vėžio ląstelių, vadinasi, operacija radikali, vėžio ląstelių gerklose neliko.
Kartais chirurgui nepavyksta atlikti radikalaus naviko pašalinimo, tuomet taikomi dar ir kiti
gydymo būdai.
Žemiau aprašytos dažniausiai atliekamos, priklausomai nuo naviko išplitimo gerklose, chirurginės
gerklų operacijos.
Dalinė laringektomija. Tai gerklų dalies, kurioje yra vėžys, pašalinimas. Operacija padeda
išsaugoti balsą. Priklausomai nuo to, kurioje gerklų dalyje yra navikas, atliekamos skirtingos
apimties dalinės gerklų pašalinimo operacijos.
Totali laringektomija. Tai visiškas visų gerklų chirurginis pašalinimas. Po šios operacijos
nebelieka jungties tarp burnos, nosies ir plaučių, pacientas nebegali kvėpuoti ir kalbėti kaip
anksčiau.
Kad galėtų kvėpuoti, pacientui operacijos metu priekinėje išorinėje kaklo dalyje suformuojama
vadinamoji tracheostoma – anga, atsiverianti į trachėją. Per ją pacientas turės kvėpuoti
visą laiką. Kadangi su gerklomis pašalinamos ir balso stygos, žmogus po tokios operacijos nebegali
kalbėti. Kai viskas sugyja, balso atkūrimo specialistas, panaudodamas įvairius metodus,
gali išmokyti kalbėti ir nebeturintį balso stygų pacientą.
Laringofaringektomija. Tai visų gerklų, įskaitant ir balso stygas, ir dalies ar visos ryklės
chirurginis pašalinimas. Šios operacijos metu suformuojama, rekonstruojama ryklė, panaudojant
audinių lopus iš kitų kūno dalių. Kaip ir po visų gerklų pašalinimo, taip ir po šios
operacijos pacientas negali kalbėti, jam sutrikęs rijimas. Tačiau atitinkami specialistai išmoko
kalbėti ir ryti.
Tracheostomija. Dalinės ir totalios laringektomijos atveju, kad pacientas galėtų kvėpuoti,
priekinėje išorinėje kaklo dalyje chirurgas suformuoja angą, atsiveriančią į trachėjos spindį,
vadinamąją tracheostomą. Per šią angą pacientas kvėpuoja – oras įkvepiamas į plaučius ir per ją
iškvepiamas. Kad angos kraštai nesuaugtų, per ją į trachėją įkišamas ir nuolat laikomas tracheostominis
vamzdelis, kuris tvirtai palaiko kvėpavimo angos spindį atvirą.
Kai atlikta dalinė laringektomija, t. y. pašalinta tik dalis gerklų, tracheostoma paprastai
būna laikina – kai operacijos žaizda sugyja, tracheostominis vamzdelis išimamas, angos kraštai
suartėja ir sugyja, pacientas gali kvėpuoti ir kalbėti natūraliai. Kartais balsas lieka kiek prikimęs
ar silpnesnis.
Kai atlikta totali laringektomija, t. y. pašalinamos visos gerklos, tracheostoma lieka visam
laikui, pacientas kvėpuoja per suformuotą kakle angą, tiksliau, per į ją įdėtą tracheostominį
vamzdelį. Neturintį balso stygų pacientą kalbėti išmoko šios srities specialistai.
Kaklo limfmazgių pašalinimas. Gerklų vėžys pirmiausia metastazuoja į kaklo limfmazgius.
Priklausomai nuo to, kokioje gerklų dalyje yra vėžys, kokia ligos stadija, šalinama dalis
arba visi kaklo limfmazgiai. Visa pašalinta medžiaga pasiunčiama į patologijos laboratoriją, kur
atliekamas jos mikroskopinis tyrimas.
Po operacijos
Po operacijos pacientas guldomas į intensyviosios slaugos palatą. Kai jis visiškai atsibunda
po narkozės, yra grąžinamas į palatą.
Atsibudęs po narkozės pacientas pamato savo kakle tracheostominį vamzdelį, nosyje maitinimo
zondą, kaklo operacijos žaizdoje paliktus vamzdelius audinių sekretui ištekėti ar būti išsiurbiamam.
Prieš operaciją gydytojas paaiškina, kaip pacientas atrodys po operacijos, todėl nei
pacientas, nei jo artimieji neturėtų išsigąsti šio vaizdo. Jokiu būdu negalima pačiam ištraukti
žaizdoje paliktų vamzdelių!
Pooperaciniu laikotarpiu pacientas raginamas kuo anksčiau pradėti judėti. Tai svarbu siekiant
greičiau pasveikti ir išvengti pooperacinių komplikacijų. Pacientas paraginamas ir pamokomas
dar gulėdamas lovoje judinti kojas bei atlikti kvėpavimo pratimus.
Jei žaizda gyja gerai, dauguma ligonių išvyksta namo po 10–12 dienų.
Maitinimo zondas.
Operacijos metu susidarę priekinės ryklės ir stemplės sienelės defektai užsiuvami. Kad viskas
gytų, siūlės neturi būti dirginamos. Tai reiškia, kad pacientas neturi ryti maisto, skysčių ir savo seilių. Todėl operacijos metu maitinimo zondas pro nosį rykle bei stemple nustumiamas
į skrandį – per jį skystas maistas švirkštu bus sušvirkščiamas tiesiai į skrandį jau kitą dieną po
operacijos. Iki tol pacientui būtinos medžiagos ir skysčiais lašinami į veną.
Zondas prie galvos pritvirtinamas pleistru ar binto juostele. Maitinamas per zondą pacientas
turi sėdėti. Sėdimoje padėtyje reikia likti dar 30–60 min. po maitinimo.
Seiles, kad nebūtų nuryjamos, būtina nuolat išsiurbti iš burnos specialiu medicininiu elektriniu
siurbliuku arba pacientas jas, jei gali, pats išspjauna.
Maitinimo zondas ištraukiamas dažniausiai 8–10 parą po operacijos Tai atlieka tik gydytojas.
Ištraukus zondą 2 savaites pacientui leidžiama maitintis vien skystu maistu. Dar kitas
2 savaites jam leidžiama valgyti po truputį vis tirštesnį maistą. Prie įprasto maisto sugrįžtama
po 30 dienų.
Radioterapijos taikymas gydant gerklų vėžį priklauso nuo ligos stadijos.
Radioterapija, kai gerklų vėžys ankstyvos stadijos
Radioterapija, kaip savarankiškas gydymas, gali būti taikoma, kai gerklų vėžys yra ankstyvos
stadijos. Kartais gydytojai rekomenduoja radioterapiją, jei chirurginis gydymas, tikėtina, galėtų
paveikti balsą ir rijimą.
Radioterapija, kai gerklų vėžio išplitimas lokalus (vietinis)
Jei naviko apimtis didesnė, apima gretimas gerkloms struktūras arba jei yra vėžio metastazių
kaklo limfmazgiuose, radioterapija gali būti derinama su kitais gydymo metodais. Priklausomai
nuo klinikinės situacijos ji gali būti taikoma:
• Po operacijos, siekiant sunaikinti likusias vėžio ląsteles ir sumažinti vėžio
atsinaujinimo riziką (vadinama adjuvantine radioterapija).
• Po operacijos kartu su chemoterapija (adjuvantinis chemospindulinis gydymas).
• Vietoj operacijos drauge su chemoterapija (chemospindulinis gydymas).
Radioterapija, kai gerklų vėžys išplitęs
Kai gerklų vėžys pernelyg išplitęs, kartais nėra galimybių taikyti radikalaus gydymo. Tuomet
svarbiausias gydymo tikslas – paveikti varginančius simptomus (paliatyvus gydymas).
Radioterapija panaudojama sumažinti naviko apimtį ir taip palengvinti rijimą ir kvėpavimą.
Radioterapija gali būti panaudojama ir simptomams, kuriuos sukelia gerklų vėžio metastazės,
išsivysčiusios kituose organuose, palengvinti.
Kaip radioterapija atliekama
Radioterapija – vėžio gydymas panaudojant didelės energijos jonizuojančiąją spinduliuotę.
Radioterapijos metodu siekiama sunaikinti piktybinį naviką veikiant jį jonizuojančiaisiais spinduliais,
bet nepažeisti šalia naviko esančių sveikųjų audinių ir organų.
Sparti šiuolaikinės radioterapijai skirtos įrangos kūrimo pažanga, modernios kūno vaizdinimo
technologijos (KT, MRT), trimatės spindulinės terapijos kompiuterinio planavimo
sistemos leidžia daug tiksliau nustatyti naviko lokalizaciją, jo dydį, formą, išplitimą, saugotinų nuo apšvitos gretimų sveikų organų padėtį ir tiksliau suplanuoti bei taikyti spindulinį gydymą,
realizuoti dideles spindulių dozes navike ir nesužaloti aplinkinių sveikų audinių.
Dabar radioterapeutai plačiausiai naudoja remiantis moderniomis technologijomis sukurtą
ypač tikslią spindulinės terapijos metodiką – trimatę konforminę spindulinę terapiją. Minėta
moderni įranga ir modernios vaizdinimo technologijos leidžia numatytą navike realizuoti jonizuojančiosios
spinduliuotės dozę paskirstyti prisitaikant prie jo tūrio formos, atkartojant jo
pavidalą – navikas apšvitinamas reikiama spindulių doze, nepažeidžiant greta esančių audinių.
Ši metodika naudojama nuo XX amžiaus devintojo dešimtmečio.
Dar tobulesnis šios metodikos variantas yra moduliuojamo intensyvumo radioterapijos metodas
(angl. intensity modulated radiotherapy; IMRT). Šis metodas leidžia realizuoti ir skirtingo
dydžio spindulių dozę švitinamo audinių tūrio skirtingose zonose. Šis metodas taikomas ir
Lietuvoje.
Gerklų vėžiui gydyti taip pat naudojama konforminės spindulinės terapijos metodika. Ji
realizuojama taikant išorinę radioterapiją, t. y. tokį spindulinio gydymo būdą, kai jonizuojančiųjų
spindulių pluoštas sklinda iš švitinimo aparato galvutės, nutolusios nuo švitinamos
kūno srities paviršiaus tam tikru atstumu. Dabar tokie šiuolaikiniai išorinio švitinimo aparatai
yra linijiniai greitintuvai. Radioterapiją rekomenduoja, planuoja ir taiko gydytojai onkologai
radioterapeutai. Radioterapijos seansai pacientui atliekami kasdien nuo pirmadienio iki penktadienio
ligoninės radioterapijos skyriuje stacionaro arba ambulatorinėmis sąlygomis. Dažniausiai
vienos dienos spindulių dozė į švitinamą vietą yra 1,8–2 Gy (Grėjai), viso kurso – apie
70 Gy. Šeštadienį ir sekmadienį poilsis. Yra radioterapijos metodų, kai ji atliekama visomis
savaitės dienomis arba per dieną atliekami 2 švitinimo seansai. Viso radioterapijos kurso trukmė
– 3–7 savaitės.
Kai radioterapija taikoma palengvinti simptomus, kursas gali būti daug trumpesnis arba
visa numatyta spindulių dozė gali būti realizuojama vienu kartu.
Taikant išorinę radioterapiją pacientas netampa radioaktyvus, todėl po seanso gali bendrauti
su kitais žmonėmis.
Radioterapijos planavimas
Siekiant maksimalios gydymo sėkmės, parengiamas spindulinio gydymo planas. Gydytojas
onkologas radioterapeutas, apžiūrėjęs pacientą, susipažinęs su jo ligos istorija, objektyvių
tyrimų rezultatais, įvertinęs naviko dydį, ligos išplitimą (stadiją), numato spindulinio gydymo
apimtį: ar bus švitinamas tik gerklų navikas ir arti jo esantys audiniai, ar ir kaklo limfmazgiai.
Spindulinis gydymas planuojamas taip, kad naviko ir jo pažeistų audinių tūris būtų apšvitintas
pakankama vėžį sunaikinti spindulių doze, o sveikieji gretimi audiniai ir organai gautų
kuo mažesnes dozes ir išliktų nepažeisti, t. y. sudaromas trimatės konforminės radioterapijos
planas, jei reikia – IMRT planas. Sudarant spindulinio gydymo planą dalyvauja ne tik gydytojas
radioterapeutas, bet ir gydytojai radiologai, medicinos fizikai, klinikiniai radiobiologai, t. y.
visa spindulinio gydymo planavimo grupė.
Pirmiausia atliekama planuojamos apšvitinti kaklo srities kompiuterinė tomografija (KT).
Gautuose kaklo skersiniuose rentgeno vaizduose, kiekviename paeiliui, radioterapeutas pažymi
norimą apšvitinti audinių apimtį: naviką, artimiausius audinius, limfmazgius. Medicinos fizikai,
panaudodami trimatės spindulinės terapijos kompiuterinio planavimo sistemas, parenka
atitinkamą švitinimo laukų skaičių (jų gali būti 2, 3, 4 ir daugiau), jų dydį, apskaičiuoja kiekvieno
lauko spindulių pluošto kritimo kampą į naviką, spindulių dozę, švitinimo laiką taip, kad visas naviko tūris būtų apšvitintas reikiama spindulių doze tolygiai iš visų pusių, o sveiki šalia
esantys organai nenukentėtų ar nukentėtų minimaliai.
Spindulinio gydymo planas su visais jo parametrais išspausdinamas popieriuje, juo kaskart,
atlikdami švitinimo seansą, vadovaujasi radioterapeutas ir jam talkininkaujantis radiologijos
technologas.
Labai svarbu, kad švitinant kiekvieną kartą spindulių pluoštas kristų vis į tą pačią reikiamą
apšvitinti kūno vietą, “nepraeitų pro šalį”. Todėl atliekant KT gydymui suplanuoti ir vėliau
atliekant švitinimo seansus, paciento galvos ir kaklo padėtis kaskart turi būti tokia pati. Reikia,
kad pacientas KT ir švitinimo seanso metu gulėtų ramiai (išorinė radioterapija taikoma
pacientui gulint), kad kiekvieną kartą jo galva būtų tokioje pačioje padėtyje kaip ir anksčiau.
Todėl, taikant galvos srities organų navikų, o šiuo atveju gerklų radioterapiją, atliekant KT
prieš gydymo planavimą ir kiekvieną gydymo seansą po galva padedamas specialus galvos laikiklis,
turintis atitinkančią paciento galvos apimtį įdubą. Kad pacientas visai negalėtų pakeisti
galvos padėties, gaminamos specialios individualios kaukės, kurios kiekvieną kartą prieš seansą
uždedamos ant paciento veido ir prisegamos prie galvos laikiklio. Šitaip pasiekiama stabili ir
visuomet vienoda galvos padėtis. Kaukei parengti naudojamas specialios sintetinės medžiagos
tinklelis, kuris šiltame vandenyje tampa visiškai minkštas ir lankstus kaip šiltas vaškas.
Toks šilto vandens suminkštintas tinklelis užskleidžiamas ant paciento veido ir kaklo, glaudžiai
prispaudžiamas prie jo ir prisegamas prie galvos laikiklio. Po kelių minučių atvėsęs tinklelis
sustingsta, jo forma atkartoja paciento veido ir galvos formą. Naudojant tokią kaukę, visi reikalingi
žymėjimai atliekami ne ant odos, o ant kaukės. Ši kaukė po švitinimo seanso nuimama,
kitą dieną vėl uždedama.
Pasirengimas švitinimui gali užtrukti keletą dienų. Viską parengus, galima pradėti radioterapiją.
Radioterapeutas kartu su radiologijos technologu pagelbsti pacientui patogiai atsigulti
ant švitinimo stalo, po galva padeda galvos laikiklį ir uždeda individualią paciento kaukę. Seanso
metu pacientas švitinimo kambaryje paliekamas vienas. Jonizuojančiajai spinduliuotei
veikiant žmogaus kūną, nieko nejaučiama. Paprasčiausiai reikia tik kelias minutes ramiai pagulėti.
Kaip minėta, navikas turi būti apšvitinamas iš visų pusių tolygiai. Todėl aparato galvutė
kartkartėmis, priklausomai nuo to, kiek švitinimo laukų suplanuota, keis savo padėtį ir judės
aplink paciento galvą. Apie tai gydytojas būtinai perspėja iš anksto, kad pacientas be reikalo
neišsigąstų. Visa, kas vyksta švitinimo patalpoje, gydytojas mato gretimame kambaryje televizoriaus
ekrane ir net gali pasikalbėti su pacientu.
Šalutiniai radioterapijos poveikiai
Šalutiniai radioterapijos poveikiai yra susiję su jonizuojančiosios spinduliuotės dozės dydžiu
bei gydymo trukme. Nemažą įtaką šalutinių poveikių pasireiškimo stiprumui turi ir bendroji
paciento sveikatos būklė. Šalutiniai poveikiai būna stipriausi, kai radioterapija taikoma kartu
su chemoterapija.
Šalutiniai poveikiai pradeda reikštis ne iš karto, o praėjus maždaug dviem savaitėms nuo
gydymo pradžios. Jie tęsiasi dar 7–10 dienų užbaigus gydymą, paskui silpnėja ir laipsniškai
išnyksta.
Apie galimus šalutinius poveikius pacientą informuoja jį gydantis onkologas radioterapeutas.
Pacientas, pajutęs šiuos poveikius, turi informuoti savo gydytoją – jis duos reikiamų patarimų,
išrašys reikiamų vaistų šalutiniams poveikiams sumažinti.
Nuovargis
Radioterapijos metu, ypač gydymui einant į pabaigą, neretai jaučiamas bendras organizmo
nuovargis.
Rekomenduojama reguliariai ilsėtis, įskaitant ir lengvą fizinę veiklą, tokią kaip
pasivaikščiojimas.
Odos pokyčiai
Jau kalbėta, kad atliekant išorinę radioterapiją spindulių pluoštas sklinda iš spindulių šaltinio,
esančio švitinimo aparato galvutėje, tam tikru atstumu nutolusioje nuo švitinamos srities
kūno paviršiaus. Vadinasi, prieš pasiekdami gerklas spinduliai kerta kaklo odą, poodį ir kitus
audinius, juos apšvitindami. Kaklo oda, veikiama jonizuojančiosios spinduliuotės, nuo antros
trečios gydymo savaitės gali pradėti rausti, sausėti, pleiskanoti, tapti jautresnė liečiant, niežėti.
Pastebėta, kad šviesiaplaukių, šviesios strazdanotos odos pacientų spindulinės odos reakcijos
išsivysto anksčiau ir būna stipresnės, primena odos nudegimą saulėje, kitaip nei tamsiaplaukių,
juodbruvių žmonių. Tamsesnės odos žmonėms kaklo oda švitinio metu patamsėja dar labiau,
įgauna net melsvą atspalvį.
Spindulinės odos reakcijos nurimsta ir laipsniškai praeina per 4 savaites, kai gydymas
pabaigiamas.
Kad oda į spindulius reaguotų švelniau, nuo pirmos spindulinio gydymo dienos reikia
vengti dirginti švitinamos srities kaklo odą: nesikaitinti saulėje, nedėti karštų ar šaltų kompresų
ant jo, nesiprausti karštu ar šaltu vandeniu, netepti odos švitintoje vietoje losjonais, kvepalais,
neklijuoti pleistro, netrinti rankšluosčiu, nekasyti, neįdrėksti ar kaip kitaip nepažeisti. Rekomenduojama
dėvėti medvilninius drabužius su laisva medvilnine apykakle, lauke, saulėje, vėjuje
kaklą pridengti užsirišant medvilninę skarelę ar šaliką. Po radioterapijos tokiu būdu kaklo
odą nuo saulės rekomenduojama saugoti mažiausiai metus. Ir po to kaklo oda lieka jautresnė
saulei, ją apsaugoti reikia naudojant apsauginį kremą, turintį saulės apsaugos faktorių (SAF)
30 ir aukštesnį.
Vyrai spindulinės terapijos metu neturėtų skusti kaklo, nebent tik skutimosi mašinėle.
Dėl spindulinio gydymo atsiradus odos pakitimų, pacientas neturi nepasitaręs su gydytoju
tepti odos kremais ar tepalais, nes jie gali sukelti alergines odos reakcijas ir taip pasunkinti
padėtį. Geriausiai dėl odos problemų pasikalbėti su gydančiu radioterapeutu, kuris paskirs
tinkamą tepalą ir išrašys receptą.
Skausmingas rijimas
Užpakalinės burnos dalies, gerklaryklės gleivinė radioterapijos metu gali būti paveikta uždegimo,
kurį sukelia jonizuojančioji spinduliuotė. Tuomet tampa sunku, skausminga nuryti.
Kad šie šalutiniai poveikiai būtų kuo mažiau intensyvūs, nuo pirmos spindulinio gydymo dienos
pacientas turi rūpintis savo burnos švara: po kiekvieno valgio burną ir gerklaryklę reikia
išskalauti virintu atvėsintu vandeniu, švelnia ramunėlių arbata, švelniu geriamosios sodos skiediniu
ar kita švelnia skalavimo priemone, kurią rekomenduoja radioterapeutas.
Kol vyksta gydymas ir kol šie šalutiniai poveikiai praeina jį baigus, visiškai negalima valgyti
karšto, šalto, aštraus maisto, vartoti alkoholio, rūkyti – visa tai labai dirgina pažeistą gleivinę,
sustiprina jos uždegimą, apsunkina gijimą. Gleivinė sugyja po 2–3 savaičių baigus radioterapiją.
Jei laikomasi visų rekomendacijų, gleivinė gyja lengviau ir greičiau.
Kai nuryti tampa sunku ir skausminga, pacientai patys ima vengti valgyti, kramtyti maistą.
Tačiau nevalgyti negalima: kad spindulinio gydymo metu pažeista gleivinė sugytų, sugrįžtų jėgos, organizmui būtina gauti pakankamai visų reikalingų medžiagų, t. y. būtina visavertė
mityba. Kol gleivinė pažeista, reikia stengtis valgyti minkštą, skystą, kaloringą maistą. Tai gali
būti įvairių kruopų skysčiau nei visada išvirtos košės, sumalta, pertrinta virta mėsa, įvairios sriubos,
vaikiškas maistas, grietinė ir pan. Būtina vartoti pakankamai skysčių: pieno, šiltos arbatos,
skiestų sulčių ir kt. Pacientą gali pakonsultuoti gydytojas dietologas ir rekomenduoti tinkamą
mitybą. Jei vis dėlto gleivinė tampa labai jautri ir skausminga, gydytojas radioterapeutas paskiria
skystų nuskausminamųjų vaistų jai skalauti.
Jei gydysiantys gydytojai numato, kad radioterapiją pacientas pakels sunkiai, negalės tinkamai
maitintis, kaip minėta, jam dar prieš gydymą gali būti suformuota gastrostoma.
Sausa, džiūstanti burna
Taikant radioterapiją dėl gerklų vėžio gali būti paveiktos seilių liaukos, tada jos gamina
mažiau seilių – burna tampa sausesnė, džiūsta. Tai trukdo kalbėti ir valgyti. Po gydymo sausumas
praeina per kelis mėnesius, bet gali užtrukti ilgiau, retais atvejais likti visam laikui. Jei
burna džiūsta, rekomenduojama gerti daugiau skysčių, naktį prie lovos po ranka turėti puodelį
vandens, kad galima būtų drėkinti burną, kai prireiks. Kvėpuoti reikėtų tik per nosį, taip burna
džiūsta mažiau. Nuolatinis kramtymas skatina seilių gamybą, todėl rekomenduojama nuolat
kramtyti kramtomąją gumą.
Seilės palaiko burnos švarą. Jei jų mažai, svarbu dantis valyti minkštu šepetėliu du kartus
per dieną ir nuolat skalauti burną vandeniu. Kad burna būtų drėgnesnė, reikia daug kartų
mažais gurkšneliais gerti vandens. Gydytojas gali išrašyti dirbtinių tepamų ar purškiamų seilių
receptą. Jos padeda palaikyti drėgmę burnoje.
Tirštos, klampios gleivės
Gerklų spindulinės terapijos metu burnoje gali kauptis klampios gleivės – paranku nuolat
turėti vienkartinių nosinaičių ir į jas išspjauti gleives. Dažnas burnos skalavimas padeda geriau
išvalyti iš burnos gleives.
Balso pokyčiai
Iki gydymo prikimęs ar užkimęs balsas radioterapijos metu gali dar labiau užkimti. Reikia
stengtis nevarginti balso, nerūkyti, nebūti prirūkytose vietose. Balsas laipsniškai gerėja ir tampa
aiškesnis, kai radioterapija pabaigiama.
Skonio pokyčiai
Dauguma pacientų dėl gerklų radioterapijos kuriam laikui praranda skonio pojūtį arba
jiems atrodo, kad skirtingo maisto skonis vienodas. Sutrikus skonio jutimui, maistas turi būti
atsargiai gardinamas druska ar prieskoniais. Skonio jutimas vėl sugrįžta praėjus keliems mėnesiams
baigus radioterapiją
Kvėpavimo problemos
Dėl gerklų radioterapijos gali pabrinkti švitinamos srities audiniai. Labai retai, bet gali tapti
sunku kvėpuoti. Dėl to reikia tuoj pat kreiptis į gydantį gydytoją. Kartais, siekiant išvengti
dusimo, gali tekti atlikti laikinąją tracheostomiją.
Chemoterapija – tai gydymas vaistais nuo vėžio.
Chemoterapija atliekama ciklais. Tarp ciklų būna dviejų ar trijų savaičių trukmės poilsio
periodas, kai organizmas atsigauna nuo chemoterapijos šalutinių poveikių.
Chemoterapija smarkiausiai pažeidžia vėžio ląsteles, sukeldama jų žūtį, bet mažesniu laipsniu
pažeidžia ir sveikąsias ląsteles – dėl to pasireiškia didesnio ar mažesnio intensyvumo šalutiniai
poveikiai, kurie laipsniškai praeina pabaigus gydymą. Kadangi chemoterapijai skirti vaistai
veikia ląstelės dauginimosi procesą, chemoterapijos poveikiui labiausiai jautrūs tie organizmo
sveikieji audiniai, kurių ląstelės dalijas greičiausiai – tai kaulų čiulpai, virškinamojo trakto gleivinė,
burnos gleivinė, plaukų folikulai.
Tačiau gali būti pažeidžiamos ir kitų organų, tokių kaip širdies, plaučių, šlapimo pūslės,
inkstų, nervų sistemos, ląstelės.
Skirtingi chemoterapijai taikomi vaistai sukelia skirtingus šalutinius poveikius. Todėl, kokie
šalutiniai poveikiai galėtų pasireikšti konkrečiam pacientui, priklausys nuo taikomos chemoterapijos
vaistų derinio bei vaistų dozės. Šalutinių poveikų intensyvumas labai susijęs su
paciento bendrąja sveikatos būkle.
Gerklų vėžio chemoterapijai naudojami vaistai sulašinami į veną. Paprastai chemoterapija
atliekama ligoninėje arba dienos stacionare gydytojams prižiūrint.
Gerklų vėžio chemoterapijai atlikti taikomi platinos junginiai, taksanai, pirimidino analogai.
Gali būti naudojamas kelių vaistų derinys ar pasirenkamas vienas vaistas. Tai sprendžia
gydytojas.
Gerklų vėžio atveju chemoterapija gali būti taikoma:
• Tuo pačiu metu drauge su radioterapija – chemospindulinis gydymas.
• Prieš radioterapiją, siekiant sumažinti naviko apimtį ir sudaryti sąlygas, kad
spindulinis gydymas būtų efektyvesnis.
• Siekiant paliatyvių tikslų – palengvinti ligos eigą ir simptomus.
Gerklų vėžiui taikomos chemoterapijos šalutiniai poveikiai:
Sumažėjęs atsparumas infekcijoms. Chemoterapija slopina kaulų čiulpus, kraujyje
sumažėja baltųjų kraujo kūnelių leukocitų. Dėl to kyla infekcijos pavojus. Būtina nedelsiant
kreiptis į gydytoją, jei:
• Kūno temperatūra pakyla daugiau kaip iki 38°C.
• Jei staiga pablogėja savijauta, nors temperatūra ir normali.
Šiais atvejais reikia atlikti kraujo tyrimą. Kartais, jei kraujo rodikliai žemi, chemoterapiją
tenka laikinai nutraukti.
Mėlynės kūno paviršiuje, kraujavimas. Kraujo forminiai elementai trombocitai dalyvauja
kraujo krešėjime. Kai chemoterapija nuslopina kaulų čiulpus, kraujyje sumažėja ir šių
forminių elementų, todėl kraujo krešėjimas sulėtėja – kūno paviršiuje savaime randasi mėlynės,
ilgai kraujuoja iš menkų odos įdrėskimų ar įbrėžimų, iš dantenų ir nosies, pasirodo tamsios išmatos
ar rausvas šlapimas. Tokiais atvejais negalima savarankiškai, nepasitarus su gydytoju vartoti
aspiriną, vaistus nuo skausmo, nesteroidinius vaistus nuo uždegimo ir kitus nereceptinius
vaistus, nes tai gali pabloginti situaciją. Būtina pasisakyti gydytojui, jei atsiranda šių simptomų.
Mažakraujystė (anemija). Chemoterapija, slopindama kaulų čiulpus, sukelia mažakraujystę.
Mažakraujystė, kitaip anemija – raudonųjų kraujo kūnelių eritrocitų sumažėjimas
kraujyje, pasireiškia sumažėjusiu hemoglobino kiekiu kraujyje, nustatomu atliekant kraujo
tyrimą. Eritrocituose esantis hemoglobinas perneša deguonį iš plaučių į kūno audinius. Kai
eritrocitų ir hemoglobino trūksta, kūno audiniai stokoja deguonies. Dėl to, priklausomai nuo
anemijos laipsnio, pasireiškia didesnis ar mažesnis nuovargis, silpnumas, energijos trūkumas,
galvos svaigimas, odos blyškumas, dusulys. Gydytojas rekomenduoja anemijos gydymą, kartais
pacientui tenka atlikti kraujo transfuziją, po jos pacientas pasijaučia daug geriau.
Pykinimas, vėmimas. Chemoterapija gali sukelti šleikštulį, pykinimą ir net vėmimą.
Esant šiems šalutiniams poveikiams pacientui paskiriami vaistai nuo pykinimo – antiemetikai.
Viduriavimas. Kai kurie chemoterapijos vaistai pažeidžia virškinamojo trakto sienelės
gleivinę sukeldami viduriavimą, prasidedantį dažniausiai pirmomis dienomis po chemoterapijos.
Apie prasidėjusį viduriavimą reikia informuoti gydytoją, nelaukiant, kol šis šalutinis poveikis
įsisiūbuos. Gydytojas išrašys vaistų nuo viduriavimo, rekomenduos dietą.
Burnos gleivinės skausmingumas ir išopėjimas. Atliekant chemoterapiją kai kurie
vaistai sukelia burnos gleivinės jautrumą, skausmingumą, atsiranda smulkių skausmingų opelių.
Chemoterapinio gydymo metu būtina burnos priežiūra, nuolatiniai jos skalavimai. Išsivysčius
opoms, skiriami vaistai joms gydyti.
Blogas apetitas. Chemoterapijos metu sumažėja noras valgyti arba apetitas visai prarandamas.
Tuo laikotarpiu svarbu parinkti švelnų, lengvą maistą ar vartoti specialius maitinamuosius
gėrimus. Jei dėl apetito praradimo netenkama daug kūno svorio, vystosi išsekimas,
skiriamas specialus medikamentinis gydymas.
Skonio pokyčiai. Chemoterapija gali sutrikdyti skonio jutimą – įprastinis skanus maistas
gali atrodyti per sūrus, kartus, su metalo prieskoniu ar visai be skonio. Patariama gaminant
maistą dėti į jį daugiau prieskonių ir prieskoninių žolelių, maistą pamarinuoti ar valgyti jį su
kvapniais padažais, Maistas turėtų būti vėsus ar šaltas, nes toks jis gali atrodyti skanesnis. Paprastai
baigus chemoterapiją skonio sutrikimas praeina.
Plaukų nuslinkimas. Tai dažnas chemoterapijos šalutinis poveikis. Baigus gydymą,
plaukai per 3–6 mėnesius atauga. Kol galva plika, galima dėvėti peruką, galvą aprišti skarele ar
dėvėti kepurę.
Poveikis inkstams ir šlapimo pūslei. Kai kurie chemoterapijos vaistai gali paveikti
inkstus bei šlapimo pūslę. Dėl to gali atsirasti skausmingas, deginantis, dažnas šlapinimasis,
pasirodyti kraujingas šlapimas, atsirasti karščiavimas. Priklausomai nuo vaistų, pasikeičia šlapimo
spalva, ji gali tapti ryškiai oranžine, raudona, žalia, tamsiai geltona, šlapimas įgauna vaistų
kvapą.
Jei pacientas gauna chemoterapiją, kuri gali paveikti inkstus ir šlapimo pūslę, prieš kiekvieną
chemoterapijos ciklą būtinai atliekami kraujo tyrimai įvertinti inkstų veiklą. Prieš ir po
vaistų sulašinimo atliekamos papildomos skysčių infuzijos į veną.
Pacientas turi gerti daugiau skysčių, kad inkstai filtruotų didesnius jo kiekius, kurie plautų
šlapimo išskyrimo sistemą ir ji nukentėtų kuo mažiau. Nerekomenduojama gerti kavos, stiprios
arbatos, kolos.
Nervų pažeidimai. Kai kurie chemoterapijos vaistai pažeidžia rankų ir kojų nervus –
jaučiamas kojų ir rankų dilgčiojimas, badymas arba jų tirpimas, silpnumas. Tai vadinama periferine
neuropatija. Ji nėra atskira savarankiška liga, jos išsivystymą sąlygoja įvairūs veiksniai, pažeidžiantys periferinius nervus. Vienas iš jų – chemoterapija. Gydytojas chemoterapeutas
visada įspėja pacientą apie tai, ar jam taikoma chemoterapija gali sukelti periferinę neuropatiją.
Nagų pokyčiai. Pasikeičia rankų ir kojų nagų spalva. Kartais nagai gali nusilupti. Pabaigus
gydymą atauga normalios spalvos nagai.
Vėžio taikinių terapija – tai specifinių vėžio ląstelių molekulinių baltyminių darinių (taikinių),
būtinų navikui vystytis, augti ir plisti, blokavimas panaudojant specialius tam sukurtus
vaistus. Mokslininkai tuos specifinius vėžio ląstelių darinius, kuriuos siekia paveikti, vadina taikiniais,
todėl šis gydymas vadinamas vėžio taikinių terapija. Taikinių pavyzdžiu gali būti vėžio
ląstelės paviršiuje ar jos aplinkoje esančios baltymų struktūros, tokios kaip epidermio augimo
faktoriaus receptoriai (angl. Epidermal growth factor receptor; EGFR). Šie receptoriai, priimdami
atitinkamus organizmo signalus, perduoda juos ląstelei ir skatina ją intensyviai daugintis.
Kadangi vėžio ląstelės šių receptorių turi nepalyginamai daugiau nei sveikos, tai ir signalų daugintis
jos gauna daug daugiau – navikas didėja, plinta į kitas organizmo sritis. Taikinių terapijai
taikomi vaistai, vadinamieji monokloniniai antikūnai, „užrakina“ šiuos EGFR receptorius,
tokiu būdu blokuoja signalų perdavimą vėžio ląstelėms, jos nustoja daugintis ir augti.
Šios grupės taikinių terapijos vaistai naudojami gydyti ir sergantiesiems gerklų vėžiu, kai
piktybinis procesas vietiškai išplitęs. Paprastai gerklų vėžio taikinių terapija taikoma drauge su
chemoterapija arba su radioterapija.
Po operacijos pacientas negali kalbėti, nes jam pašalintos gerklos – natūralus balso išgavimo aparatas. Kalbėti tenka mokytis iš naujo. Padeda gydytojai logopedai. Tai specialistai, kurie taiso kalbos sutrikimus. Jie paaiškina, kaip galima kalbėti netekus gerklų. Po operacijos su lankytojais, medicinos personalu iš pradžių galima susikalbėti raštu arba naudojantis specialiu žodynėliu. Pradėti mokytis kalbos galima tik sugijus operacinei žaizdai.
Gebėjimo kalbėti atkūrimas
Prieš operaciją pacientas kalba gerkliniais garsais. Juos sukelia virpėdamos balso klostės. Judant liežuviui, ūpoms ir žandikauliui, garsai virsta žodžiais, frazėmis. Pašalinus gerklas, natūralių, gražių garsų ištarti nebegalima. Gebėjimo kalbėti atkūrimo tikslas – išmokyti pacientą išgauti garsus, kurie galėtų pakeisti gerklinius. Toks balsas vadinamas stempliniu, nes virpesiai išgaunami stemplėje sukauptu oru.
Nauji garsų sukūrimo būdai
Vienas jų –vadinamoji „stemplinė kalba“: sulaikant orą stemplėje ir palaipsniui jį išleidžiant pro burną sukuriamas garsas. Naujas balsas neskamba taip, kaip natūralus. Jis žemesnis ir nebe toks skambus ir gražus. Dauguma logopedų teikia pirmenybę stemplinei kalbai, nes ji lengviau suprantama, aiškesnė. Stemplinės kalbos išmoksta 50–70 proc. laringektomuotų pacientų. Po operacijos lūpos, liežuvis, burna taria naujus garsus, žodžius, frazes taip pat, kaip ir esant gerkloms. Todėl pagrindinis skirtumas tarp gerklinio ir stemplinio kalbėjimo yra garso atsiradimo būdas.
Neišmokusiems šios kalbos yra dar dvi galimybės – specialaus elektroninio prietaiso garsui sukurti panaudojimas ir specialaus silikoninio kalbos protezo panaudojimas.
Pirmoji – naudojamas specialus elektroninis aparatas, kuris sukelia ryklės sienelės virpesius ir garsą. Dėl paties aparato sukeliamo triukšmo išgaunama nelabai geros kokybės kalba. Tačiau naudojant ir šiuos elektroninius aparatus išgauti kalbai, reikia paciento pastangų bei kruopštaus darbo kartu su logopedu.
Antroji – operaciniu būdu tarp stemplės ir trachėjos sudaroma jungtis orui pereiti iš trachėjos į stemplę, įstatant į ją specialų kalbamąjį silikoninį protezą su specialiu vožtuvu, apsaugančiu nuo skysčių patekimo į plaučius valgant, geriant. Šiuo būdu sukurtas balsas pasižymi gera kokybe ir garsumu, leidžia pacientui gerai jaustis visuomenėje bei grįžti į darbą.
Tracheostoma
– tai chirurginiu būdu suformuota anga priekinėje kaklo dalyje, per kurią įkvepiamas oras patenka tiesiai į trachėją ir plaučius. Ligoniai, kuriems pašalinamos gerklos, kvėpuoja pro ją. Po operacijos į tracheostomą įstatomas 10-12 cm ilgio tracheostominis vamzdelis. Jis neleidžia angai susiaurėti.
Dabar naudojami patogūs vienkartiniai tracheostominiai vamzdeliai, pagaminti iš elastingos, nedirginančios trachėjos plastmasės. (žr. pav.).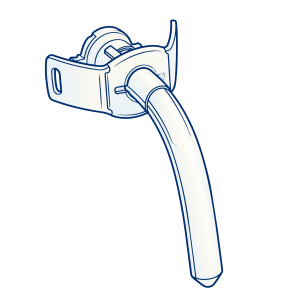
Vamzdelis turi dvi ąseles, į kurias įverti raišteliai. Kad vamzdelis neiškristų iš trachėjos, jie surišami už kaklo taip, kad neveržtų. Paprastai vienkartinį vamzdelį reikia pakeisti švariu vieną kartą per parą. Jį būtina pakeisti ir kiekvienu atveju, kai atsiranda požymių, kad vamzdelis kemšasi gleivėmis ar skrepliais – pacientas pradeda triukšmingai alsuoti, dusti.
Ligoninėje, kol tracheostomoje gausiai kaupiasi sekretas ir gleivės, jos turi būti nuolat išsiurbiamos specialiu medicininiu siurbliuku naudojant sterilius specialius plastikinius vamzdelius, vadinamus kateteriais. Kateterio skersmuo turi būti ne didesnis kaip pusė tracheostominio vamzdelio spindžio. Siurbiant jis įkišamas į trachėją ne giliau kaip 15 centimetrų. Gleivės turi būti išsiurbiamos labai švelniai, nepažeidžiant gleivinės.
Išsiurbiant reikia laikytis šių principų:
• nusiplauti rankas;
• patikrinti išsiurbimo priemones;
• liepti pacientui prieš siurbimą giliai pakvėpuoti, pakosėti;
• jeigu gleivės ar išskyros yra tąsios ir tirštos, į tracheostomą švirkštu galima supilti 3–5ml sterilaus fiziologinio tirpalo;
• siurbti 10–15 sekundžių, po to kateterį būtina praplauti steriliu tirpalu.
Pirmomis pooperacinėmis dienomis visa tai atlika slaugytojos, tačiau šios paprastos procedūros pacientas vėliau išmoksta pats. Geriausias pagalbininkas iš pradžių bus veidrodis.
Labai svarbu, kad oras, kurį po operacijos kvėpuoja pacientas, būtų drėkinamas – drėgmė neleidžia išsausėti trachėjos gleivinei, pridžiūti prie sienelių gleivėms ir sekretui. Tracheostominio vamzdelio dydis turi būti gerai parinktas, kad kuo mažiau dirgintų trachėją.
Kartais trachėjoje žemiau vamzdelio susidaro didesnis už vamzdelio spindį gleivių kamštis, trukdantis kvėpuoti – pacientas dūsta, darosi neramus. Taip atsitikus reikia skubiai į tracheostomą įsilašinti 2–5 ml virinto vandens, furacilino ar ramunėlių nuoviro. Tai ne tik suskystins gleivių kamštį, bet ir sukels kosulį, kurio metu kamštis bus iškosėtas. Lengviausia gleivių kamštį iškosėti sėdint, pasilenkus į priekį. Aprašytoji būklė, jei nepasiseka pašalinti iš trachėjos gleivių kamščio, yra pavojinga. Į pagalbą nedelsiant reikia kviestis gydytoją ar slaugytoją.
Oro drėkinimas
Fiziologiškai nosis ir viršutiniai kvėpavimo takai drėkina, šildo ir filtruoja įkvepiamą orą. Nosiaryklėje jis sušyla iki 35 laipsnių, o santykinis drėgnumas siekia 90–100%. Pašalinus gerklas, nesušildytas, nesudrėkintas oras, aplenkdamas natūralų „šildytuvą“ ir „drėkintuvą“, patenka tiesiai į trachėją, dirgina jos gleivinę. Atsiranda daug gleivių, kurios sukelia kosulį – pacientas kosti 30–50 kartų per dieną. Pro tracheostomą netenkama daug drėgmės ir šilumos, todėl bronchuose, trachėjoje gleivių sekretas sutirštėja, gali susidaryti gleivių kamščių. Kad jų nesusidarytų, būtina drėkinti įkvepiamą orą. Ligoninėje tai daroma specialiais oro drėkintuvais Įkvepiamą orą galima drėkinti ir tracheostomos angą uždengiant drėgna reto audinio staltiesėle – įkvepiamas oras per drėgną sluoksnį sudrėgsta. Kas valandą į trachėją švirkštu dar galima įlašinti 1-2 ml fiziologinio tirpalo Tai ne tik sudrėkina gleivinę ir sekretą, bet ir skatina jo iškosėjimą.
Kaip valyti tracheostominį vamzdelį
Vamzdelis trachėjoje turi būti pakeičiamas švariu bent 1 kartą per dieną. Išimtasis vamzdelis turėtų būti išvalomas, jei jis vėl bus naudojamas įstatyti į trachėją. Jei vamzdelių atsargos pakankamos, panaudotas pakeičiamas nauju. Jei pasirodys, kad tracheotominį vamzdelį reikia valyti ar keisti dažniau, taip ir reikia daryti. Svarbiausia, kad jis būtų švarus.
Vamzdeliui valyti reikia turėti:
• šepetėlį
• muilo ir 3 proc. vandenilio peroksido
• šilto vandens
Šepetėlių galima nusipirkti vaistinėje, tinka ir parduodami ūkinių prekių parduotuvėje. Vandenilio peroksidas parduodamas vaistinėje. Reikia laikytis šių priežiūros taisyklių:
• vamzdelį iš trachėjos išimti atsargiai
• išmuilinus šepetėlį išvalyti vamzdelį iš vidaus ir išorės
• nuplauti po to vamzdelį šiltu vandeniu ir įsitikinti, ar jis švarus; jei yra pridžiūvusių gleivių, kad atmirktų, užpilti vandenilio peroksido ir vėl vamzdelį šplauti vandeniu
• nusausinti vamzdelį iš vidaus ir iš išorės
• prieš įstatant vamzdelį į trachėją jį sutepti augaliniu aliejumi, taip bus lengviau įstatyti jį į tracheostomą
• gerai išplauti šepetėlį, kad kitą kartą vėl galima būtų jį naudoti
Nuplauti vamzdelį vandeniu, kai buvo naudotas vandenilio peroksidas ypač svarbu, nes vandenilio peroksidas gali nudeginti trachėjos gleivinę. Nereikia vamzdelio sutepti glicerinu ar vazelinu – pastebėta, kad šios medžiagos gali sukelti nepageidaujamų reakcijų plaučiuose.
Odos higiena. Kaip pasidaryti tvarstį
Kaklo odą aplink tracheostomą reikia plauti muilu ir vandeniu. Ji turi būti sausa. Apie mėnesį po operacijos, kol viskas gerai sugyja, sumažėja gleivių ir skysčių sekrecija iš tracheostomos, ant kaklo odos aplink traheostomą pacientas turi dėti tvarstį, kad nešlaptų kalo audiniai aplink angą (žr. 5 pav). Naudojami 4×8 cm dydžio tvarsčiai. Juos galima įsigyti vaistinėje. Kai tvarstis nebešvarus, pats pacientas pakeičia jį švariu. Tai apsaugo odą nuo iššutimo ir nemalonaus kvapo.
Tracheostominio vamzdelio raišteliai.
Tracheostomos vamzdelis turi laikytis tvirtai, todėl prie ąselių esantys raišteliai surišami už kaklo. Jei tas pats vamzdelis išvalius jį naudojamas kelis kartus, raišteliai gali irgi susitepti. Tada juos reikia pakeisti švarais – senuosius nukirpti, į ąseles įverti paprasto binto juosteles. Reikia vengti suspausti kaklą: tarp raištelio ir kaklo, surišus raištelius, turi tilpti piršto galiukas.
Kada galima nebenešioti tracheotominio vamzdelio
Tracheostominį vamzdelį nuolat nešioti reikia apie du mėnesius – per tiek laiko susiformuoja tracheostomos kraštai, nebėra pavojaus, kad anga užsitrauks ar susiaurės.
Būtina žinoti, jog negalima naudoti vieno ilgio tracheostominių vamzdelių, nes tuomet vamzdelio galas traumuoja gleivinę vis toje pat vietoje – gali susiaurėti trachėjos spindis. Tada prasideda dusulio, kosulio priepuoliai, gleivėse pastebima kraujo.
Rekomenduojama keičiant vamzdelius kaitalioti jų ilgį – tai padeda išvengti minėtų komplikacijų.
Iš pradžių, kai gydytojas jau leidžia pratintis būti be vamzdelio, jį reikia išsiimti vienai valandai. Laikas laipsniškai ilginamas. Pamažu reikia pasiekti, kad visą dieną nenešiojus vamzdelio, tracheostominė anga nesusitrauktų, vakare vamzdelį galėtumėte vėl lengvai įstatyti.
Tracheostominių vamzdelių dydžiai (mm)
Dydis | Vamzdelio spindis, mm | Vamzdelio ilgis, mm |
7 | 9 | 65–70 |
8 | 10 | 70–75 |
9 | 12 | 75–80 |
10 | 14 | 80–85 |
11 | 15 | 85–90 |
12 | 16 | 90 |
Kaip pridengti tracheostomą
Kad įkvepiamas oras būtų šiltesnis ir drėgnesnis, tracheostoma visada, ypač žiemą turi būti pridengta švaria marle, drobe ar kita reto audimo medžiaga. Žiemą tracheostomą geriausiai pridengti plonu parolono sluoksniu arba naudoti specialius ant tracheostomos klijuojamus filtrus.
Kvėpuojamo oro drėkinimas
Prieš laringoektomiją nosis veikia kaip natūralus oro šildytuvas ir drėkintuvas, filtruojantis, drėkinantis ir šildantis orą, kuriuo kvėpuojama. Po gerklų pašalinimo oras patenka į trachėją sausas ir nefiltruotas. Tai sukelia trachėjos ir bronchų gleivinės džiūvimą, pridžiuvusių gleivių kamščių susidarymą. Patalpų orą reikėtų nuolat drėkinti specialiais drėkintuvais arba pridengti tracheostomą drėgna marle. Pastaruoju metu vaistinėse galima įsigyti ir specialių ant tracheostominio vamzdelio išorinio galo uždedamų oro filtrų, kurie sulaiko dulkes, apsaugo trachėją nuo gleivinės džiūvimo.
Maudymasis
Praustis duše ir maudytis reikia atsargiai. Plaunantis galvą ar kaklą, tracheostomą reikia pridengti ranka, kad vanduo nepatektų į trachėją.
Tuštinimasis
Tracheostomuoti ligoniai tuštindamiesi negali sudaryti pakankamo slėgio pilve, todėl jiems sunku nusituštinti. Reikia daugiau gerti skysčių ir vartoti augalinio maisto. Jei to nepakanka, reikia vartoti laisvinamuosius vaistus.
Sugrįžimas į įprastinį gyvenimą
Laringektomuoti pacientai dažnai patiria nerimą, būna prislėgtos nuotaikos ne tik ligoninėje prieš operaciją, bet ir grįžę į namus. Tai yra natūrali reakcija. Nerimo ir prislėgtos nuotaikos priežastis – pasikeitusi išvaizda ir kalbos praradimas. Pacientas jaučia, kad pasikeitimai gyvenime yra esminiai.
Prislėgta nuotaika, nerimas nyksta, jei pacientui gerai sekasi mokytis kalbos. Daugumai pacientų labai padeda bendravimas su kitais laringektomuotais pacientais.
Žinotina, jog reikia didelio užsispyrimo ir valios prisitaikyti ir įprasti gyventi be gerklų. Tačiau pacientas nėra vienišas, jei jį supranta, palaiko ir jam padeda artimi žmonės.
Sugrįžimas į darbą
Jei paciento veikla susijusi su darbu šaltyje, dulkėmis ar chemikalais užteršta aplinka, geraiu pakeisti darbą. Netekus gerklų pacientas nebegali dirbti darbo, reikalaujančio daug kalbėti.
Kiti užsiėmimai
Galima dirbti sode, sportuoti, keliauti, skaityti bei imtis kitos veiklos. Išimtis– vandens sportas. Ši sporto rūšis pavojinga, nes vanduo per tracheostomą gali patekti į plaučius.
Naujų gerklų vėžio gydymo būdų paieška vyksta nuolat. Jei parengtiniai tyrimai rodo, kad
naujas gydymo būdas (sakysim, naujas vaistas nuo vėžio, biologinei terapijai skirtas vaistas)
gali būti efektyvesnis nei jau žinomas, standartinis, klinikiniai tyrimai atliekami naujam gydymui
palyginti su esamu. Tai vadinama kontroliniu klinikiniu tyrimu ir tai yra vienintelis
kelias moksliškai patikrinti naują gydymo būdą. Tokiu būdu į klinikinę vėžio praktiką ateina
vis daugiau naujų vaistų bei gydymo metodikų, leidžiančių ligą išgydyti, ilgiau kontroliuoti
sergančiųjų ligos eigą, pailginti gyvenimo trukmę, užtikrinti gyvenimo kokybę.
Kad naujas ir senas gydymo būdai būtų palyginti tiksliau, tai, kuriuo metodu bus gydomas
pacientas, lemia atsitiktinė pacientų atranka, atliekama kompiuterio, o ne gydantis gydytojas.
Įrodyta, kad jei gydymą parinks gydytojas ar pats pacientas, tai bus daroma nesąmoninga įtaka
tyrimo rezultatams. Kai pacientai suskirstomi aprašytu būdu, tyrimai vadinami atsitiktinių imčių
tyrimais. Atsitiktinių imčių kontroliuojamuose tyrimuose pusė pacientų gauna standartinį
gydymą, kita pusė – naująjį gydymą, kuris gali pasirodyti esąs geresnis už standartinį arba ne.
Gydymas laikomas efektyvesniu, jei efektyviau veikia prieš naviką, o jei abiejų būdų priešnavikinis
efektyvumas vienodas, tai pranašesnis tas, kuris sukelia mažiau šalutinių efektų.
Prieš įtraukdamas pacientą į klinikinį tyrimą, gydytojas turi turėti jo sutikimą. Pacientas
apsisprendžia jam paaiškinus, kas tiriama, kodėl atliekamas tyrimas, kodėl pacientas pakviestas
jame dalyvauti. Net ir sutikęs dalyvauti tyrime, pacientas visada gali atšaukti savo sprendimą
bet kuriuo metu, jei jo nuomonė pasikeitė. Nusprendęs nebedalyvauti tyrime, jis gaus standartinį
gydymą. Jei pacientas pasirinko dalyvauti tyrime ir jei pakliuvo į pacientų grupę, gaunančią
gydymą naujuoju vaistu, jam paaiškinama, kad naujasis vaistas jau rūpestingai ištirtas parengtiniuose tyrimuose prieš galutinai ištiriant jį kontroliniuose klinikiniuose tyrimuose. Galbūt pasirodys, kad klinikinis tyrimas leido pacientui gauti gydymą, kuris efektyvesnis už įprastinį.
Dalyvaujantys klinikiniuose tyrimuose pacientai padeda žengti į priekį onkologijos mokslui,
tai gali pagerinti ne tik jų, bet ir kitų pacientų gydymo rezultatus ateityje.
Daugeliui šiuolaikinių mokslinių tyrimų reikia pacientų kraujo, kaulų čiulpų, audinių
biopsijos medžiagos. Tyrėjai turi gauti paciento sutikimą naudotis šia medžiaga moksliniams
tyrimams atlikti. Kai kurie mėginiai gali būti užšaldyti ir mokslo tikslams panaudoti vėliau,
kai tam bus reikiamos sąlygos. Moksliniai tyrimai kartais užtrunka gana ilgai. Tada tyrimų
rezultatai paskelbiami gerokai vėliau, apie juos pacientas gali ir nesužinoti, tačiau kitiems sergantiesiems moksliniai atradimai gali būti labai naudingi.
Informacija atnaujinta: 2026-04-16