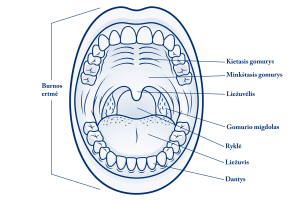
Burnos vėžys
Burna yra pradinė virškinamojo trakto dalis, kurioje seilės pradeda virškinti kramtomą maistą. Burnos organai formuoja kalbą, pro burną galima kvėpuoti.
Burna yra pradinė virškinamojo trakto dalis, kurioje seilės pradeda virškinti kramtomą maistą. Burnos organai formuoja kalbą, pro burną galima kvėpuoti.
Joje skiriamas burnos prieangis ir burnos ertmė. Vieną nuo kitos šias sritis skiria dantys. Jei plačiai išsižiosite priešais veidrodį, pamatysite, kad burnos prieangį sudaro lūpų, skruostų vidinės pusės, dantenos ir dantys, už dantų – burnos ertmė, kurioje matome liežuvį, burnos dugną po juo, kietąjį ir minkštąjį gomurį, liežuvėlį, žiotis, žiočių lankus, tonziles, užpakalinę ryklės sienelę. Burną iškloja minkšta, švelni gleivinė, kurios viršutinį sluoksnį sudaro epitelinės ląstelės.
Kas sukelia burnos vėžį?
Burnos vėžys dažnesnis tarp vyresnio amžiaus žmonių. Dažniau serga vyrai. Nustatyta, kad rūkalių ir mėgstančių gerti alkoholį, o ypač mėgstančių ir rūkyti, ir vartoti alkoholį rizika susirgti burnos vėžiu nepalyginamai didesnė, nei nerūkančių ir nepiktnaudžiaujančių alkoholiu.
Vėžiui burnoje išsivystyti reikšmės turi nevisavertė mityba, vitaminų, ypač A ir E stoka maiste, bloga burnos ertmės ir dantų higiena, netinkami, dantenas spaudžiantys dantų protezai, persirgtos virusinės ligos.
Kokie yra burnos ir vėžio simptomai?
Navikinis procesas gali išsivystyti bet kurioje burnos vietoje: skruostų, dantenų, burnos dugno (po liežuviu), kietojo bei minkštojo gomurio, žiočių lanko, tonzilių, liežuvio gleivinėje. Liga prasideda nedideliu neskausmingu gleivinės sukietėjimu ar opele, kurie laikui bėgant ne užgyja, bet vis didėja. Pasitaiko, kad tokius pakitimus burnoje pirmasis aptinka dantų gydytojas. Didėdamas navikas įauga į po gleivine esančius raumenis, ima trukdyti kramtyti maistą, kalbėti, ryti, plačiau išsižioti. Vėžiui plintant, iš burnos sklinda nemalonus kvapas, kartais navikas ima kraujuoti.
Kitas svarbus burnos vėžio simptomas – padidėję pažandžių ar kaklo limfmazgiai. Į šiuos limfmazgius, esančius arčiausiai šalia burnos, pirmiausia ir metastazuoja burnos vėžys. Kartais padidėję limfmazgiai kakle ar pažandėse pastebimi anksčiau nei pats navikas burnoje. Tačiau padidėję limfmazgiai nebūtinai yra vėžio simptomas: tai gali būti ir infekcijos padarinys, pavyzdžiui, dėl nesveikų dantų.
Kaip nustatoma diagnozė?
Paprastai iš pradžių pacientas apsilanko pas savo šeimos gydytoją, kuris pacientą pasiunčia pas onkologą, jei įtaria onkologinį procesą burnoje.
Gydytojas onkologas pirmiausia susipažįsta su paciento ligos istorija, paskui apžiūri burną ir kaklą. Apžiūros metu gydytojas gali naudoti veidrodėlį, kuris padeda pamatyti žaizdą ar naviką burnos gilumoje. Kartais gydytojas, norėdamas geriau ištirti, ar pakitimai burnoje tik tokie, kokie matomi apžiūrint, ar yra giliau įaugę į burnos audinius, čiuopia juos pirštu. Tai gali būti šiek tiek nemalonu, galbūt skausminga, todėl prieš tyrimą burnos gleivinė trumpam nuskausminama purškiamuoju anestetiku. Burnos gleivinė nejautri būna apie pusvalandį, tuomet nereikėtų valgyti ir gerti.
Burnos gilumoje esančius pakitimus kartais patogu apžiūrėti endoskopu (plonu lanksčiu vamzdeliu su lempute jo gale) per nosį. Tai taip pat gali sukelti nepatogumą, bet apžiūra trunka tik kelias minutes.
Galutinė diagnozė nustatoma mikroskopu ištyrus burnos naviko ląsteles. Tam atliekama naviko biopsija – vietinio nuskausminimo sąlygomis išpjaunamas gabalėlis navikinio audinio ir, atitinkamai paruošus, atliekama mikroskopinė jo analizė. Kai kuriais atvejais, priklausomai nuo to, kur yra navikinė opa ar mazgas, biopsija atliekama bendrosios nejautros sąlygomis.
Papildomi tyrimai
Jei biopsinės medžiagos tyrimas patvirtina vėžio diagnozę, gydytojas atlieka papildomus tyrimus, norėdamas įsitikinti, ar piktybinis procesas apėmęs tik burnos gleivinę, ar jau spėjo išplisti į gilesnius burnos audinius, galvos kaulus, pažandžių ir kaklo limfmazgius. Nuo proceso išplitimo apimties priklausys ir gydymo taktika.
Tuo tikslu atliekamos galvos rentgeno nuotraukos, reikalui esant, galvos ir kaklo kompiuterinė tomografija.
Kompiuterinė tomografija (KT)
Kompiuterinė tomografija yra rentgeninio tyrimo rūšis. Iš serijos galvos ir kaklo skersinių rentgeno vaizdų kompiuterinė technika išgauna detalius šių kūno dalių vaizdus, kuriuose matyti, ar navikas iš burnos yra išplitęs į kitas galvos sritis, ar suardęs galvos kaulus ir pan.
Norint gauti tikslesnės informacijos, prieš atliekant kompiuterinę tomografiją į veną suleidžiama rentgenokontrastinės medžiagos. Ši medžiaga kraujo srove nunešama ir į galvos kraujagysles, kurios, atlikus KT, labai gerai išryškėja ir matomos kompiuterinėse tomogramose. Tai leidžia tiksliau aptikti pažeistas galvos sritis. Tyrimo metu leidžiant rentgenokontrastinį preparatą į veną, kai kurie pacientai jaučia nestiprų kūno kaitimą, kuris labai greitai praeina baigus injekciją.
Atliekant KT tyrimą, pacientas turi gulėti nejudėdamas, paguldęs galvą atitinkamoje vietoje skenerio viduje. Tyrimas gali trukti apie pusę valandos, yra visiškai neskausmingas. Po tyrimo galima eiti į namus.
Burnos vėžys retai išplinta į kitas kūno dalis. Dėl šios priežasties, tyrimai kuriais tikrinama, ar vėžys nėra nukeliavęs toliau kaklo limfmazgių, paprastai nebūtini. Jei jų prireikia, gydytojas apie tai pacientui praneša.
Gydymo būdai
Burnos vėžys gydomas šiais būdais:
- chirurginiu
- spinduline terapija (radioterapija),
- kombinuotu, kai prieš ar po operacijos skiriama radioterapija, kartais ir chemoterapija.
Koks gydymo būdas kiekvienu atveju bus rekomenduotas, priklausys nuo navikinio proceso išplitimo (stadijos), naviko vietos burnoje, paciento amžiaus, bendros sveikatos būklės, kitų jo ligų ir pan. Jei naviką įmanoma pašalinti operaciniu būdu, bus siūloma operacija. Galimas ir plačiai naudojamas spindulinis burnos navikų gydymas. Radioterapija, kaip savarankiškas gydymas, skiriama, kai navikas yra sunkiai prieinamoje operuoti vietoje, pavyzdžiui, burnos gilumoje, ar yra išplitęs, apėmęs ir šalia esančius organus, pavyzdžiui, iš burnos dugno procesas išplitęs į liežuvį bei apatines dantenas. Ji skiriama, kai operuoti negalima dėl kitų sveikatos sutrikimų arba jei pacientas operuotis nesutinka. Radioterapija gali būti atliekama prieš operaciją, siekiant sumažinti naviko apimtį, kad operacija būtų sėkmingesnė. Kartais, kai manoma, jog operacija nebuvo pakankamai radikali, t. y. galėjo likti nepašalintų navikinių ląstelių, spindulinis gydymas skiriamas jau po jos. Esant išplitusiems navikams, kartais prie minėto gydymo pridedama ir chemoterapija.
Jei pacientui kyla klausimų dėl gydymo, reikia pasikalbėti su savo gydytoju ar slaugytoja. Naudinga susidaryti klausimų sąrašą, einant kalbėtis su gydytoju pasikviesti draugą ar šeimos narį, kuris padėtų paklausti to, ko pacientas nedrįsta ar pamiršo. Dauguma pacientų jaučiasi tvirčiau, jei nuomonę apie galimą gydymą sužino ne tik iš gydančio gydytojo, bet ir iš kitų specialistų.
Operacija
Jei gydytojas, įvertinęs paciento ligą ir bendrą sveikatos būklę mato, kad gydymą reikia pradėti nuo operacijos, jis apie tai informuoja pacientą ir kartu su juo aptaria numatomos operacijos apimtį.
Operacijos apimtis labiausiai priklauso nuo navikinio proceso išplitimo, t. y. nuo ligos stadijos. Burnos organų navikams būdinga gana greitai augti ir metastazuoti į pažandžių ir kaklo limfmazgius. Tik labai ankstyvos stadijos liežuvio, burnos dugno, skruostų ar kitų burnos sričių navikams pašalinti pakanka nedidelės apimties operacijos – pavyzdžiui, liežuvio, skruosto ar burnos dugno audinių rezekcijos (dalies pašalinimo). Kuo liga labiau pažengusi ir jos stadija didesnė, tuo didesnės apimties operacija atliekama burnoje, pašalinama daugiau audinių. Kiekvienu atveju, kad pacientas po operacijos kuo mažiau jaustų pašalinto organo ar audinių trūkumą, kartu pagal galimybes atliekama ir plastinė operacija. Be to, kartu operuojamas kaklas – šalinami vienos ar abiejų pusių kaklo limfmazgiai.
Kartais chirurgui gali tekti pašalinti ne tik dalį burnos organų minkštųjų audinių, bet ir kaulų, į kuriuos įsiskverbęs navikas. Tokios operacijos gana dažnos, nes burnos organai yra labai arti galvos kaulų, vėžinis procesas gana greitai pažeidžia ir juos. Jei, pavyzdžiui, burnos dugno vėžys yra pažeidęs apatinį žandikaulį, kartu su naviku bus pašalinta ir pažeista jo dalis. Tokiu atveju reikia pašalintą žandikaulio dalį pakeisti iš kitos kūno vietos persodinta kaulo dalimi.
Retais atvejais, siekiant atlikti kuo radikalesnę išplitusio burnos vėžio operaciją, gali tekti pašalinti kai kuriuos veido kaulus. Tai, kaip minėta, pasitaiko retai, tačiau tokiems atvejams gaminami protezai, kuriuos pritaikius, veido defektai daug mažiau pastebimi. Prieš tokią operaciją jos ypatumai aptariami su pacientu ir gaunamas jo sutikimas.
Po operacijos
Laikas, kurį pacientas turi praleisti ligoninėje po operacijos, priklauso nuo operacijos apimties bei bendros ligonio sveikatos būklės.
Po daugelio burnos operacijų gali būti sunku valgyti ir gerti. Todėl kurį laiką pacientai “maitinami” per lašinę – į veną suleidžiami organizmui reikalingi skysčiai ir kitos medžiagos. Kai jau galima valgyti pačiam, lašinė išimama.
Jei numatoma, kad po operacijos pacientas negalės valgyti pats ilgesnį laiką, operacijos metu per nosį į skrandį įstumiamas plonas minkštas, lankstus vamzdelis (zondas) ir paliekamas, kol bus galima maitintis pačiam. Per vamzdelio galą, kyšantį nosyje, pacientas maitinamas kaloringu skystu maistu. Tai padeda greičiau sugyti žaizdoms po operacijos, greičiau atgaunamos jėgos. Po savaitės kitos jau galima valgyti normaliai.
Keletą dienų po operacijos pacientai jaučia skausmą, kuris numalšinamas nuskausminamaisiais vaistais. Vaistai gali būti suleidžiami į raumenis arba lašinami lašine. Jei pacientas geria ir valgo pats, galima vartoti nuskausminamąsias tabletes. Labai svarbu, kad pacientas nekentėtų skausmo ir pasakytų, jei paskirtų vaistų nepakanka. Tada gydytojas nedelsdamas jų dozę padidins.
Po operacijos pacientai skatinami kuo greičiau pradėti judėti ir vaikščioti. Saikingas fizinis aktyvumas padeda išvengti daugelio pooperacinių komplikacijų, pavyzdžiui, plaučių uždegimo, skatina gijimą.
Daugumos žmonių, sergančių burnos ir gerklės vėžiu, veido išvaizda po operacijos nepasikeičia. Deja, veido defektas neišvengiamas, kai atliekama didelės apimties operacija, pašalinamas navikinio proceso pažeistas kuris nors veido kaulas ar jo dalis. Žinoma, kaulo trūkumą stengiamasi užpildyti sveiku kaulo transplantatu iš kitos kūno vietos, tačiau veido defektas visgi kartais lieka. Tai gali priblokšti pacientą, sukelti daug psichologinių problemų. Kiekvienas bijo minties, kad atrodys kitaip nei kiti, ypač šių dienų pasaulyje, kai nepriekaištingai atrodantys žmonės idealizuojami, siekiama atrodyti būtent taip, kaip jie. Gražus, sveikas veidas suteikia pasitikėjimo savimi.
Labai svarbu iš anksto žinoti, ko tikėtis po operacijos. Apie tai pacientui būtina atvirai pasikalbėti su gydytoju prieš operaciją: gydytojas turi papasakoti apie operacijos apimtį, numatomus pašalinti burnos audinius, veido kaulus, kaip atrodys pacientas po šio gydymo, kokios galimybės defektus užmaskuoti. Pokalbyje su gydytoju turėtų dalyvauti ir paciento sutuoktinis, kad abu žinotų ko tikėtis po operacijos. Naudinga, kai gydytojas padeda pacientui susitikti su žmogumi, jau patyrusiu panašią operaciją. Taip galima susidaryti konkretesnį vaizdą apie išvaizdą po operacijos ir gauti vertingų patarimų iš pirmų lūpų.
Dabar yra būdų sumažinti, užmaskuoti veido trūkumus: protezai, maskuojamieji grimai. Modernūs protezai gaminami iš minkštos plastmasės ir individualiai pritaikomi kiekvienam pacientui. Yra ir specialių grimų. Jie tinka ir vyrams, ir moterims. Grime yra specialių kremų, kurie padeda sumažinti įvairius veido defektus, be to, tinka visiems odoms tipams ir yra skirtingų atspalvių. Kai kurias grimo rūšis galima tepti ant veido protezų, tam, kad protezo ir natūralios paciento veido odos atspalviai sutaptų. Tai ypač aktualu vasarą, kai veidas įdega saulėje.
Nepaisant streso, kurį patiria pacientas dėl savo išvaizdos pasikeitimo, nereikėtų vengti savo atvaizdo – taip greičiau prie jo priprantama. Kai susidorojama su neigiamais jausmais, ne taip sunku pakęsti kitų reakciją į savo išvaizdos pasikeitimą, galima susitikti su draugais ir artimaisiais. Laikui bėgant situacija pagerėja, nes pamažu atslūgsta patinimai, nyksta randai.
Nors esant veido defektams nelengva vėl pradėti bendrauti su žmonėmis, tačiau kai pats pacientas ir jo šeima apsipranta su pasikeitimu, pamažu atgaunamas pasitikėjimas savimi, bendravimas tampa normalus. Todėl pacientas neturi gyventi kaip atsiskyrėlis. Po operacijos į viešumą reikia išeiti kuo greičiau – kuo ilgiau delsiama, tuo sunkiau tampa tai padaryti. Naudinga pasikviesti draugą, kuris moraliai padėtų atlaikyti aplinkinių reakciją: kai kurie žmonės visai neatkreipia dėmesio į paciento išvaizdą, kiti spokso ir net mesteli komentarą, dar kiti, pasijutę nepatogiai, nusuka akis į šalį.
Pacientas, pasiryžęs tokiai operacijai vėžiui išgydyti ir ją ištvėręs, turi laikyti aukštai iškėlęs galvą ir didžiuotis savimi. Jei sulaukiama neigiamos reakcijos iš aplinkinių, tai jų problema: galbūt reakcija būtent tokia dėl to, jog bijoma, kad taip gali atsitikti ir jiems patiems. Baimė kausto, trukdo normaliai reaguoti.
Radioterapija
Radioterapijos (spindulinio gydymo) metu vėžys tam tikromis dozėmis veikiamas jonizuojančiaisiais spinduliais. Šie spinduliai naikina vėžines ląsteles. Radioterapija populiariai tarp pacientų vadinama švitinimu.
Radioterapija atliekama onkologinės įstaigos radioterapijos skyriuje stacionaro ar ambulatorinėmis sąlygomis. Ją skiria, planuoja ir pacientą gydo gydytojas onkologas radioterapeutas.
Burnos navikų radioterapija gali būti išorinė, kai jonizuojančiųjų spindulių pluoštas sklinda iš švitinimo aparato galvutės, nutolusios nuo švitinamos kūno srities paviršiaus tam tikru atstumu (75 cm, 1 m ir kitokiu). Šiuo metodu gali būti apšvitintos didelės audinių apimtys.
Kitas radioterapijos metodas, kuriuo gydomi burnos navikai – brachiterapija. Tai toks metodas, kai jonizuojančiosios spinduliuotės šaltinis priartinamas prie naviko labai arti: priglaudžiamas ar įstumiamas į jį. Šiuo metodu lokaliai apšvitinamas tik navikas.
Prieš pradedant burnos navikų radioterapiją, dantų gydytojas turi apžiūrėti, ar sveiki paciento dantys, nesveikus išgydyti, nepagydomus pašalinti: radioterapija sėkmingesnė ir šalutiniai jos poveikiai mažesni, kai dantys sveiki. Burnos navikų švitinimo metu traukti dantų nerekomenduojama, nes tuomet blogai gyja žaizdos.
Išorinė radioterapija
Dažniausiai tai penkias savaitės dienas kasdien atliekami švitinimo seansai. Šeštadienį ir sekmadienį poilsis. Gydymo trukmė priklauso nuo to, ar konkrečiu atveju išorinė radioterapija bus savarankiškas gydymo metodas, ar bus derinama su brachiterapija ar operaciniu gydymu; ar ji skiriama prieš operaciją, ar po jos. Įtakos turi paciento amžius, bendra sveikatos būklė ir pan. Visas išorinės radioterapijos kursas dažniausiai trunka nuo keturių iki šešių savaičių. Gydytojas, prieš pradėdamas radioterapiją, informuoja pacientą apie jos numatomą trukmę.
Radioterapijos planavimas
Siekiant maksimalios gydymo sėkmės, parengiamas spindulinio gydymo planas. Gydytojas onkologas radioterapeutas, apžiūrėjęs pacientą, susipažinęs su jo ligos istorija, objektyvių tyrimų rezultatais, įvertinęs naviko dydį, ligos išplitimą (stadiją), numato spindulinio gydymo apimtį: ar bus švitinamas tik burnos navikas ir arti jo esantys audiniai, ar ir pažandžių bei kaklo limfmazgiai. Spindulinis gydymas planuojamas taip, kad navikas būtų apšvitintas pakankama jį sunaikinti spindulių doze ir iš visų pusių tolygiai, o sveikieji gretimi audiniai ir organai gautų kuo mažesnes dozes ir išliktų nepažeisti. Sudarant spindulinio gydymo planą dalyvauja ne tik gydytojas radioterapeutas, bet ir gydytojai radiologai, medicinos fizikai, klinikiniai radiobiologai, t. y. visa spindulinio gydymo planavimo grupė.
Pirmiausia atliekamos planuojamos apšvitinti galvos srities kompiuterinės tomogramos, t. y. skersiniai galvos rentgeniniai vaizdai, kuriuose radioterapeutas pažymi norimą apšvitinti audinių apimtį: naviką, artimiausius audinius, limfmazgius. Medicinos fizikai parenka atitinkamą švitinimo laukų skaičių (jų gali būti 2, 3, 4 ir daugiau), jų dydį, apskaičiuoja kiekvieno lauko spindulių pluošto kritimo kampą į naviką, spindulių dozę, švitinimo laiką taip, kad visas navikas būtų apšvitintas reikiama spindulių doze ir tolygiai iš visų pusių, o sveiki šalia esantys organai nenukentėtų ar nukentėtų minimaliai. Spindulinio gydymo planas su visais jo parametrais išspausdinamas popieriuje, juo kaskart, atlikdami švitinimo seansą, vadovaujasi radioterapeutas ir jam talkininkaujanti radiologijos laborantė. Dažniausiai vienos dienos spindulių dozė į švitinamą vietą yra 1,8-2 Gy (Grėjai), viso kurso – apie 70 Gy.
Labai svarbu, kad švitinant kiekvieną kartą spindulių pluoštas kristų vis į tą pačią naviko vietą, “nepraeitų pro šalį”. Tam reikia, kad pacientas seanso metu gulėtų ramiai (išorinė radioterapija taikoma pacientui gulint), kad kiekvieną kartą jo galva būtų tokioje pačioje padėtyje kaip anksčiau. Todėl, taikant burnos navikų radioterapiją, po galva padedamas specialus galvos laikiklis, turintis daugiau ar mažiau gilią, atitinkančią paciento galvos apimtį, įdubą. Kad pacientas visai negalėtų pakeisti galvos padėties, gaminamos specialios individualios kaukės, kurios kiekvieną kartą prieš seansą uždedamos ant paciento veido ir prisegamos prie galvos laikiklio. Šitaip pasiekiama stabili ir visuomet vienoda galvos padėtis. Kaukei parengti naudojamas specialios sintetinės medžiagos tinklelis, kuris šiltame vandenyje tampa visiškai minkštas ir lankstus kaip šiltas vaškas. Toks šilto vandens suminkštintas tinklelis užskleidžiamas ant paciento veido, glaudžiai prispaudžiamas prie jo ir prisegamas prie galvos laikiklio. Po kelių minučių atvėsęs tinklelis sustingsta, jo forma atkartoja paciento veido ir galvos formą. Naudojant tokią kaukę, visi reikalingi žymėjimai atliekami ne ant odos, o ant kaukės. Ši kaukė po švitinimo seanso nuimama, kitą dieną vėl uždedama.
Pasirengimas švitinimui gali užtrukti keletą dienų. Viską parengus, galima pradėti radioterapiją. Radioterapeutas kartu su laborante pagelbsti pacientui patogiai atsigulti ant švitinimo stalo, po galva padeda galvos laikiklį ir uždeda individualią paciento kaukę. Seanso metu pacientas švitinimo kambaryje paliekamas vienas. Jonizuojančiajai spinduliuotei veikiant žmogaus kūną, nieko nejaučiama. Paprasčiausiai reikia tik kelias minutes ramiai pagulėti. Kaip minėta, navikas turi būti apšvitinamas iš visų pusių tolygiai. Todėl aparato galvutė kartkartėmis, priklausomai nuo to, kiek švitinimo laukų suplanuota, keis savo padėtį ir judės aplink paciento galvą. Apie tai gydytojas būtinai perspėja iš anksto, kad pacientas be reikalo neišsigąstų. Visa, kas vyksta švitinimo patalpoje, gydytojas mato iš gretimo kambario televizoriaus ekrane ir net gali pasikalbėti su pacientu.
Šalutinis poveikis
Kaip minėta, burnos navikų spindulinis gydymas trunka 4-7 savaites. Kad ir kaip kruopščiai būtų sudarytas švitinimo planas, vis dėlto šalutiniai radioterapijos poveikiai neišvengiami: burnos gleivinė labai jautri jonizuojančiosios spinduliuotės poveikiui. Praėjus savaitei ar pusantros nuo radioterapijos pradžios burnos gleivinėje atsiranda pirmieji spindulinio uždegimo požymiai: burna parausta, kaista, peršti, tampa jautri karštam, šaltam, aštriam, sūriam, rūgščiam maistui. Kuo daugiau švitinimo seansų, to burna tampa jautresnė, neretai atsiranda opelių, ima luptis paviršiniai gleivinės sluoksniai, dėl to sunku kramtyti kietą maistą. Kad šie šalutiniai poveikiai būtų kuo mažiau intensyvūs, nuo pirmos spindulinio gydymo dienos pacientas turi rūpintis savo burnos švara: po kiekvieno valgio burną reikia išskalauti virintu atvėsintu vandeniu, švelnia ramunėlių arbata, švelniu geriamosios sodos skiediniu ar kita švelnia skalavimo priemone, kurią rekomenduoja radioterapeutas. Dar geriau, jei skalaujama ir dažniau. Dantims valyti reikia naudoti dantų šepetėlį su minkštais šereliais, kad nebūtų traumuojama dantenų gleivinė. Patariama kuo mažiau, tik valgant, naudotis dantų protezais. Dantų pastų vartoti neverta, jos dirgina ir džiovina burnos gleivinę. Kol vyksta gydymas ir kol užgyja burna jį baigus, visiškai negalima valgyti karšto, šalto, aštraus maisto, vartoti alkoholio, rūkyti – visa tai labai dirgina pažeistą burnos gleivinę, sustiprina jos uždegimą, apsunkina gijimą. Burna sugyja po 2-3 savaičių baigus radioterapiją. Jei laikomasi visų rekomendacijų, burnos gleivinė gyja lengviau ir greičiau.
Kai burna tampa labai jautri ir net skausminga, pacientai patys ima vengti valgyti, kramtyti maistą. Tačiau nevalgyti negalima: kad spindulinio gydymo metu pažeista gleivinė sugytų, sugrįžtų jėgos, organizmui būtina gauti pakankamai visų reikalingų medžiagų, t. y. būtina visavertė mityba. Kol burna pažeista, reikia stengtis valgyti minkštą, skystą, kaloringą maistą. Tai gali būti įvairių kruopų skysčiau nei visada išvirtos košės, sumalta, pertrinta virta mėsa, įvairios sriubos, vaikiškas maistas, grietinė ir pan. Būtina vartoti pakankamai skysčių: pieno, šiltos arbatos, skiestų sulčių ir kt. Pacientą gali konsultuoti gydytojas dietologas ir rekomenduoti tinkamą mitybą. Jei vis dėlto burna taps labai jautri ir skausminga, gydytojas radioterapeutas paskirs tirpalą su nuskausminamaisiais preparatais jai skalauti.
Dauguma pacientų kuriam laikui praranda skonio pojūtį arba jiems atrodo, kad skirtingo maisto skonis vienodas. Sutrinkus skonio jutimui, maistas turi būti atsargiai gardinamas druska ar prieskoniais. Skonio jutimas vėl sugrįžta praėjus keliems mėnesiams baigus radioterapiją.
Kartais radioterapijos metu pradeda džiūti, sausėti burna, nes susilpnėja seilių liaukų veikla. Tai po gydymo praeina per kelis mėnesius, bet gali užtrukti ilgiau, retais atvejais likti visam laikui. Jei burna džiūsta, rekomenduojama gerti daugiau skysčių, naktį prie lovos po ranka turėti puodelį vandens ar ko kito, kad galima būtų drėkinti burną, kai prireiks. Kvėpuoti reikėtų tik per nosį, taip burna džiūsta mažiau. Nuolatinis kramtymas skatina seilių gamybą, todėl rekomenduojama nuolat kramtyti kramtomąją gumą. Žmonės, kurie jaučia sausumą burnoje, turi valyti dantis po kiekvieno valgio, kaip minėta, minkštu šepetėliu ir be dantų pastos.
Jau kalbėta, kad, taikant išorinę radioterapiją, spindulių pluoštas sklinda iš spindulių šaltinio, esančio švitinimo aparato galvutėje, tam tikru atstumu nutolusioje nuo švitinamos srities kūno paviršiaus. Vadinasi, prieš pasiekdami naviką burnoje, spinduliai kerta veido odą, poodį ir kitus audinius, juos apšvitindami. Oda, veikiama jonizuojančiosios spinduliuotės, nuo antros-trečios gydymo savaitės gali pradėti rausti, sausėti, pleiskanoti. Didėjant spindulių dozei, oda parausta dar labiau, gali šlapiuoti. Pastebėta, kad šviesiaplaukiams, šviesios strazdanotos odos pacientams spindulinės odos reakcijos išsivysto anksčiau ir būna stipresnės negu tamsiaplaukiams, juodbruviams.
Kad oda į spindulius reaguotų švelniau, nuo pirmos spindulinio gydymo dienos reikia vengti dirginti švitinamos srities odą: nesikaitinti saulėje, nedėti karštų ar šaltų kompresų ant veido ar neprausti jo karštu ar šaltu vandeniu, netepti losjonais, kvepalais, neklijuoti pleistro, netrinti rankšluosčiu, nekasyti, neįdrėksti ar kaip kitaip nepažeisti. Vyrai spindulinės terapijos metu neturėtų skusti barzdos, nebent tik skutimosi mašinėle. Geriausia, jei vyras augino barzdą, ją prieš pradedant radioterapiją nuskusti. Švitinamų laukų vietoje barzdos plaukai nuslenka, bet, po radioterapijos praėjus 1-2 mėnesiams, atauga.
Dėl spindulinio gydymo atsiradus odos pakitimų, pacientas neturi nepasitaręs su gydytoju tepti odos kremais ar tepalais, nes jie gali sukelti alergines odos reakcijas ir taip pasunkinti padėtį. Geriausia dėl odos problemų pasikalbėti su gydančiu radioterapeutu, kuris paskirs tinkamą tepalą ir išrašys receptą.
Taikant burnos vėžio radioterapiją, galvos plaukai nenuslenka. Nuslinkti jie gali nebent tik toje ribotoje vietoje, kuri pakliūva į švitinimo lauką.
Bendras organizmo nuovargis, silpnumas yra gana dažnas šalutinis radioterapijos poveikis, bet jis šiuo atveju nebūna labai ryškus. Gydymo metu reikia rasti laiko poilsiui.
Pykinimas pasitaiko retai, bet jei jis vargina, gydytojas radioterapeutas paskiria nuo jo vaistų ir išrašo receptą.
Visi minėti šalutiniai poveikiai gali būti ganėtinai varginantys, keliantys nusiminimą. Bet reikia žinoti, kad jie yra laikini ir palaipsniui pranyksta baigus gydymą.
Brachiterapija
Tai toks spindulinio gydymo metodas, kai jonizuojančiosios spinduliuotės šaltinis priartinamas prie naviko labai arti: priglaudžiamas ar įstumiamas į jį, todėl suplanuota spindulių dozė koncentruojasi navike, o aplink esantys audiniai apšvitinami minimaliai. Brachiterapija kaip savarankiškas metodas gali būti skiriama nedideliems burnos navikams gydyti, tačiau kai navikai išplitę labiau ir reikia apšvitinti didesnę burnos audinių apimtį bei artimuosius limfmazgius, ji derinama su išoriniu spinduliniu gydymu. Šiais atvejais dažniausiai gydymas pradedamas nuo išorinės radioterapijos ir iki reikiamos dozės apšvitinami visi numatyti audiniai. Po to atliekama naviko brachiterapija ir taip pasiekiama reikiama navikui sunaikinti spindulių dozė.
Brachiterapija gali būti derinama ir su operaciniu burnos navikų gydymu. Ji taikoma, jei, atlikus operaciją, lieka abejonė, jog naviko nepasisekė pašalinti radikaliai ir yra rizika, kad liga gali pasikartoti.
Anksčiau brachiterapijos technika vargindavo pacientą: radioaktyvūs šaltiniai į naviką burnoje būdavo įstumiami rankiniu būdu, pacientas turėdavo ramiai gulėti atskiroje palatoje vienas kelias valandas ar net dienas, medicinos personalas jį lankydavo tik esant būtinam reikalui. Dabar, naudojant modernią šiuolaikišką brachiterapijos aparatūrą, brachiterapijos atlikimo technika supaprastėjo, švitinimo seansai tapo trumpi, nevarginantys paciento. Nedidelis jonizuojančiosios spinduliuotės šaltinis (adatos storumo, 0,5 cm ilgio) automatiniu būdu plonu plastikiniu vamzdeliu nukeliauja iš aparato konteinerio į burnos naviką ir jį apšvitina. Švitinimo metu šaltinis keičia savo padėtį taip, kad navikas būtų apšvitintas iš visų pusių tolygiai. Medicinos fizikai iš anksto apskaičiuoja švitinimo trukmę, šaltinio padėtis, spindulių dozes. Brachiterapijos aparatas visa tai vykdo automatiškai. Seanso metu pacientas guli švitinimo patalpoje vienas, gydytojas jį stebi vaizdo ekrane. Seansas trunka kelias ar keliolika minučių. Visa planuota spindulių dozė pasiekiama per 4-5-6 brachiterapijos seansus.
Šalutinis brachiterapijos poveikis panašus į šorinės radioterapijos poveikį.
Chemoterapija
Chemoterapija – piktybinių navikų gydymas priešnavikiniais vaistais. Chemoterapija paprastai netaikoma kaip savarankiškas burnos vėžio gydymo metodas. Ji skiriama kombinuoto burnos piktybinių navikų gydymo metu kaip vienas šio gydymo komponentų esant vėlyvų stadijų (III ar IV) vėžiui ar ligai progresuojant. Priešvėžiniai vaistai veikia ne tik paties pirminio burnos naviko ląsteles, bet ir jo metastazes limfmazgiuose ar kituose organuose. Atliekama monochemoterapija, kai gydoma vienu priešvėžiniu vaistu, ir polichemoterapija, kai derinami keli preparatai. Chemoterapijos preparatų ir gydymo kursų schemą sudaro ir paskiria gydytojas onkologas chemoterapeutas. Gali būti paskirti 4-6 gydymo kursai su 2-3 savaičių pertraukomis tarp jų. Dažniausiai chemopreparatai suleidžiami ar sulašinami į veną. Chemoterapija gali būti taikoma ambulatoriškai dienos stacionare, kai sulašinus vaistus pacientas eina į namus. Tačiau kartais reikia kelias dienas pagulėti į ligoninėje, kad pacientas nuolat būtų stebimas gydytojų.
Šalutiniai efektai
Vaistai turi didesnį ar mažesnį šalutinį poveikį. Gydytojas įspėja, kokių problemų pacientas gali tikėtis gydymo metu.
Kai vaistai veikia piktybines naviko ląsteles, jie laikinai sumažina ir normalių kraujo ląstelių kiekį kraujyje. Tuomet greičiau nuvargstama bei galima lengviau pasigauti infekciją. Gydymo metu paciento kraujas nuolat tikrinamas ir, jei reikia, perpilamas donoro kraujas ar paskiriami antibiotikai kovai su infekcija.
Nuo chemopreparatų nukenčia burnos gleivinė. Jau po pirmo chemoterapijos kurso gali išsivystyti burnos gleivinės uždegimas – stomatitas. Gleivinė parausta, tampa jautri, joje gali atsirasti smulkių opelių. Šie reiškiniai po gydymo kurso praeina, gleivinė atsigauna per 1- 2 savaites. Anksčiau aprašyta burnos priežiūra, paciento mityba esant pažeistai gleivinei tinka ir chemoterapijos atveju.
Chemoterapijos metu gali varginti pykinimas ir vėmimas. Padeda medikamentai nuo pykinimo – juos skiria ir išrašo gydytojas.
Deja, plaukų slinkimas ar nuplikimas yra dar vienas gana dažnas šalutinis poveikis tos chemoterapijos, kuri skiriama burnos piktybiniams navikams gydyti. Žmonės, kuriems nuslenka plaukai, paprastai dėvi peruką, skarelę, skrybėlę ar kitokį galvos apdangalą. Kur galima įsigyti peruką, pataria gydytojas ar slaugytoja.
Šalutiniai reiškiniai išnyksta, kai gydymas baigiamas, plaukai taip pat atauga, kartais neįtikėtinai greitai.
Skirtingi chemopreparatai sukelia ne visada vienodus šalutinius reiškinius. Pacientui verta pasiteirauti gydytojo, kokie šalutiniai poveikiai galimi jo atveju.
Chemoterapija skirtingai paveikia skirtingus žmones. Kai kurie įstengia gyventi tokiu pat tempu kaip ir anksčiau, bet nemažai pacientų pajunta, jog greičiau pavargsta, turi viską daryti ramiau ir lėčiau. Taigi pacientas turėtų gyventi pagal tai, kaip jaučiasi, ir nekelti sau per didelių reikalavimų.
Stebėsena
Kai gydymas visiškai užbaigiamas, skiriamos reguliarios kontrolinės apžiūros, siekiant įvertinti gydymo rezultatus bei stebėti, ar liga neatsinaujina. Pacientus tikrina ir stebi jų šeimos gydytojas. Kai reikia, pacientas pasiunčiamas konsultuoti specialistui onkologui. Iš pradžių kontroliniai apsilankymai pas gydytoją bus dažnesni, vėliau retės: pirmaisiais metais po gydymo kas 1-3 mėnesius, antraisiais kas 2-4, trečiaisiais, ketvirtaisiais ir penktaisiais kas 4-6, po penkerių metų kas 6-12 mėnesių.
Sveikatos patikrinimo metu gydytojas būtinai apžiūrės burną, atliks kaklo apčiuopą, norėdamas įsitikinti, ar nepadidėję limfmazgiai, paskirs bendrą kraujo tyrimą. Kartkartėmis bus atliekamas veido kaulų, krūtinės ląstos rentgeninis tyrimas, kaklo, kepenų, inkstų ultragarsinis tyrimas (echoskopija).
Jei pacientas tarp apsilankymų pas gydytoją pajunta, pastebi kokių nors simptomų, kurių anksčiau nebuvo, turi nieko nelaukdamas atvykti pas gydytoją, kuris įvertins padėtį ir spręs, ką daryti toliau.
Klinikiniai tyrimai
Nuolat ieškoma naujų burnos vėžio gydymo būdų klinikinių tyrimų keliu. Jei parengtiniai ikiklinikiniai tyrimai rodo, kad naujas gydymo būdas (sakysim, naujas vaistas) gali būti efektyvesnis negu standartinis, toliau atliekami tyrimai naujam gydymui palyginti su esamu. Tai vadinama kontroliniu klinikiniu tyrimu ir tai yra vienintelis būdas moksliškai išbandyti naują gydymą. Kad naujas ir senas gydymo metodai būtų palyginti tiksliau, tai, kuriuo metodu bus gydomas pacientas, lemia atsitiktinė atranka, atliekama kompiuterio, bet ne pacientą gydančio gydytojo. Įrodyta, jog jei gydymą parinks gydytojas ar pats pacientas, tai bus daroma nesąmoninga įtaka tyrimo rezultatams. Atsitiktinės atrankos kontroliniuose klinikiniuose tyrimuose pusė pacientų gaus geriausią standartinį gydymą, kita pusė – naują gydymą, kuris gali pasirodyti esąs geresnis arba ne už standartinį. Gydymas laikomas efektyvesniu, jei efektyviau veikia prieš naviką, o jei abiejų metodų poveikis vienodas, tai pranašesnis tas, kuris sukelia mažiau šalutinių efektų.
Prieš įtraukdamas pacientą į klinikinį tyrimą gydytojas turi turėti jo sutikimą. Pacientas apsisprendžia jam paaiškinus, kas tiriama, kodėl atliekamas tyrimas ir kodėl jis pakviestas jame dalyvauti. Net ir sutikęs dalyvauti tyrime, pacientas visada gali atšaukti savo sprendimą bet kuriuo metu, jei jo nuomonė pasikeitė. Nusprendęs nedalyvauti tyrime ar atšaukęs savo sprendimą, jis gaus geriausią standartinį gydymą. Jei pacientas pasirinko dalyvauti tyrime ir jei pakliuvo į pacientų grupę, gaunančią gydymą naujuoju vaistu, jam paaiškinama, kad naujasis vaistas yra rūpestingai ištirtas parengtiniuose tyrimuose prieš galutinai ištiriant jį kontroliniuose klinikiniuose tyrimuose. Galbūt pasirodys, kad klinikinis tyrimas leido pacientui gauti gydymą, kuris efektyvesnis už įprastinį. Dalyvaujantys klinikiniuose tyrimuose pacientai padeda žengti į priekį medicinos mokslui, tai gali pagerinti kitų pacientų gydymo galimybes ateityje.
Radioterapija
Radioterapijos (spindulinio gydymo) metu vėžys tam tikromis dozėmis veikiamas jonizuojančiaisiais spinduliais. Šie spinduliai naikina vėžines ląsteles. Radioterapija populiariai tarp pacientų vadinama švitinimu.
Radioterapija atliekama onkologinės įstaigos radioterapijos skyriuje stacionaro ar ambulatorinėmis sąlygomis. Ją skiria, planuoja ir pacientą gydo gydytojas onkologas radioterapeutas.
Burnos navikų radioterapija gali būti išorinė, kai jonizuojančiųjų spindulių pluoštas sklinda iš švitinimo aparato galvutės, nutolusios nuo švitinamos kūno srities paviršiaus tam tikru atstumu (75 cm, 1 m ir kitokiu). Šiuo metodu gali būti apšvitintos didelės audinių apimtys.
Kitas radioterapijos metodas, kuriuo gydomi burnos navikai – brachiterapija. Tai toks metodas, kai jonizuojančiosios spinduliuotės šaltinis priartinamas prie naviko labai arti: priglaudžiamas ar įstumiamas į jį. Šiuo metodu lokaliai apšvitinamas tik navikas.
Prieš pradedant burnos navikų radioterapiją, dantų gydytojas turi apžiūrėti, ar sveiki paciento dantys, nesveikus išgydyti, nepagydomus pašalinti: radioterapija sėkmingesnė ir šalutiniai jos poveikiai mažesni, kai dantys sveiki. Burnos navikų švitinimo metu traukti dantų nerekomenduojama, nes tuomet blogai gyja žaizdos.
Išorinė radioterapija
Dažniausiai tai penkias savaitės dienas kasdien atliekami švitinimo seansai. Šeštadienį ir sekmadienį poilsis. Gydymo trukmė priklauso nuo to, ar konkrečiu atveju išorinė radioterapija bus savarankiškas gydymo metodas, ar bus derinama su brachiterapija ar operaciniu gydymu; ar ji skiriama prieš operaciją, ar po jos. Įtakos turi paciento amžius, bendra sveikatos būklė ir pan. Visas išorinės radioterapijos kursas dažniausiai trunka nuo keturių iki šešių savaičių. Gydytojas, prieš pradėdamas radioterapiją, informuoja pacientą apie jos numatomą trukmę.
Radioterapijos planavimas
Siekiant maksimalios gydymo sėkmės, parengiamas spindulinio gydymo planas. Gydytojas onkologas radioterapeutas, apžiūrėjęs pacientą, susipažinęs su jo ligos istorija, objektyvių tyrimų rezultatais, įvertinęs naviko dydį, ligos išplitimą (stadiją), numato spindulinio gydymo apimtį: ar bus švitinamas tik burnos navikas ir arti jo esantys audiniai, ar ir pažandžių bei kaklo limfmazgiai. Spindulinis gydymas planuojamas taip, kad navikas būtų apšvitintas pakankama jį sunaikinti spindulių doze ir iš visų pusių tolygiai, o sveikieji gretimi audiniai ir organai gautų kuo mažesnes dozes ir išliktų nepažeisti. Sudarant spindulinio gydymo planą dalyvauja ne tik gydytojas radioterapeutas, bet ir gydytojai radiologai, medicinos fizikai, klinikiniai radiobiologai, t. y. visa spindulinio gydymo planavimo grupė.
Pirmiausia atliekamos planuojamos apšvitinti galvos srities kompiuterinės tomogramos, t. y. skersiniai galvos rentgeniniai vaizdai, kuriuose radioterapeutas pažymi norimą apšvitinti audinių apimtį: naviką, artimiausius audinius, limfmazgius. Medicinos fizikai parenka atitinkamą švitinimo laukų skaičių (jų gali būti 2, 3, 4 ir daugiau), jų dydį, apskaičiuoja kiekvieno lauko spindulių pluošto kritimo kampą į naviką, spindulių dozę, švitinimo laiką taip, kad visas navikas būtų apšvitintas reikiama spindulių doze ir tolygiai iš visų pusių, o sveiki šalia esantys organai nenukentėtų ar nukentėtų minimaliai. Spindulinio gydymo planas su visais jo parametrais išspausdinamas popieriuje, juo kaskart, atlikdami švitinimo seansą, vadovaujasi radioterapeutas ir jam talkininkaujanti radiologijos laborantė. Dažniausiai vienos dienos spindulių dozė į švitinamą vietą yra 1,8-2 Gy (Grėjai), viso kurso – apie 70 Gy.
Labai svarbu, kad švitinant kiekvieną kartą spindulių pluoštas kristų vis į tą pačią naviko vietą, “nepraeitų pro šalį”. Tam reikia, kad pacientas seanso metu gulėtų ramiai (išorinė radioterapija taikoma pacientui gulint), kad kiekvieną kartą jo galva būtų tokioje pačioje padėtyje kaip anksčiau. Todėl, taikant burnos navikų radioterapiją, po galva padedamas specialus galvos laikiklis, turintis daugiau ar mažiau gilią, atitinkančią paciento galvos apimtį, įdubą. Kad pacientas visai negalėtų pakeisti galvos padėties, gaminamos specialios individualios kaukės, kurios kiekvieną kartą prieš seansą uždedamos ant paciento veido ir prisegamos prie galvos laikiklio. Šitaip pasiekiama stabili ir visuomet vienoda galvos padėtis. Kaukei parengti naudojamas specialios sintetinės medžiagos tinklelis, kuris šiltame vandenyje tampa visiškai minkštas ir lankstus kaip šiltas vaškas. Toks šilto vandens suminkštintas tinklelis užskleidžiamas ant paciento veido, glaudžiai prispaudžiamas prie jo ir prisegamas prie galvos laikiklio. Po kelių minučių atvėsęs tinklelis sustingsta, jo forma atkartoja paciento veido ir galvos formą. Naudojant tokią kaukę, visi reikalingi žymėjimai atliekami ne ant odos, o ant kaukės. Ši kaukė po švitinimo seanso nuimama, kitą dieną vėl uždedama.
Pasirengimas švitinimui gali užtrukti keletą dienų. Viską parengus, galima pradėti radioterapiją. Radioterapeutas kartu su laborante pagelbsti pacientui patogiai atsigulti ant švitinimo stalo, po galva padeda galvos laikiklį ir uždeda individualią paciento kaukę. Seanso metu pacientas švitinimo kambaryje paliekamas vienas. Jonizuojančiajai spinduliuotei veikiant žmogaus kūną, nieko nejaučiama. Paprasčiausiai reikia tik kelias minutes ramiai pagulėti. Kaip minėta, navikas turi būti apšvitinamas iš visų pusių tolygiai. Todėl aparato galvutė kartkartėmis, priklausomai nuo to, kiek švitinimo laukų suplanuota, keis savo padėtį ir judės aplink paciento galvą. Apie tai gydytojas būtinai perspėja iš anksto, kad pacientas be reikalo neišsigąstų. Visa, kas vyksta švitinimo patalpoje, gydytojas mato iš gretimo kambario televizoriaus ekrane ir net gali pasikalbėti su pacientu.
Šalutinis poveikis
Kaip minėta, burnos navikų spindulinis gydymas trunka 4-7 savaites. Kad ir kaip kruopščiai būtų sudarytas švitinimo planas, vis dėlto šalutiniai radioterapijos poveikiai neišvengiami: burnos gleivinė labai jautri jonizuojančiosios spinduliuotės poveikiui. Praėjus savaitei ar pusantros nuo radioterapijos pradžios burnos gleivinėje atsiranda pirmieji spindulinio uždegimo požymiai: burna parausta, kaista, peršti, tampa jautri karštam, šaltam, aštriam, sūriam, rūgščiam maistui. Kuo daugiau švitinimo seansų, to burna tampa jautresnė, neretai atsiranda opelių, ima luptis paviršiniai gleivinės sluoksniai, dėl to sunku kramtyti kietą maistą. Kad šie šalutiniai poveikiai būtų kuo mažiau intensyvūs, nuo pirmos spindulinio gydymo dienos pacientas turi rūpintis savo burnos švara: po kiekvieno valgio burną reikia išskalauti virintu atvėsintu vandeniu, švelnia ramunėlių arbata, švelniu geriamosios sodos skiediniu ar kita švelnia skalavimo priemone, kurią rekomenduoja radioterapeutas. Dar geriau, jei skalaujama ir dažniau. Dantims valyti reikia naudoti dantų šepetėlį su minkštais šereliais, kad nebūtų traumuojama dantenų gleivinė. Patariama kuo mažiau, tik valgant, naudotis dantų protezais. Dantų pastų vartoti neverta, jos dirgina ir džiovina burnos gleivinę. Kol vyksta gydymas ir kol užgyja burna jį baigus, visiškai negalima valgyti karšto, šalto, aštraus maisto, vartoti alkoholio, rūkyti – visa tai labai dirgina pažeistą burnos gleivinę, sustiprina jos uždegimą, apsunkina gijimą. Burna sugyja po 2-3 savaičių baigus radioterapiją. Jei laikomasi visų rekomendacijų, burnos gleivinė gyja lengviau ir greičiau.
Kai burna tampa labai jautri ir net skausminga, pacientai patys ima vengti valgyti, kramtyti maistą. Tačiau nevalgyti negalima: kad spindulinio gydymo metu pažeista gleivinė sugytų, sugrįžtų jėgos, organizmui būtina gauti pakankamai visų reikalingų medžiagų, t. y. būtina visavertė mityba. Kol burna pažeista, reikia stengtis valgyti minkštą, skystą, kaloringą maistą. Tai gali būti įvairių kruopų skysčiau nei visada išvirtos košės, sumalta, pertrinta virta mėsa, įvairios sriubos, vaikiškas maistas, grietinė ir pan. Būtina vartoti pakankamai skysčių: pieno, šiltos arbatos, skiestų sulčių ir kt. Pacientą gali konsultuoti gydytojas dietologas ir rekomenduoti tinkamą mitybą. Jei vis dėlto burna taps labai jautri ir skausminga, gydytojas radioterapeutas paskirs tirpalą su nuskausminamaisiais preparatais jai skalauti.
Dauguma pacientų kuriam laikui praranda skonio pojūtį arba jiems atrodo, kad skirtingo maisto skonis vienodas. Sutrinkus skonio jutimui, maistas turi būti atsargiai gardinamas druska ar prieskoniais. Skonio jutimas vėl sugrįžta praėjus keliems mėnesiams baigus radioterapiją.
Kartais radioterapijos metu pradeda džiūti, sausėti burna, nes susilpnėja seilių liaukų veikla. Tai po gydymo praeina per kelis mėnesius, bet gali užtrukti ilgiau, retais atvejais likti visam laikui. Jei burna džiūsta, rekomenduojama gerti daugiau skysčių, naktį prie lovos po ranka turėti puodelį vandens ar ko kito, kad galima būtų drėkinti burną, kai prireiks. Kvėpuoti reikėtų tik per nosį, taip burna džiūsta mažiau. Nuolatinis kramtymas skatina seilių gamybą, todėl rekomenduojama nuolat kramtyti kramtomąją gumą. Žmonės, kurie jaučia sausumą burnoje, turi valyti dantis po kiekvieno valgio, kaip minėta, minkštu šepetėliu ir be dantų pastos.
Jau kalbėta, kad, taikant išorinę radioterapiją, spindulių pluoštas sklinda iš spindulių šaltinio, esančio švitinimo aparato galvutėje, tam tikru atstumu nutolusioje nuo švitinamos srities kūno paviršiaus. Vadinasi, prieš pasiekdami naviką burnoje, spinduliai kerta veido odą, poodį ir kitus audinius, juos apšvitindami. Oda, veikiama jonizuojančiosios spinduliuotės, nuo antros-trečios gydymo savaitės gali pradėti rausti, sausėti, pleiskanoti. Didėjant spindulių dozei, oda parausta dar labiau, gali šlapiuoti. Pastebėta, kad šviesiaplaukiams, šviesios strazdanotos odos pacientams spindulinės odos reakcijos išsivysto anksčiau ir būna stipresnės negu tamsiaplaukiams, juodbruviams.
Kad oda į spindulius reaguotų švelniau, nuo pirmos spindulinio gydymo dienos reikia vengti dirginti švitinamos srities odą: nesikaitinti saulėje, nedėti karštų ar šaltų kompresų ant veido ar neprausti jo karštu ar šaltu vandeniu, netepti losjonais, kvepalais, neklijuoti pleistro, netrinti rankšluosčiu, nekasyti, neįdrėksti ar kaip kitaip nepažeisti. Vyrai spindulinės terapijos metu neturėtų skusti barzdos, nebent tik skutimosi mašinėle. Geriausia, jei vyras augino barzdą, ją prieš pradedant radioterapiją nuskusti. Švitinamų laukų vietoje barzdos plaukai nuslenka, bet, po radioterapijos praėjus 1-2 mėnesiams, atauga.
Dėl spindulinio gydymo atsiradus odos pakitimų, pacientas neturi nepasitaręs su gydytoju tepti odos kremais ar tepalais, nes jie gali sukelti alergines odos reakcijas ir taip pasunkinti padėtį. Geriausia dėl odos problemų pasikalbėti su gydančiu radioterapeutu, kuris paskirs tinkamą tepalą ir išrašys receptą.
Taikant burnos vėžio radioterapiją, galvos plaukai nenuslenka. Nuslinkti jie gali nebent tik toje ribotoje vietoje, kuri pakliūva į švitinimo lauką.
Bendras organizmo nuovargis, silpnumas yra gana dažnas šalutinis radioterapijos poveikis, bet jis šiuo atveju nebūna labai ryškus. Gydymo metu reikia rasti laiko poilsiui.
Pykinimas pasitaiko retai, bet jei jis vargina, gydytojas radioterapeutas paskiria nuo jo vaistų ir išrašo receptą.
Visi minėti šalutiniai poveikiai gali būti ganėtinai varginantys, keliantys nusiminimą. Bet reikia žinoti, kad jie yra laikini ir palaipsniui pranyksta baigus gydymą.
Brachiterapija
Tai toks spindulinio gydymo metodas, kai jonizuojančiosios spinduliuotės šaltinis priartinamas prie naviko labai arti: priglaudžiamas ar įstumiamas į jį, todėl suplanuota spindulių dozė koncentruojasi navike, o aplink esantys audiniai apšvitinami minimaliai. Brachiterapija kaip savarankiškas metodas gali būti skiriama nedideliems burnos navikams gydyti, tačiau kai navikai išplitę labiau ir reikia apšvitinti didesnę burnos audinių apimtį bei artimuosius limfmazgius, ji derinama su išoriniu spinduliniu gydymu. Šiais atvejais dažniausiai gydymas pradedamas nuo išorinės radioterapijos ir iki reikiamos dozės apšvitinami visi numatyti audiniai. Po to atliekama naviko brachiterapija ir taip pasiekiama reikiama navikui sunaikinti spindulių dozė.
Brachiterapija gali būti derinama ir su operaciniu burnos navikų gydymu. Ji taikoma, jei, atlikus operaciją, lieka abejonė, jog naviko nepasisekė pašalinti radikaliai ir yra rizika, kad liga gali pasikartoti.
Anksčiau brachiterapijos technika vargindavo pacientą: radioaktyvūs šaltiniai į naviką burnoje būdavo įstumiami rankiniu būdu, pacientas turėdavo ramiai gulėti atskiroje palatoje vienas kelias valandas ar net dienas, medicinos personalas jį lankydavo tik esant būtinam reikalui. Dabar, naudojant modernią šiuolaikišką brachiterapijos aparatūrą, brachiterapijos atlikimo technika supaprastėjo, švitinimo seansai tapo trumpi, nevarginantys paciento. Nedidelis jonizuojančiosios spinduliuotės šaltinis (adatos storumo, 0,5 cm ilgio) automatiniu būdu plonu plastikiniu vamzdeliu nukeliauja iš aparato konteinerio į burnos naviką ir jį apšvitina. Švitinimo metu šaltinis keičia savo padėtį taip, kad navikas būtų apšvitintas iš visų pusių tolygiai. Medicinos fizikai iš anksto apskaičiuoja švitinimo trukmę, šaltinio padėtis, spindulių dozes. Brachiterapijos aparatas visa tai vykdo automatiškai. Seanso metu pacientas guli švitinimo patalpoje vienas, gydytojas jį stebi vaizdo ekrane. Seansas trunka kelias ar keliolika minučių. Visa planuota spindulių dozė pasiekiama per 4-5-6 brachiterapijos seansus.
Šalutinis brachiterapijos poveikis panašus į šorinės radioterapijos poveikį.
Chemoterapija
Chemoterapija – piktybinių navikų gydymas priešnavikiniais vaistais. Chemoterapija paprastai netaikoma kaip savarankiškas burnos vėžio gydymo metodas. Ji skiriama kombinuoto burnos piktybinių navikų gydymo metu kaip vienas šio gydymo komponentų esant vėlyvų stadijų (III ar IV) vėžiui ar ligai progresuojant. Priešvėžiniai vaistai veikia ne tik paties pirminio burnos naviko ląsteles, bet ir jo metastazes limfmazgiuose ar kituose organuose. Atliekama monochemoterapija, kai gydoma vienu priešvėžiniu vaistu, ir polichemoterapija, kai derinami keli preparatai. Chemoterapijos preparatų ir gydymo kursų schemą sudaro ir paskiria gydytojas onkologas chemoterapeutas. Gali būti paskirti 4-6 gydymo kursai su 2-3 savaičių pertraukomis tarp jų. Dažniausiai chemopreparatai suleidžiami ar sulašinami į veną. Chemoterapija gali būti taikoma ambulatoriškai dienos stacionare, kai sulašinus vaistus pacientas eina į namus. Tačiau kartais reikia kelias dienas pagulėti į ligoninėje, kad pacientas nuolat būtų stebimas gydytojų.
Šalutiniai efektai
Vaistai turi didesnį ar mažesnį šalutinį poveikį. Gydytojas įspėja, kokių problemų pacientas gali tikėtis gydymo metu.
Kai vaistai veikia piktybines naviko ląsteles, jie laikinai sumažina ir normalių kraujo ląstelių kiekį kraujyje. Tuomet greičiau nuvargstama bei galima lengviau pasigauti infekciją. Gydymo metu paciento kraujas nuolat tikrinamas ir, jei reikia, perpilamas donoro kraujas ar paskiriami antibiotikai kovai su infekcija.
Nuo chemopreparatų nukenčia burnos gleivinė. Jau po pirmo chemoterapijos kurso gali išsivystyti burnos gleivinės uždegimas – stomatitas. Gleivinė parausta, tampa jautri, joje gali atsirasti smulkių opelių. Šie reiškiniai po gydymo kurso praeina, gleivinė atsigauna per 1- 2 savaites. Anksčiau aprašyta burnos priežiūra, paciento mityba esant pažeistai gleivinei tinka ir chemoterapijos atveju.
Chemoterapijos metu gali varginti pykinimas ir vėmimas. Padeda medikamentai nuo pykinimo – juos skiria ir išrašo gydytojas.
Deja, plaukų slinkimas ar nuplikimas yra dar vienas gana dažnas šalutinis poveikis tos chemoterapijos, kuri skiriama burnos piktybiniams navikams gydyti. Žmonės, kuriems nuslenka plaukai, paprastai dėvi peruką, skarelę, skrybėlę ar kitokį galvos apdangalą. Kur galima įsigyti peruką, pataria gydytojas ar slaugytoja.
Šalutiniai reiškiniai išnyksta, kai gydymas baigiamas, plaukai taip pat atauga, kartais neįtikėtinai greitai.
Skirtingi chemopreparatai sukelia ne visada vienodus šalutinius reiškinius. Pacientui verta pasiteirauti gydytojo, kokie šalutiniai poveikiai galimi jo atveju.
Chemoterapija skirtingai paveikia skirtingus žmones. Kai kurie įstengia gyventi tokiu pat tempu kaip ir anksčiau, bet nemažai pacientų pajunta, jog greičiau pavargsta, turi viską daryti ramiau ir lėčiau. Taigi pacientas turėtų gyventi pagal tai, kaip jaučiasi, ir nekelti sau per didelių reikalavimų.
Stebėsena
Kai gydymas visiškai užbaigiamas, skiriamos reguliarios kontrolinės apžiūros, siekiant įvertinti gydymo rezultatus bei stebėti, ar liga neatsinaujina. Pacientus tikrina ir stebi jų šeimos gydytojas. Kai reikia, pacientas pasiunčiamas konsultuoti specialistui onkologui. Iš pradžių kontroliniai apsilankymai pas gydytoją bus dažnesni, vėliau retės: pirmaisiais metais po gydymo kas 1-3 mėnesius, antraisiais kas 2-4, trečiaisiais, ketvirtaisiais ir penktaisiais kas 4-6, po penkerių metų kas 6-12 mėnesių.
Sveikatos patikrinimo metu gydytojas būtinai apžiūrės burną, atliks kaklo apčiuopą, norėdamas įsitikinti, ar nepadidėję limfmazgiai, paskirs bendrą kraujo tyrimą. Kartkartėmis bus atliekamas veido kaulų, krūtinės ląstos rentgeninis tyrimas, kaklo, kepenų, inkstų ultragarsinis tyrimas (echoskopija).
Jei pacientas tarp apsilankymų pas gydytoją pajunta, pastebi kokių nors simptomų, kurių anksčiau nebuvo, turi nieko nelaukdamas atvykti pas gydytoją, kuris įvertins padėtį ir spręs, ką daryti toliau.
Klinikiniai tyrimai
Nuolat ieškoma naujų burnos vėžio gydymo būdų klinikinių tyrimų keliu. Jei parengtiniai ikiklinikiniai tyrimai rodo, kad naujas gydymo būdas (sakysim, naujas vaistas) gali būti efektyvesnis negu standartinis, toliau atliekami tyrimai naujam gydymui palyginti su esamu. Tai vadinama kontroliniu klinikiniu tyrimu ir tai yra vienintelis būdas moksliškai išbandyti naują gydymą. Kad naujas ir senas gydymo metodai būtų palyginti tiksliau, tai, kuriuo metodu bus gydomas pacientas, lemia atsitiktinė atranka, atliekama kompiuterio, bet ne pacientą gydančio gydytojo. Įrodyta, jog jei gydymą parinks gydytojas ar pats pacientas, tai bus daroma nesąmoninga įtaka tyrimo rezultatams. Atsitiktinės atrankos kontroliniuose klinikiniuose tyrimuose pusė pacientų gaus geriausią standartinį gydymą, kita pusė – naują gydymą, kuris gali pasirodyti esąs geresnis arba ne už standartinį. Gydymas laikomas efektyvesniu, jei efektyviau veikia prieš naviką, o jei abiejų metodų poveikis vienodas, tai pranašesnis tas, kuris sukelia mažiau šalutinių efektų.
Prieš įtraukdamas pacientą į klinikinį tyrimą gydytojas turi turėti jo sutikimą. Pacientas apsisprendžia jam paaiškinus, kas tiriama, kodėl atliekamas tyrimas ir kodėl jis pakviestas jame dalyvauti. Net ir sutikęs dalyvauti tyrime, pacientas visada gali atšaukti savo sprendimą bet kuriuo metu, jei jo nuomonė pasikeitė. Nusprendęs nedalyvauti tyrime ar atšaukęs savo sprendimą, jis gaus geriausią standartinį gydymą. Jei pacientas pasirinko dalyvauti tyrime ir jei pakliuvo į pacientų grupę, gaunančią gydymą naujuoju vaistu, jam paaiškinama, kad naujasis vaistas yra rūpestingai ištirtas parengtiniuose tyrimuose prieš galutinai ištiriant jį kontroliniuose klinikiniuose tyrimuose. Galbūt pasirodys, kad klinikinis tyrimas leido pacientui gauti gydymą, kuris efektyvesnis už įprastinį. Dalyvaujantys klinikiniuose tyrimuose pacientai padeda žengti į priekį medicinos mokslui, tai gali pagerinti kitų pacientų gydymo galimybes ateityje.
Informacija atnaujinta: 2026-04-15