Storosios žarnos vėžys
Kolorektalinis vėžys ar „storosios žarnos” vėžys yra viena iš 5 dažniausiai pasitaikančių vėžio lokalizacijų Lietuvoje. Lietuvoje kasmet užregistruojama apie 1400 naujų šios ligos atvejų, per metus nuo jos miršta daugiau, kaip 800 žmonių.
Dauguma žmonių mano, jog jų genetinis kodas lemia riziką susirgti kolorektaliniu vėžiu. Iš tiesų, jei kas nors tarp pirmos eilės giminaičių, pavyzdžiui, vienas iš tėvų sirgi kolorektaliniu vėžiu, rizika susirrgti išauga nuo 2 iki 6 procentų, o jei jie kolorektaliniu vėžiu sirgo budami iki 45 metų amžiaus, rizika padidėja 10 procentų. Jei šeimoje buvo 2 ar daugiau pirmos eilės giminaičių, susirgusių storosios žarnos vėžiu, rizika susirgti padidėja iki 17 procentų. Tačiau tik mažiau nei 10% visų vėžio atvejų gali būti paaiškinami genetiniais pakitimais.
Iš tiesų mokslininkai mano, kad daugiau įtakos vėžiui susiformuoti turi mūsų gyvenimo būdas. Tyrimais įrodyta, jog kolorektalinis vėžys, palyginti su kitų lokalizacijų piktybiniais navikais, yra labiausiai susijęs su dieta ir gyvenimo būdu. O tai reiškia, kad mes patys galime imtis priemonių sumažinti kolorektalinio vėžio atsiradimo riziką.
Kol kas tikslios kolorektalinio vėžio priežastys nėra žinomos, tačiau žinoma, kad didesnės rizikos grupėje yra šie žmonės
- vyresni nei 50 metų amžiaus
- tie, kurių šeiminėje anamnezėje yra daugybinė polipozė (kaistorosios žarnos gleivinėje randami gerybiniai navikai – polipai)
- ilgą laiką sergantys opiniu kolitu (yra žarnyno gleivinės pakitimai)
- vartojantys daug riebalų ir mėsos, o mažai daržovių ir ląstelienos
- rūkaliai
- tie, kurių šeimoje buvo diagnozuotas kolorektalinis vėžys (ypač, kai liga buvo nustatyta jaunesniems nei 45 metų amžiaus asmenims).
Tačiau vieno ar kelių minėtų požymių buvimas nereiškia, jog šis vėžys būtinai išsivystys. Tai tik reiškia, jog esate didesnės rizikos grupėje.
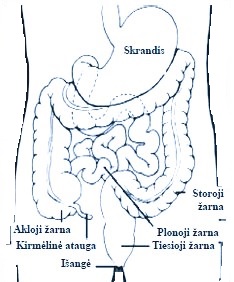
Dažniausi simptomai yra šie:
- kraujas išmatose (gali būti nuo šviesiai iki tamsiai raudonos spalvos)
- storosios žarnos veiklos pakitimai (viduriavimas ar viduriųužkietėjimas, ypač jei tuštinantis kraujuojama) be aiškios priežasties, trunkantys ilgiau nei 6 savaites
- pilvo skausmai
- anemija
- svorio netekimas dėl neaiškios priežasties
- pilnumo jausmas žarnyne po tuštinimosi
- nepaaiškinamas didelis nuovargis
Kartais storosios žarnos vėžys gali sukelti žarnų nepraeinamumą. Šiuo atveju atsiranda pykinimas ar vėmimas, vidurių užkietėjimas, dieglių pobūdžio skausmai, pilvo pūtimas.
Žarnyno vėžys dažniausiai pasireiškia vyresniems nei 50 metų asmenims. Jei minėti simptomai atsiranda jaunesniems žmonėms, tai jų priežastis gali būti ir kiti negalavimai. Pvz., tai gali būti dėl dirgliosios žarnos sindromo, Krono ligos ar hemorojaus. Tačiau labai svarbu, kad nepamirštumėte, jog šie simptomai gali būti ir susirgus vėžio liga. Atsargumo dėlei kuo greičiau pasikonsultuokite su šeimos gydytoju.
Šeimos gydytojas, pasikalbėjęs su Jumis apie pagrindinius nusiskundimus bei apžiūrėjęs, gali Jus pasiųsti atlikti tyrimus, kurie padeda diagnozuoti kolorektalinį vėžį.
Pirmiausia Jums bus atliktas digitalinis tyrimas per rectum. Tai reiškia, kad gydytojas, siekdamas apčiuopti galimus pakitimus žarnos gleivinėje, užsimaus pirštinę ir pirštu apčiupinės jūsų tiesiąją žarną. Šis tyrimas kiek nemalonus, bet neskausmingas.
Gydytojas gali paprašyti atnešti savo išmatų, kurios bus ištirtos ieškant, ar jose nėra kraujo. Tai vadinamasis Hemocult testas.
Tam, kad būtų patikrinta bendroji Jūsų sveikatos būklė, šeimos gydytojas gali paskirti atlikti kraujo tyrimą bei krūtinės ląstos rentgeninį tyrimą. Kai kurie sudėtingesni tyrimai atliekami stacionaro sąlygomis, todėl, siekiant diagnozuoti ligos priežastį, keletą dienų gali tekti pagulėti ligoninėje.
Rektoskopija/sigmoidoskopija – tai paprastas storosios žarnos apžiūrėjimas, naudojant rektoskopą, trumpą siaurą chirurginį instrumentą su šviesos šaltiniu. Apžiūros metu pacientas guli ant šono susirietęs. Specialistas apžiūri, ar nėra pakitimų apatinės storosios žarnos dalies vidinėje sienelėje. Rektoskopu galima apžiūrėti tik tiesiąją žarną. Sigmoidoskopas kiek ilgesnis ir juo įmanoma apžiūrėti ne tik tiesiąją, bet ir riestinę storosios žarnos dalį. Jei randama pakitimų žarnos gleivinėje, šiais instrumentais galima paimti audinio gabalėlį ištyrimui.
Procedūros gali sukelti šiokių tokių nepatogumų, tačiau jos neskausmingos, po jų pacientas tuoj pat gali išvykti namo.
Kolonoskopija – panaši kaip jau aukščiau minėtos procedūra, kuriai atlikti naudojamas ilgas instrumentas, leidžiantis apžiūrėti visą storąją žarną. Ši procedūra trunka apie vieną valandą ir dažniausiai atliekama pacientui gulint ligoninėje. Kolonoskopijos metu visas žarnynas turi būti visiškai tuščias. Tai reiškia, kad kelios dienos prieš procedūrą reikia laikytis tam tikros dietos (valgyti produktus, kurie greitai pasišalina iš žarnyno), prieš procedūrą rekomenduojama išvalyti žarnyną vartojant vidurius laisvinančius vaistus. Siekiant, kad procedūros metu jaustumėtės kuo geriau, tikslinga prieš jąišgerti raminamųjų vaistų.
Procedūra atliekama pacientui gulint ant šono. Kadangi kolonoskopas sudarytas iš elastingų skaidulų, gydytojas,suleisdamas šiek tiek oro į žarnos spindį, lengvai įstums jį į žarnyną pagal storosios žarnos linkius ir galės apžiūrėti visą storosios žarnos gleivinę. Ši procedūra yra kiek nemaloni, bet raminamieji padės Jums geriau atsipalaiduoti ir leisti gydytojui gerai apžiūrėti žarnos gleivinę. Jei procedūra atliekama ambulatoriškai, dauguma pacientų po jos gali grįžti namo.
Bendroji savijauta po rentgeninio tyrimo paprastai nepablogėja, tačiau pacientas jaučiasi tvirčiau, kai į tyrimą jį palydi draugas ar giminaitis.
Procedūra, kai per rektoskopą, sigmoidoskopą ar kolonoskopą paimamas ištirti žarnos sienelės gabaliukas, vadinama biopsija. Procedūra, kai atliekant sigmoidoskopiją ar kolonoskopiją pašalinami polipai, vadinama polipektomija.
Irigoskopija – tai storosios žarnos ištyrimas naudojant rentgeno spindulius bei kontrastinį bario skystį (bario skystis rentgeno nuotraukose matomas kaip balta kontrastinė masė). Vieną dieną prieš tyrimą būtina gerai išvalyti žarnyną (išgerti vidurius laisvinančių vaistų bei daug skysčių), tyrimo dieną negalima nieko valgyti ar gerti. Labai svarbu laikytis šių rekomendacijų tam, kad būtų gerai matomi visi pakitimai storosios žarnos sienelėje.
Siekiant įsitikinti, kad žarnynas tuščias, prieš pat procedūrą atliekamas klizmavimas. Klizmavimu vadinama procedūra, kai, pacientui gulint ant šono, į jo tiesiąją žarną įkišamas vamzdelis, per kurį supilamas tam tikras kiekis vandens. Vandenį reikia stengtis išlaikyti žarnyne kelias minutes, po to išsituštinti klozete.
Rentgeno kabinete tokiu pačiu būdu kaip ir vanduo, pacientui gulint, į žarnyną suleidžiama kontrastinio bario skysčio bei oro, kuriuos pacientas turi išlaikyti žarnyne tol, kol gydytojas radiologas su rentgeno spindulių pagalba apžiūrės bario skysčio slinkimą per visą žarnyną ir galės aptikti pakitusias žarnos gleivinės vietas. Kadangi irigoskopija – nepatogus ir varginantis tyrimas, dažniausiai jis atliekamas pacientui gulint ligoninėje.
Po tyrimo praėjus dienai ar kelioms, išmatų spalva tampa balta – nereikia išsigąsti, tai baris pasišalina su išmatomis iš organizmo. Po tyrimo galima normaliai valgyti ir gerti. Baris gali sukelti vidurių užkietėjimą, todėl kelias dienas po tyrimo kartais tenka pavartoti lengvus vidurius laisvinamuosius vaistus.
Kaip nustatomas kolorektalinio vėžio išplitimas?
Diagnozavus žarnyno vėžį dažniausiai atliekami papildomi tyrimai, kuriais siekiama nustatyti vėžio išplitimą. Šie tyrimai padeda gydytojams parinkti optimaliausią gydymo taktiką. Pagrindiniai tyrimai, leidžiantys nustatyti vėžio išplitimą, yra šie:
- Tyrimas ultragarsu. Šis tyrimas, kurį atliekant naudojama garsinio signalo vaizdinė informacija, padeda aptikti pakitimus pilvo ertmėje arba kepenyse. Tyrimo metu reikia atsigulti ant nugaros, pilvas patepamas specialiu geliu, gydytojas mažu davikliu (panašiu į mikrofoną), kuris skleidžia garsines bangas, vedžioja per visą pilvo sieną. Naudojamos ultragarso bangos atsimuša nuo įvairaus tankio audinių, garsas aidu konvertuojamas į vaizdinį signalą kompiuteryje, kurio ekrane atkuriamas organų, esančių pilvo ertmėje, vaizdas. Tyrimas visai neskausmingas ir trunka kelias minutes, jis naudojamas norint pažymėti naviko vietą, išmatuoti jo dydį, aptikti naviko metastazes kepenyse arba limfmazgiuose.
- Kompiuterinė tomografija (KT skenavimas). Tai vienas iš rentgeninio tyrimo metodų, kai atliekama daug krūtinės ląstos, pilvo ar kitos kūno srities nuotraukų. Nuotraukų vaizdai patenka į kompiuterį, kuris sukuria tikslų vidaus organų išsidėstymo vaizdą. Kelias valandas prieš tyrimą rekomenduojama negerti ir nevalgyti. Jei tyrimas atliekamas naudojant kontrastines medžiagas (specialų dažą), kelias valandas prieš tyrimą reikia išgerti specialaus skysčio, kuris užtikrina gaunamų rentgeninių vaizdų kokybę. Prieš pat tyrimą į tiesiąją žarną įkišamas vamzdelis, per kurį suleidžiama kontrastinės medžiagos. Tai nėra maloni procedūra, bet ji užtikrina rentgeninių vaizdų kokybę. Pacientui patogiai atsigulus ant kompiuterinio tomografo stalo pradedamas tyrimas. Skenavimo procedūra nėra skausminga, tačiau ramiai išgulėti reikia apie pusvalandį, kol tomografas atlieka reikiamą skaičių nuotraukų. Po tyrimo galima tuoj pat grįžti namo.
- Magnetinio rezonanso tomografija (MRT). Šis tyrimas panašus į kompiuterinės tomografijos tyrimą, tačiau skiriasi tuo, kad jį atliekant naudojami magnetiniai laukai. Atliekant tyrimą reikia ramiai gulėti ant tam tikro stalo, esančio metaliniame cilindre, kurio abu galai atviri. Tyrimas visiškai neskausmingas ir trunka apie valandą. Šis tyrimas gali būti nemalonus tiems, kas bijo uždarų erdvių. Tyrimas padeda nustatyti naviko išplitimą, tyrimo metu gauta informacija padeda gydytojams pasirinkti gydymo taktiką. Magnetinio rezonanso tomografe esantis magnetas galingas, todėl prieš procedūrą būtina nusiimti visus metalinius daiktus. Šio tyrimo negalima atlikti asmenims, turintiems širdies stimuliatorius arba bet kokio tipo metalines kabutes, kurios buvo įtvirtintos operacijos metu.
- Pozitronų emisijos tomografija (PET). Tai naujausias radiologinės diagnostikos metodas. Atliekant PET skenavimą naudojama gliukozė, žymėta specialiu nedidelio radioaktyvumo žymekliu. Tiriant matuojamas įvairių kūno vietų ląstelių aktyvumas (naviko vietoje ląstelių aktyvumas didesnis).Tyrimas atliekamas diagnozuoti metastaziniams pakitimams smegenyse, storajame žarnyne, limfinazgiuose. Gali padėti diferencijuoti navikinę infiltraciją nuo edemos bei pospindulinių pažeidimų. Pasaulyje šis tyrimo metodas nėra plačiai paplitęs dėl jo brangumo ir būtinybės gaminti specialius žymeklius ir antikūnus. Lietuvoje šios aparatūros dar nėra.
- Kepenų izotopinis tyrimas (skenavimas). Atliekant šį tyrimą į rankos veną suleidžiamas nedidelis kiekis radioaktyviosios medžiagos. Po 20 min. specialiu aparatu skenuo-jamos kepenys, kuriose galima pamatyti pakitusias vietas, jei jų yra, t.y. naviko metastazes, kurios sukaupia didesnį nei normalus kepenų audinys radioaktyviosios medžiagos kiekį. Kadangi suleidžiama labai mažai radioaktyviosios medžiagos, ji nedaro jokios žalos žmogaus organizmui bei aplinkiniams. Pastaruoju metu šis tyrimas atliekamas retai.
Vėžio ligos stadijos parodo naviko dydį, parodo, kur navikas plinta, ar yra naviko metastazių. Gydytojams būtina žinoti naviko stadiją, nes nuo naviko išplitimo priklauso gydymo taktika.
Dažniausiai tikroji kolorektalinio naviko stadija nustatoma po to, kai navikas pašalinamas operuojant. Kolorektalinis vėžys skirstomas į 4 pagrindines stadijas: nuo mažo ir lokalaus (A stadija), iki išplitusio į gretimas struktūras (B ir C stadija) arba į kitus organus (D stadija). Kai navikinių ląstelių randama kituose organuose, procesas vadinamas metastaziniu vėžiu.
Dukes stadijavimo sistema
Dukes A – navikas yra tik storosios žarnos gleivinėje ir pogleivyje
Dukes B – navikas prasiskverbęs per žarnos sienelės raumeninį sluoksnį, bet nepažeidęs limfinių mazgų
Dukes C – navikas pažeidęs vieną ar kelis limfinazgius, esančius greta storosios žarnos
Dukes D – navikas pažeidęs kitus organus, pvz., kepenis, plaučius ar kt.
TNM stadijavimo sistema
T – nurodo naviko dydį ir tai, kaip giliai navikas pažeidęs žarnos sienelę
N – nurodo naviko išplitimą į limfmazgius
M – nurodo naviko išplitimą į kitus organus Jei po gydymo navikas vėl atsinaujina, tai vadinama naviko recidyvu.
Būtina žinoti, kad yra labai didelė galimybė pasveikti, jei vėžys nėra išplitęs ir ligą pradedama gydyti anksti. Reikia žinoti ir tai, kad ne visiems, sergantiems kolorektaliniu vėžiu, gydymas būna vienodas. Gydymo pobūdis priklauso nuo daugelio veiksnių – vėžio dydžio, lokalizacijos, jo išplitimo, ląstelių tipo, paciento amžiaus beisveikatos būklės. Turint kokių nors klausimų apie gydymą, reikia nebijoti klausti gydančio gydytojo ar prižiūrinčios slaugytojos.
Pagrindinis kolorektalinio vėžio gydymo būdas – chirurgija. Kartais operacija gali būti derinama su radioterapija bei chemoterapija. Operacijos tikslas – pašalinti visą naviką, jei tai įmanoma.
Chemoterapija dažniausiai skiriama po operacijos. Chemoterapijos tikslas – sumažinti naviko atsinaujinimo tikimybę. Ji gali būti skiriama ir tais atvejais, kai diagnozuojamas vėlyvųjų stadijų navikas.
Radioterapija paprastai skiriama gydant tiesiosios žarnos vėžį, ji gali būti atliekama tiek prieš, tiek ir po operacijos. Kartais chemoterapija skiriama kartu su radioterapija, toks gydymas vadinamas chemospinduliniu.
Kartais vėlyvų stadijų kolorektalinis vėžys gali būti gydomas monokloniniais antikūnais. Gaubtinės žarnos vėžys gydomas kiek kitaip nei tiesiosios žarnos vėžys.
Tolesnis gydymas
Jei vėžys atsinaujina arba yra vėlyvųjų stadijų, pacientui gali būti skiriama chemoterapija arba radioterapija.
Chemoterapija – tai gydymas specifiniais priešvėžiniais (citotoksiniais) vaistais, siekiant sunaikinti vėžines ląsteles. Šie vaistai trukdo vėžinėms ląstelėms daugintis ir augti.
Chemoterapija skiriama tabletėmis (peroraliai) arba vaistai sušvirkščiami ar sulašinami į veną. Gydymo kursas trunka keletą dienų. Po jo eina kelių savaičių poilsio periodas, kurio metu organizmas atsigauna nuo nepageidaujamų gydymo sukeltų reiškinių. Gydymo kursų skaičius priklauso nuo naviko tipo ir jo atsako į gydymą.
Chemoterapija tabletėmis yra efektyvus, saugus ir sumažinantis ligos atsinaujinimo riziką gydymas. Jis pakankamai gerai toleruojamas, šalutiniai reiškiniai nežymūs ir lengvai gydomi. Be to, šis metodas yra labai patogus ligoniui, nes išvengiama intraveninių injekcijų bei buvimo ligoninėje. Vartodamas chemoterapiją tabletėmis namuose, ligonis turi galimybę daugiau laiko pabūti su savo šeima bei artimaisiais, neatitrūkti nuo įprastų pomėgių ir darbų. Daugiau informacijos apie chemoterapiją tabletėmis klauskite savo gydytojo.
Dažniausiai chemoterapija skiriama po operacijos. Jos tikslas -sumažinti naviko atsinaujinimo riziką. Ši chemoterapija vadinama adjuvantine.
Kartais chemoterapija skiriama prieš operaciją-ji vadinama neoadjuvantine. Paprastai ji naudojama gydant tiesiosios žarnos vėžį. Jos tikslas – sumažinti naviko masę, kas palengvina chirurgo darbą- operuojant lengviau naviką pašalinti, įmanoma išvengti kolostomos.
Jei yra nedidelė rizika, kad vėžys atsinaujins, chemoterapija šią riziką sumažina nedaug, tačiau jei rizika atsinaujinti ligai yra didelė, chemoterapija ją gerokai sumažina.
Chemoterapija skiriama ir tais atvejais, kai navikas pažeidžia kitus organus (pvz., kepenis, plaučius ar kt.). Šios chemoterapijos tikslas – sumažinti naviko masę bei palengvinti kai kuriuos simptomus. Tai gali pailginti gyvenimo trukmę. Kartais po chemoterapijos navikas sumažėja ir pašalinamas chirurgiškai.
Nepageidaujami chemoterapijos reiškiniai
Chemoterapiniai vaistai veikia ne tik vėžines ląsteles, bet ir sveikas, ypač tas, kurios greitai dauginasi. Dažniausiai šie vaistai laikinai sumažina normalių kraujo ląstelių kiekį. Sumažėjus šių ląstelių kiekiui gali padidėti infekcijos pavojus ar atsirasti dažnesnis nuovargis. Gydymo metu reguliariai tikrinamas kraujas ir, jei reikia, kraujas perpilamas arba skiriami medikamentai, stimuliuojantys kraujo ląstelių gamybą. Jei atsiranda infekcijos simptomų, skiriami antibiotikai.
Daugelis chemoterapinių vaistų sukelia pykinimą ir vėmimą. Šiuo atveju padeda vaistai nuo pykinimo (antiemetiniai).
Kai kurie chemoterapiniai vaistai sukelia viduriavimą, kuris dažniausiai prasideda praėjus kelioms dienoms po gydymo. Šiuo atveju gali pagelbėti vaistai nuo viduriavimo. Reikėtų nepamiršti ir to, kad viduriuojant būtina laikytis dietos – nevalgyti produktų, turinčių daug ląstelienos.
Kartais gydymo metu ar greitai po jo pasireiškia burnos džiūvimas, burnos ertmės gleivinėje gali atsirasti mažų žaizdelių. Siekiant išvengti šių nepageidaujamų reiškinių, labai svarbu laikytis burnos higienos bei reguliariai skalauti burną šilta ramunėlių arbata ar kitu dezinfekuojančiu skysčiu, įlašinti į burną vit. A ar kito aliejaus. Jei dėl pakitimų burnos gleivinėje sunku valgyti, įprastinį maistą galima pakeisti pertrintu arba pradėti vartoti maistingus gėrimus bei maisto papildus.
Plaukų slinkimas – gana dažnas nepageidaujamas chemoterapijos reiškinys. Psichologiškai būna sunku priprasti prie pasikeitusios išvaizdos, tačiau nevertėtų labai krimstis – plaukai, baigus gydymą, atauga stebėtinai gretai. Pradėjus slinkti plaukams patariama nusikirpti trumpai. Kita vertus, juk galima dėvėti skarelę, kepurę ar peruką.
Kartais chemoterapiniai vaistai sukelia periferines neuropatijas, kurios pasireiškia dilgčiojimu ar tirpimu rankose, kojose, kaklo ar ryklės srityje. Šie simptomai dažniausiai jaučiami ne po pirmojo chemoterapijos kurso, o kiek vėliau; juos gali išprovokuoti šaltas oras ar šaltas gėrimas.
Chemoterapija paveikia žmones labai skirtingai. Kai kurie gydymo metu gyvena savo įprastą gyvenimą, tačiau dauguma jaučia didesnį nuovargį ir visus darbus atlieka gerokai lėčiau. Paprasčiausiai reikia prisiderinti prie šio gyvenimo tarpsnio, daryti tik tiek, kiek leidžia išgalės ir nebandyti savęs nugalėti.
Prieš operaciją, siekiant visiškai ištuštinti žarnyną, kelias dienas rekomenduojama laikytis dietos ir pavartoti vidurius laisvinančius vaistus. Gydytojas arba slaugytoja papasakos apie pasirengimą operacijai plačiau.
Operuojant dažniausiai pašalinama naviko pažeista žarnos dalis, likę atviri žarnos galai sujungiami. Operacijos metu turi būti pašalinami ir sritiniai limfmazgiai, kadangi tai pirmoji grandis, į kurią limfa gali atnešti naviko ląsteles.
Kartais, kai navikas didelis ir jo pašalinti neįmanoma, tenka vieną žarnos galą išvesti per pilvo sieną į išorę ir suformuoti odoje dirbtinę išangę tam, kad išmatos turėtų per kur pasišalinti iš organizmo. Ši operacija vadinama kolostomija, o pilvo sienoje suformuota dirbtinė išangė vadinama kolostoma (kitaip – stoma).
Sugijus pooperacinei žaizdai ant stomos uždedamas specialus maišelis, į kurį renkasi išmatos. Kartais suformuojama laikina stoma, kuri po kelių mėnesių, pakartotinai operuojant žarnyną, gali būti uždaryta.
Po operacijos būtina kuo greičiau pradėti judėti – tai labai svarbi gijimo dalis. Net jei reikia gulėti lovoje, svarbu reguliariai atlikti gilaus kvėpavimo pratimus ir judesius kojomis. Fizioterapeutas gali parodyti, kaip taisyklingai atlikti šiuos pratimus.
Ankstyvuoju pooperaciniu laikotarpiu, kol negalima gerti ir valgyti, organizmo skysčiai paprastai papildomi intraveninėmis infuzijomis. Kartais per nosį į skrandį įkišamas plonas vamzdelis, per kurį ištraukiamos skrandyje susikaupiančios gleivės ir skysčiai.
Kadangi anestezija silpnina žarnyno veiklą, labai svarbu nepradėti po operacijos gerti tol, kol žarnyno veikla nesunormalėjusi. Maždaug po vienos dienos leidžiama išgerti kelis gurkšnelius vandens. Palaipsniui skysčio kiekis didinamas ir pereinama prie normalaus maitinimosi režimo.
Kol po operacijos negalima keltis, į šlapimo pūslę yra įkišamas vamzdelis ar kateteris – tai daroma tam, kad šlapimas ištekėtų į surenkamąjį maišelį. Kateteris paprastai pašalinamas po kelių dienų. Į žaizdos vietą taip pat įstatomas drenavimo vamzdelis – taip užtikrinama, kad žaizda tinkamai gytų.
Po operacijos kelias dienas gali būti juntamas nedidelis skausmas ar diskomfortas. Skausmo nereikia kentėti – yra nuskausminamųjų vaistų, kurie labai efektyviai numalšina nemalonius pojūčius. Jei skausmas suleidus vaistus nerimsta, būtina apie tai informuoti gydytoją ar prižiūrinčią slaugytoją, kad vaistas kuo greičiau būtų pakeistas kitu, veiksmingesniu.
Po kai kurių žarnyno operacijų ilgesnį periodą būna nepatogu sėdėti, bet gyjant pooperaciniam randui ilgainiui palengvėja. Praėjus maždaug 10-14 d. po operacijos, išimami siūlai ir pacientai gali būti išleidžiami namo.
Ar operacija paveikia lytinį gyvenimą?
Pasveikus po operacijos dažniausiai vėl galima gyventi įprastinį lytinį gyvenimą. Kartais pacientai po operacijos drovisi dėl savo kūno pasikeitimo, ypač jei operuojant suformuojama kolostoma, ir vengia lytinių santykių. Jei gyvenimo partneris geras ir supratingas, vertėtų kartu aptarti naujus pojūčius, tai gali palengvinti atsikratyti baimės ir suteikti drąsos. Nereikia jaustis kaltam arba drovėtis pakalbėti apie lytinį gyvenimą su gydančiu gydytoju, kuris, esant reikalui, gali pasiųsti Jus pasikonsultuoti pas reikiamą specialistą.
Operuojant tiesiąją žarną ir aplink esančius audinius gali būti pažeisti nervai, įnervuojantys lytinius organus. Tai atsitinka labai retai, bet jei jau atsitinka, vyrams gali sutrikti erekcija arba ejakuliacija. Retkarčiais sutrikimai išlieka ilgą laiką. Jei atsiranda problemų, būtina pasikalbėti apie jas su savo gydytoju.
Ar reikia keisti mitybos įpročius?
Jei operacijos metu suformuota kolostoma, reikia nustatyti, kokie produktai sąlygoja normalią Jūsų žarnyno veiklą. Nėra visiems tinkančių taisyklių dėl mitybos režimo ar maisto produktų, kurių laikantis žarnynas suformuos išmatas ir viduriai išsituštins vieną kartą per dieną.
Kiekvienas pacientas privalo pats išbandyti įvairų maistą ir įsitikinti jo poveikiu žarnyno veiklai. Maistas, kuris tinka vienam pacientui, gali visiškai netikti kitam. Daug ląstelienos turintys produktai, tokie kaip vaisiai ir daržovės, neretai laisvina vidurius, todėl į stomos maišelį gali išsiskirti dažniau ir daugiau nei įprasta išmatų. Jei viduriavimas nesiliauja, būtina pasikonsultuoti su gydytoju, kuris paskirs vaistų nuo viduriavimo. Viduriuojant svarbu gerti pakankamai skysčių.Kartais mitybos režimo klausimu pravartu pasitarti su gydytoju dietologu.
Kolorektalinis vėžys, kurio neįmanoma pašalinti operaciniu būdu, gali būti gydomas didelės energijos jonizuojančiąja spinduliuote – toks gydymas vadinamas spinduline terapija (radioterapija). Paprastai šis gydymas naudojamas gydant tiesiosios žarnos vėžį. Spindulinė terapija gali būti taikoma po operacijos arba prieš operaciją, kartais – siekiant sumažinti skausmus.
Radioterapija, kuri, gydant tiesiosios žarnos vėžį, skiriama po operacijos, vadinama adjuvantine. Jos tikslas – sunaikinti po operacijos galėjusias likti navikines ląsteles.
Jei navikas didelis, spindulinė terapija gali būti skiriama prieš operaciją. Jos tikslas – sumažinti naviką, kad būtų lengviau jį pašalinti. Tokia radioterapija vadinama neoadjuvantine.
Kartais radioterapija gali būti skiriama kartu su chemoterapija (vadinamasis chemospindulinis gydymas). Šis gydymas gali būti naudojamas tiek prieš, tiek ir po operacijos. Kombinuotas gydymas pagerina gydymo efektyvumą.
Paprastai skiriami penkių dienų gydymo kursai – kasdien nuo pirmadienio iki penktadienio, o savaitgalį-pertrauka. Kartais gydymo režimas gali būti ir kitoks. Tiek gydymo režimas, tiek ir jo trukmė priklauso nuo naviko tipo, dydžio, bendrosios paciento būklės.
Spindulinės terapijos planavimas
Kad spindulinė terapija būtų kuo efektyvesnė, reikia ją labai tiksliai suplanuoti. Pirmųjų apsilankymų radioterapijos skyriuje metu, siekiant tiksliai nustatyti naviko lokalizaciją, paprastai atliekama kompiuterinė tomografija. Taip pat gali tekti pagulėti po dideliu aparatu, vadinamu simuliatoriumi, padedančiu nustatyti vietą, kurią reikės švitinti. Šiuo aparatu gali būti padaromos švitinamos srities rentgeno nuotraukos. Spindulinės terapijos planavimas labai svarbus ir užtrunka kelias dienas. Per šias dienas gydytojas, padedamas spindulinės terapijos planavimo komandos, parenka optimaliausius švitinimo laukus ir režimus.
Tam, kad visą gydymo kursą būtų švitinama ta pati vieta, ant odos specialiu žymekliu nupiešiami arba pažymimi laukai – tai padės onkologui radioterapeutui bei jam padedančiam radiologijos laborantui, atliekantiems gydymą, tiksliai nukreipti spindulius. Žymės turi būti matomos viso gydymo metu, jos gali būti nuplaunamos tik baigus gydymą.
Gydymo pradžioje onkologas radioterapeutas arba radiologijos laborantas informuoja, kaip prižiūrėti tą odos plotą, kuris švitinamas. Oda gali parausti ir perštėti, todėl, jei reikalinga, gydytojas paskirs specialius tepalus.
Prieš kiekvieną gydymo seansą pacientas paguldomas ant specialaus judančio stalo, įsitikinama, kad gulima patogiai ir tokia pačia poza, kaip buvo numatyta planuojant gydymą. Gydymo seanso metu pacientas paliekamas vienas patalpoje, tačiau medikai stebi pacientą iš gretimo kabineto, kuriame stovi spindulinės terapijos seansą valdanti aparatūra.
Spindulinė terapija – neskausmingas gydymas, tereikia ramiai išgulėti tol, kol trunka seansas. Paprastai seansas trunka nuo kelių iki keliolikos minučių. Tik suplanavęs gydymą gydantis gydytojas galės pasakyti apie seanso trukmę.
Nepageidaujami spindulinės terapijos reiškiniai
Spindulinė terapija gali sukelti bendruosius šalutinius reiškinius, tokius kaip pykinimas, vėmimas, viduriavimas, nuovargis, dažnesnis ir skausmingas šlapinimasis. Kartais šie reiškiniai labai lengvi, tačiau kartais ir vargina. Tai priklauso nuo spindulinės terapijos dozės stiprumo bei gydymo trukmės. Onkologas radioterapeutas paprastai įspėja, ko galima tikėtis, esant reikalui – paskiria reikiamus medikamentus.
Pykinimas efektyviai gydomas antiemetiniais (nuo pykinimo) vaistais, kuriuos išrašo gydytojas. Jei visai nesinori valgyti, maistą galima pakeisti didelio kaloringumo maistingais gėrimais ar maisto papildais. Šiuo klausimu reikėtų pasitarti su gydančiu arba šeimos gydytoju. Spindulinė terapija gali sukelti plaukų slinkimą, tačiau tik toje vietoje, kur švitinama. Taigi pilvo ir gaktos srities plaukai paprastai nuslenka. Spindulinė terapija neretai sukelia nuovargį, todėl būtina kuo daugiau ilsėtis, ypač jei kelias atvažiuoti iki gydymo įstaigos yra ilgas.
Baigus gydymą minėti nepageidaujami reiškiniai po truputį išnyksta. Jei jie užtrunka, būtina apie tai informuoti gydantį gydytoją. Spindulinė terapija nepadaro paciento radioaktyvaus, todėl gydymo metu su juo visiškai saugu bendrauti kitiems žmonėms, tarp jų ir vaikams.
Pastaraisiais metais sukurti nauji vaistai, padedantys žymiai daug efektyviau gydyti kai kuriuos piktybinius navikus (tarp jų ir kolorektalinį vėžį) – tai monokloninių antikūnų grupei priklausantys preparatai.
Kai kurių navikinių ląstelių paviršiuje randami vadinamieji epidermio augimo faktoriaus receptoriai (angl. EGFr). Kai augimo faktorius atakuoja receptorių, navikinė ląstelė stimuliuojama augti ir dalytis. Monokloniniai antikūnai „užrakina” epidermio augimo faktoriaus receptorius ir gali apsaugoti vėžio ląstelę nuo augimo ir dalijimosi.
Gydant išplitusį arba metastazinį kolorektalinį vėžį, kuris nepasiduoda gydymui vien chemoterapija, gali būti naudojamas atitinkamas monokloninis antikūnas. Jo preparatas paprastai skiriamas pacientams, kurių navikinių ląstelių paviršiuje randama epidermio augimo faktoriaus receptorių.
Kolorektaliniam vėžiui gydyti naudojami ir kito tipo monokloniniai antikūnai – angiogenezės inhibitoriai. Jie slopina angiogenezę – procesą, kurio metu išsivysto naviką ir jo metastazes maitinančios kraujagyslės. Dabar žinoma, kad tik susiformavęs navikas, kol neišauga iki 2 mm dydžio, savo kraujotakos neturi. Navikui augant, vėžinėms ląstelėms ima trūkti deguonies bei maisto medžiagų, todėl jos pradeda sekretuoti tam tikras medžiagas -baltymus, vadinamuosius kraujagyslių endotelio augimo faktorius (KEAF). KEAF skatina naujų kraujagyslių, aprūpinančių naviką mitybinėmis medžiagomis ir deguonimi, atsiradimą.
Monokloniniai antikūnai, angiogenezės inhibitoriai, jungiasi prie KEAF ir slopina jo jungimąsi prie specialių receptorių, esančių ant endotelio ląstelių paviršiaus. Neutralizuodamas KEAF aktyvumą, vaistas trukdo susidaryti bei augti naviko kraujagyslėms, drauge slopina ir naviko augimą:
Skiriant šį naują vaistą kartu su chemoterapija metastazavusiam kolorektaliniam vėžiui gydyti, pagerinamas ne tik chemoterapinių vaistų efektyvumas, bet ir prailginama gyvenimo trukmė bei laikas be ligos progresavimo. Naviko ir jo kraujagyslių augimas, KEAF slopinimas ir naviko sumažėjimas vaizduojamas paveikslėlyje.
Monokloniniai antikūnai veikia tik tam tikras ląsteles. Tuo galima paaiškinti, kodėl gydymas jais sukelia mažiau nepageidaujamų reiškinių negu kiti antinavikiniai vaistai – šie preparatai nesukelia nuplikimo, pykinimo, vėmimo bei kraujo ląstelių skaičiaus sumažėjimo.
Galimi gydymo monokloniniais antikūnais nepageidaujami reiškiniai – karščiavimas, šaltkrėtis, galvos skausmas, galvos svaigimas bei silpnumas, kuris susijęs su laikinu kraujospūdžio sumažėjimu. Taip pat gali pasunkėti kvėpavimas. Plačiau apie monokloninius antikūnus ir jų taikymą gydyti kolorektalinį vėžį gali papasakoti Jus gydantis gydytojas.
- pirmus 2 metus po operacijos kas 3 mėnesius;
- kitus 3 metus – kas 6 mėnesius;
- vėliau – 1 kartą per metus.
Tikrinimo metu rekomeduojama atlikti:
- laboratorinius tyrimus;
- kolonoskopiją (atliekama praėjus 1 metams po operacijos, kartojama kasmet, jei pirmos kolonoskopijos metu buvo diagnozuoti polipai; jei polipų nėra – kolonoskopija atliekama kas 3 metai);
- CEA tyrimas – rekomeduojama atlikti kas 3 mėnesius pirmus 2 metus po operacijos bei kas 6 mėn – kitus 3 metus;
- kepenų ir sritinių limfmazgių echoskopiją;
- kitus tyrimus – esant indikacijų.
Jei reikalinga kolostomija
Kaip minėta anksčiau, tik nedaugeliui iš sergančiųjų kolorektaliniu vėžiu operuojant suformuojama kolostoma. Tiems, kam ji suformuojama, prireikia kantrybės bei tam tikro laiko išmokti su ja elgtis, nors daugeliui po operacijos atrodo, kad tai bus labai paprasta. Kaip ir kiekvienam naujam veiksmui išmokti, taip ir įgusti prižiūrėti kolostoma, reikalinga praktika ir laikas.
Daugelyje onkologines paslaugas teikiančių įstaigų yra specialiai parengtas personalas, kuris apmoko, kaip po operacijos prižiūrėti kolostoma. Kartais gali padėti ir asmenys, kurie operuoti anksčiau ir jau moka gyventi turėdami kolostoma. Gydytojas prieš operaciją rūpestingai planuoja, kaip suformuoti kolostoma, kad jos maišelis liktų toje pačioje vietoje pacientui judant, stovint ar sėdint. Pirmomis dienomis po to, kai uždedamas stomos maišelis, palatos slaugytoja gali parodyti, kaip su juo elgtis, paaiškinti, kada ir kaip jį ištuštinti.
Po operacijos kolostoma būna išsipūtusi, paburkusi ir reikia kelių savaičių, kad taptų įprastinio dydžio. Yra įvairių dydžių kolostomos maišelių, todėl gydytojas turi išrašyti reikiamo dydžio. Slaugytojos pagalba apmokant pacientą, kaip elgtis su stoma, labai vertinga, nes tai padeda išvengti problemų grįžus namo.
Visus daiktus, kurių prireikia keičiant stomos maišelius, vertėtų laikyti vienoje vietoje, kad netektų jų ieškoti paskutinę minutę. Būtina pasirūpinti, kad keičiant maišelius būtų pakankamai laiko ir privatumo. Kai kurie pacientai vengia nešioti stomos maišelius, kai juos ištuštinti reikia daugiau nei kartąper dieną. Tokiais atvejais reikėtų pasitarti su slaugytoja.
Naujų kolorektalinio vėžio gydymo būdų ieškoma nuolat. Jei įprastas gydymas neduoda reikiamų rezultatų, onkologai bando naujus piktybinių navikų gydymo metodus, atlikdami klinikinius tyrimus – lygina vaistų poveikį, to paties vaisto skirtingų dozių veikimą arba tam tikrų vaistų kombinacijos efektyvumą.
Jei surastas naujas vaistas ar gydymo metodas ankstesniuose tyrimuose pasirodė esąs efektyvus, onkologai turi jį palyginti su jau egzistuojančiu standartiniu. Tai vadinama kontroliuojamu klinikiniu tyrimu ir tai yra vienintelis kelias išbandyti naują gydymą.
Tam, kad naujo ir seno gydymo metodų palyginimas būtų objektyvus, paprastai atliekami atsitiktinės atrankos klinikiniai tyrimai. Tai, kuriuo metodu bus gydomas pacientas nustato ne gydantis gydytojas, o atsitiktinės atrankos būdu tam tikra klinikiniame tyrime dalyvaujančių asmenų grupė arba kompiuteris. Taip išvengiama šališkumo, kuris gali turėti įtakos rezultatams.
Atsitiktinės atrankos klinikiniuose tyrimuose dalis ligonių turi gauti geriausią standartinį gydymą, kita dalis – naują gydymą, kuris pasirodys esąs arba geresnis, arba ne už standartinį. Kad naujas gydymo metodas yra geresnis negu iki šiol taikytas standartinis, nusprendžiama nustačius, jog naujasis gydymo būdas duoda geresnį gydymo efektą
arba tokį patį, tačiau sukelia mažiau nepageidaujamų reiškinių.
Gydytojas nori, kad pacientas dalyvautų klinikiniame tyrime, nes tik taip galima įsitikinti, ar naujas vaistas ar gydymo metodas yra efektyvus ir ar jį bus galima naudoti gydant ligonius, sergančius piktybiniais navikais.
Kita vertus, jeigu pacientas dalyvauja tokiame tyrime, yra tikimybė, kad jis bus gydomas pačiu naujausiu ir efektyviausiu vaistu. Sutikus dalyvauti klinikiniame tyrime, reikia žinoti, kad vaistas, kuris bus vartojamas, jau buvo kruopščiai patikrintas ankstesniuose atsitiktinės atrankos kontroliuojamuose klinikiniuose tyrimuose. Dalyvaujant tyrimuose, kaip minėta, padedama medicinos mokslui bei kitiems pacientams, kurie bus gydomi ateityje.
Sutikus dalyvauti klinikiniame tyrime, bet kuriuo metu galima apsigalvoti. Apie tai būtina pasakyti gydytojui. Jei pacientas atsisako dalyvauti klinikiniame tyrime, jam paskiriamas geriausias standartinis gydymas.
Informacija atnaujinta: 2026-04-03