Melanoma
Meelanoma vystosi ne iš epitelio ląstelių, bet iš odoje esančių pavienių ląstelių – melanocitų ar iš melanocitų sankaupos odoje – apgamo. Labai retais atvejais melanoma gali išsivystyti ne tik odoje, bet
ir kituose organuose, kur aptinkama melanocitų: akyje, burnos gleivinėje, tiesiojoje žarnoje arba kituose organuose.
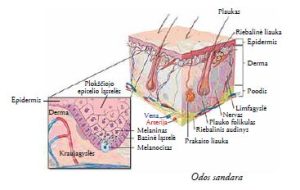
Oda yra didžiausias kūno organas, ji padengia viso kūno paviršių. Oda turi keletą paskirčių. Ji apsaugo vidaus organus nuo mechaninių sužeidimų, nudegimų, nuo ultravioletinių saulės spindulių poveikio, nuo infekcijos. Oda padeda palaikyti normalią kūno temperatūrą, su prakaitu pašalina iš organizmo nereikalingas medžiagas, kaupia vandens, riebalų, vit. D atsargas.
Odą sudaro du pagrindiniai sluoksniai. Viršutinis sluoksnis, kurį liečiame ir matome, vadinamas epidermiu, po juo žemiau esantis sluoksnis – derma.
Epidermis sudarytas iš daugiasluoksnio plokščiojo epitelio ląstelių. Paviršinis jo sluoksnis nuolat nusitrina ir atsinaujina iš giliau epidermyje esančių bazinių epitelinių ląstelių. Iš plokščiojo epitelio išsivystęs piktybinis navikas vadinamas plokščialąsteliniu odos vėžiu, o iš bazinių epitelio ląstelių –bazoceliuliniu vėžiu,
paprasčiau – bazalioma.
Bazoceliulinis odos vėžys – labiausiai paplitęs baltaodžių žmonių odos vėžio tipas. Būdinga, kad šio tipo vėžys dažniausiai išsivysto tose kūno srityse, kurių oda patiria didesnį saulės spindulių poveikį, o dažniausiai veido srityje. Bazinių ląstelių odos vėžys metastazuoja retai.
Plokščialąstelinis odos vėžys baltaodžiams pasitaiko daug rečiau nei bazoceliulinis vėžys. Šis odos vėžio tipas labiausiai paplitęs tarp tamsiaodžių ir juodaodžių žmonių. Paprastai plokščialąstelinis odos vėžys jiems išsivysto tose kūno srityse, kurios nepatiria saulės poveikio, nors šviesios odos žmonėms išsivysto tose srityse, kurios yra veikiamos saulės.
Epidermyje tarp bazinių ląstelių yra kito tipo ląstelių, vadinamųjų melanocitų, kurie gamina odos pigmentą melaniną. Tai medžiaga, atsakinga už žmogaus odos atspalvį ir spalvą bei odos įdegimą saulėje. Melaninas apsaugo gilesnius
odos sluoksnius nuo žalojančio UV (ultravioletinių) spindulių poveikio. Kai odą veikia natūralūs saulės spinduliai ar dirbtiniai soliariumų ultravioletiniai spinduliai, melanocitai pagamina daugiau melanino, dėl to oda paruduoja. Apgamai yra daugybės melanocitų sankaupa odoje. Iš odoje esančių melanocitų išsivystęs piktybinis navikas, kaip minėta, vadinamas odos melanoma.
Melanomų rūšys pagal išsivystymo vietą
Odos melanomos pasitaiko dažniausiai, yra geriausiai ištyrinėta melanomų rūšis. Iš visų melanomų odos melanomos sudaro daugiau negu 90 %.
Akies melamomos sudaro apie 5 % visų melanomų, jos vystosi iš melanocitų, esančių akies audiniuose, daugiausia kraujagysliniame akies obuolio dangale. Gleivinių melanomos sudaro 1 % visų melanomų. Melanomos gleivinėse vystosi iš melanocitų, esančių kvėpavimo takų, virškinimo trakto, šlapimo išskyrimo bei lyties takų gleivinėse.
Kitų kūno sričių melanomos sudaro apie 2 % ir gali vystytis kitose organizmo vietose, kur yra melanocitų.
Klinikinės odos melanomų formos
Išskiriamos 4 pagrindinės klinikinės odos melanomų formos. Paviršiumi slenkanti melanoma – dažniausiai pasitaikanti melanomos forma, sudaranti apie 70 % visų odos melanomų. Tai viena dažniausių jaunesnių žmonių
melanomos forma.
Šios formos melanoma plinta tolyn viršutiniu odos sluoksniu epidermiu gana ilgą laiką, kol pradeda skverbtis gilyn. Pirmasis ženklas – atsiranda plokščia ar nežymiai virš odos paviršiaus pakilusi, pakitusios, palyginti su visa oda,
spalvos, netaisyklingais kraštais, asimetriškos formos dėmė. Dėmėje gali būti gelsvos, rudos, juodos, raudonos, mėlynos ar baltos spalvos plotelių.
Šios formos melanoma gali atsirasti iš anksčiau buvusio gerybinio apgamo. Tokia melanoma gali išsivystyti beveik bet kurioje kūno vietoje, bet dažniausiai vyrams būna liemens srities odoje, moterims kojų odoje, vyrams ir moterims nugaros bei krūtinės odoje.
Mazginė melanoma – kita iš dažniau pasitaikančių odos melanomos formų, sudaranti 15–20 % visų odos melanomų. Paprastai šios melanomos invazija į gilesnius odos sluoksnius būna prasidėjusi jau diagnozės nustatymo metu. Melanomos židinio paviršiuje matomi virš odos lygio iškilę mazgeliai, dažniausiai juodos spalvos, bet kartais gali būti ir mėlynos, pilkos, baltos, rudos, gelsvos, raudonos ar sveikos odos spalvos. Navikas dažniausiai išsivysto vyresnio amžiaus žmonėms liemens, kojų ir rankų odoje, vyrams dar ir skalpo odoje. Tai agresyviausia melanomos forma.
Lentigo maligna (piktybinė dėmė (šlakas) – tai melanoma in situ, piktybinis procesas vyksta tik ląstelėse (melanocituose), neperžengęs jų ribų. Ši in situ (neišplitusi, neinvazinė, esanti vietoje) melanoma aptinkama dažniausiai vyresniems žmonėms. Ji vystosi nuolatos saulės poveikį patiriančioje veido, ausų, kaklo, rankų odoje. Eiga panaši į paviršiumi slenkančios melanomos eigą – odos paviršiuje gana daug metų išlieka plokščia ar lengvai virš odos lygio pakilusi dėmė, išmarginta gelsvais, rudais ar tamsiai rudais intarpais. Ši melanomos forma
dažniausia Havajuose. Kai melanoma tampa invazine, ji įvardijama lentigo maligna melanoma. Ji sudaro 5–10 % visų odos melanomų.
Akralinė (galūnių) melanoma – rečiausiai pasitaikanti melanomos forma, sudaranti 7–10 % visų odos melanomų. Šios formos melanoma ganėtinai skiriasi nuo kitų – ji paprastai pasireiškia juodos ar rudos spalvos dėme po rankų ar kojų pirštų nagais arba delnų ar padų odoje. Šios formos melanoma dažnai išplinta greičiau nei labiau paplitusi paviršiumi slenkanti melanoma ir lentigo maligna melanoma. Labiausiai šios formos melanoma paplitusi tarp afroamerikiečių ir azijiečių, mažiausiai – tarp baltaodžių.
Apskritai odos melanoma gana reta, sudaro mažiau nei 5 % visų odos piktybinių navikų, bet nuo jos miršta daugiausia visų sergančiųjų odos piktybiniais navikais. Sergamumas pasaulyje šia liga didėja. Lietuvoje kasmet nustatoma apie 320 naujų susirgimų melanoma, du trečdaliai iš jų moterims, vienas trečdalis
vyrams.
Veiksniai, kurie didina riziką susirgti onkologine liga, yra vadinami vėžio rizikos veiksniais. Vėžio rizikos veiksnių poveikis nebūtinai reiškia, kad žmogus tikrai susirgs vėžiu. Vėžio rizikos veiksnių nebuvimas taip pat nereiškia, kad
žmogus niekada nesusirgs vėžiu.
Odos melanomos rizikos veiksniai:
• Baltoji rasė
• Ilgalaikis ultravioletinių (UV) saulės spindulių ar soliariumų poveikis odai
• Labai šviesus baltojo žmogaus gymis – labai šviesi, strazdanota, lengvai ir greitai nusvylanti saulėje, bet neįdeganti ar sunkiai įdeganti oda, šviesiai mėlynos, žalios arba kitos šviesios spalvos akys, kaštoniniai arba šviesiai oranžiniai plaukai
• Daug kartų stipriai saulėje nudegusi oda, ypač vaikystėje ir paauglystėje
• Kelių didelių arba daugybės (100 ir daugiau) smulkių apgamų kūno odoje turėjimas
• Odos melanoma tarp šeimos narių
• Susilpnėjusi imuninė sistema
• Kai kurių aplinkos veiksnių (esančių ore, namuose, darbo vietoje, maiste, vandenyje) poveikis. Vieni iš aplinkos rizikos veiksnių melanomai atsirasti yra jonizuojančioji spinduliuotė, tirpikliai, vinilo chloridas, polichlorinti
bifenilai
Baltųjų apskritai ir dar ypač labai šviesaus gymio baltųjų žmonių odos melanomos rizika didesnė nei juodaodžių, bet vis dėlto susirgti melanoma gali bet kuris žmogus.
Patikimai įrodyta, kad melanomai išsivystyti didžiausią reikšmę turi ilgalaikis saulės poveikis odai. Mažos saulės UV spinduliuotės dozės reikalingos žmgaus sveikatai – jų reikia vitamino D organizme gamybai. Mažos UV spinduliuotės dozės naudojamos odos egzemai ar žvynelinei gydyti.
Tačiau pernelyg intensyvus ir ilgalaikis ultravioletinių spindulių poveikis yra svarbiausias odos vėžio ir odos melanomos išsivystymo rizikos veiksnys. Sergamumas šiais odos piktybiniais navikais gerokai padidėjo per pastaruosius dešimtmečius. Priežastys siejamos su drabužių, per daug apnuoginančių kūną, dėvėjimu, su pasikeitusiu gyvenimo būdu, kai daugiau laiko praleidžiama gamtoje, su noru tamsiai įdegti saulėje, taip pat ir soliariumuose.
Visuminis (patirtas per daug metų) saulės ultravioletinių spindulių poveikis didina odos melanomos riziką, tačiau dar pavojingesni yra pakartotiniai intensyvūs odos nudegimai saulėje. Pernelyg ilgas laikas, praleistas saulėje vaikystėje ar paauglystėje, padidina riziką ateityje susirgti melanoma.
Melanoma gali susirgti ir tie, kurie didesnę laiko dalį praleidžia gyvendami ir dirbdami patalpose, bet 1 ar 2 kartus per metus atostogauja intensyviai degindamiesi saulėje, taip pat tie, kurių odą nuolat veikia saulė sportuojant lauke,
pvz., dviratininkai.
Vaikystėje melanoma susergama labai retai. Nedaug melanomos atvejų nustatoma paauglystės amžiuje bei tarp dvidešimtmečių. Dažniausiai suserga 40–60 metų ir vyresnio amžiaus žmonės. Moterys serga dažniau negu vyrai.
Nustatyta, kad žmonės, kurių artimi giminaičiai yra sirgę melanoma, turi didesnę tikimybę kada nors patys susirgti šia liga.
Kaip apsaugoti odą kasdien būnant lauke, sportuojant, atostogų metu
Būti gryname ore sveika, bet reikia apsaugoti odą nuo saulės spindulių poveikio.
Geriausias būdas apsaugoti odą yra vengti stiprių tiesioginės saulės spindulių, ypač vasarą tarp 11 ir 15 val. Geriausia tuo laiku būti pavėsyje. Jei vis dėlto būnama saulėje, geriausia apsauga yra laisvų ilgomis rankovėmis drabužių ir plačiabrylės skrybėlės dėvėjimas. Nuo saulės odą geriausiai apsaugo rūbai, pagaminti iš natūralaus pluošto tankaus audinio. Akis nuo žalingo saulės šviesos
poveikio apsaugo akiniai nuo saulės.
Reikia nepamiršti, kad debesuotą dieną ultravioletinių spindulių poveikis yra beveik toks pat, ypač pajūryje ar prie ežero, kaip ir saulėtą – 80 proc. saulės ultravioletinių spindulių vis tiek prasiskverbia į odą.
Apsauginiai tepalai nėra tam, kad galima būtų ilgiau pabūti saulėje, jie skirti apsaugoti odą nuo tiesioginių spindulių poveikio, kai jos kitaip išvengti negalima. Žmonės dažnai naudoja mažiau apsauginio tepalo, negu reikėtų tinkamai apsaugai, nebepasitepa pakankamai dažnai pakartotinai, kaip nurodyta apsauginio tepalo etiketėje, taip negaudami pakankamos apsaugos nuo ultravioletinių saulės spindulių.
Paprastai kasdieninės veiklos lauke metu rekomenduojama naudoti apsauginį kremą, kurio saulės apsaugos faktorius (SAF) yra mažiausiai 15, o kremą, kurio SAF yra 30 ir didesnis, reikėtų naudoti atostogaujant saulėje. Apsauginis kremas veikia efektyviau, jei užtepamas storu sluoksniu 15–30 min. prieš išeinant į saulę ir užtepamas pakartotinai po 30–60 min. Reikia įsitikinti, ar visa oda patepta kremu, pvz., reikia nepamiršti patepti ausų.
Medžiagos, apsaugančios odą nuo nudegimo, paveiktos saulės šviesos gali netekti dalies aktyvumo arba apsauginis kremas gali būti pašalintas nuo odos rankšluosčiu, drabužiu, prakaituojant ar maudantis, todėl, jei saulėje ruošiamasi išbūti ilgiau, svarbu kas 2 valandas vėl pasitepti apsauginiu kremu. Taip pat
reikia įsitikinti, ar nepasibaigęs apsauginio kremo galiojimo laikas.
Kadangi saulės spindulių daugiausia gaunama vaikystėje ir paauglystėje, ypač svarbu apsaugoti nuo per didelio saulės poveikio vaikų ir paauglių odą Apsaugos priemonės ypač aktualios ir naudingos ir tiems, kurie linkę greitai, stipriai raudonai ir skausmingai nudegti saulėje.
Be to, Pasaulinė sveikatos organizacija nerekomenduoja naudotis soliariumais.
Anksti nustatyta odos melanoma – išgydoma. Todėl žmonės patys turi mokėti rūpestingai apžiūrėti savo odą, ar neatsirado netaisyklingos formos dėmelių ten, kur jų anksčiau nebuvo, ar nepakito anksčiau buvę apgamai. Kūno odos apžiūrai reikia gero apšvietimo, dviejų veidrodžių – rankinio ir žmogaus ūgio dydžio bei plaukų džiovintuvo plaukams praskleisti, kad matytųsi oda. Reikia apžiūrėti galvos ir kaklo, rankų odą, panages, krūtinę, pilvą, nepamiršti apžiūrėti odą po krūtimis, panaudojant 2 veidrodžius apžiūrėti nugaros, sėdmenų odą. Apžiūrint kojų odą būtina nepamiršti padų ir panagių odos. Pastebėjus ką nors įtartino, reikia nedelsiant kreiptis į gydytoją.
Dalis melanomų išsivysto sveikoje, be apgamų odoje, apie 30–50 % melanomų išsivysto iš apgamų, dažniau iš įgimtų. Sveikų apgamų spalva rusva, vienoda, jie yra taisyklingos formos, krašto kontūras lygus, paviršius švelnus. Paprastai pirmieji pastebimi įtartini požymiai yra atsiradusi tamsi, netaisyklingos formos dėmelė ten, kur anksčiau buvo visai švari oda, arba apgamo pakitimas, jo spalvos patamsėjimas. Apgamų gali būti bet kurioje kūno odos vietoje, bet įprasčiausia jų vieta yra kojos, liemuo, nugara. Melanomos simptomai geriausiai apibūdinami vadovaujantis diagnostiniais
A B C D kriterijais. Svarbu nuolat pačiam apžiūrėti savo kūno odą, stebėti ir atpažinti, ar neatsiranda pakitusių apgamų, naujų dėmių odoje, ar jos nesikeičia po to, kai atsirado. Jei odoje aptinkama pakitimų, būtina pasirodyti gydytojui.
AB CDE kriterijai:
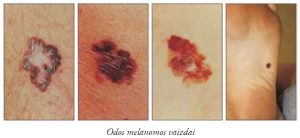
A (angl. asymmetry) – asimetrija. Didėdami supiktybėjęs apgamas ar dėmelė, kurios anksčiau nebuvo, plinta į plotį nevienodai į visas puses, todėl melanomai būdinga netaisyklinga, asimetriška forma, viena jos pusė didesnė nei kita.
B (angl. border) – kraštas. Melanomos kraštai netaisyklingi, rantyti, krašto kontūrai neryškūs. Neretai darinio krašto briauna paraudusi.
C (angl. color) – spalva. Tamsi apgamo ar dėmelės paviršiaus spalva tampa netolygi, atsiranda ir kitų spalvų intarpų – tamsiai rudos, juodos, rausvos ar raudonos, baltos ar mėlynos. Melanoma gali būti ir baltos, raudonos ar mėlynos
spalvos.
D (angl. diameter) – skersmuo. Gerybiniai odos dariniai paprastai būna mažesnio skersmens negu piktybiniai. Melanoma paprastai būna didesnioskersmens negu pieštuko gale įmontuoto trintuko skersmuo, t. y. daugiau nei 6 mm skersmens.
E (angl. evolving) – vystymasis, plėtojimasis. Gerybiniai odos navikai atrodo visą laiką vienodai, taip pat. Pavojaus situacija atsiranda tada, kai prasideda apgamo ar dėmelės keitimasis. Bet koks pokytis – apimties, formos, spalvos, paaukštėjęs naviko pakilimas virš odos lygio ar kitoks simptomas, kaip naviko kraujavimas, niežėjimas, susidaręs šašas, rodo, kad darinys nestovi vietoje, o vystosi, keičiasi. Tuomet nedelsiant reikia pasirodyti gydytojui. Taigi pagrindiniai išoriniai melanomos požymiai yra netaisyklingumas: netaisyklinga forma, nevienoda spalva, netaisyklingi kraštai. Reikia pažymėti, kad odos melanomai būdingas spartus augimas. Negydant navikas skverbiasi į odą gilyn, darinio paviršius tampa gruoblėtas, navikas pradeda kilti ir į aukštį, tampa mazgo pavidalo, gali išopėti. Vėliau ligos metastazių gali atsirasti sritiniuose limfmazgiuose, kitose tolimose nuo pirminio židinio odos vietose bei vidaus organuose.
Niežėjimas ir kraujavimas melanomos atveju yra vėlesni simptomai, jie gali pasitaikyti ir esant gerybiniam apgamui. Taigi šie simptomai nebūtinai reiškia apgamo supiktybėjimą. Bet koks neįprastas odos pakitimas, atsiradęs ir neišnykstantis per 1,5–2 mėnesius, turi būti parodytas gydytojui. Labai nedaug įprastinių apgamų virsta melanoma, bet, kilus įtarimui, geriausia apsilankyti pas gydytoją, nes kuo anksčiau liga nustatoma, tuo sėkmingesnis jos gydymas.
Pirmiausia pacientą turėtų apžiūrėti šeimos gydytojas, kuris, jei reikės, pasiųs jį pas odos ligų gydytoją (dermatologą).
Paciento apklausa ir odos apžiūra. Gydytojas išsiaiškina, ar pacientas anksčiau stipriai nudegdavo saulėje, įvertina jo odos, akių, plaukų spalvą. Gydytojas domisi, kada pastebėti pakitimai odoje, ar jie atsirado buvusioje švarioje odos vietoje, ar pakito apgamas. Gydytojas apžiūri viso kūno odą bei apgamus, stebi, ar lygūs įtartino darinio kraštai, ar tolygi viso darinio spalva, ar neišopėjęs jo
paviršius. Prityręs dermatologas jau vien plika akimi įvertinęs paciento odos pakitimų vaizdą, apklausęs pacientą neretai gali nustatyti ar įtarti melanomos diagnozę.
Apžiūros metu gydytojas apčiuopia ir sritinių limfmazgių sritis – kirkšnių, pažastų, kaklo, siekdamas nustatyti, ar jie nepadidėję dėl galimų melanomos Odos melanomos vaizdai metastazių juose. Sritiniai limfmazgiai yra tie, į kuriuos iš artimiausios kūno srities teka limfa, pvz., jei odos melanoma yra žasto srityje, pažasties limfmazgiai bus sritiniai.
Dermoskopija
Tyrimą atlieka gydytojas. Tai odos apžiūra panaudojant nedidelį rankinį instrumentą dermoskopą. Dermoskopas turi stiprų šviesos šaltinį ir optinę sistemą, daug kartų (iki 10 kartų) padidinančią ir palengvinančią apžiūrėti plika akimi nematomas odos struktūras. Odos apžiūros šiuo prietaisu
tikslas – tiksliau nustatyti odos melanomą, atskirti piktybinius odos navikus nuo gerybinių. Dermoskopija leidžia ženkliai patikslinti melanomos diagnostiką.
Naviko biopsija,biopsinės medžiagos patologijos tyrimas
Jei po pokalbio ir paciento apžiūros įtariama odos melanomos diagnozė, gydytojas rekomenduoja atlikti odos biopsiją. Tai reiškia, kad įtartinai piktybiškai pakitęs odos darinys bus pašalintas ir gydytojo patologo ištirtas mikroskopu. Yra įvairių biopsijos metodų. Dažniausiai atliekama vadinamoji ekscizinė biopsija arba tiesiog melanomos ekscizija, kai skalpeliu visiškai pašalinamas odos darinys su jį supančių sveikų audinių kraštu. Mikroskopu tiriant biopsijos medžiagą nustatoma, ar pašalintas darinys yra melanoma, jei taip, ar į drauge pašalintus sveikus audinius yra įsiskverbusių melanomos ląstelių, t. y., ar melanomos židinys pašalintas radikaliai.
Be šio tyrimo negalima pradėti gydymo.
Sarginio (sentinelinio) limfmazgio biopsija.
Sarginiu arba sentineliniu limfmazgiu vadinamas tas limfmazgis, kuris yra arčiausiai naviko – jei navikas metastazuoja, tai pirmiausia į sarginį limfmazgį. Jei sarginiame limfmazgyje nėra
melanomos ląstelių, tikėtina, kad ir kituose limfmazgiuose metastazių nėra. Kai pati melanoma yra plona, atitinkanti ankstyvosios stadijos naviką, metastazavusių melanomos ląstelių sritiniuose limfmazgiuose neturėtų būti. Tačiau niekada nėra žinoma, ar jau prasidėjo metastazavimas į limfmazgius, todėl, kai nustatomas ankstyvosios stadijos melanomos židinys, dažnai atliekama ir sarginio limfmazgio biopsija, siekiant įsitikinti, ar jame nėra metastazavusių iš pirminio židinio melanomos ląstelių, kas pakeistų ligos stadiją ir gydymo taktiką.
Kai melanomos ląstelių limfmazgiuose nedaug, jie nepadidėję, neapčiuopiami. Kad būtų atlikta sentinelinio limfmazgio biopsija, reikia nustatyti jo vietą visoje sritinių limfmazgių grupėje. Į melanomos zoną sušvirkščiama radioaktyviosios medžiagos, kuri limfagyslėmis pirmiausia nunešama į artimiausią, į sarginį limfmazgį. Specialią kamerą priglaudus prie odos surandama vieta, kurioje ši medžiaga susikaupė. Tai ir yra sarginio limfmazgio (ar kelių limfmazgių, jų gali būti ir daugiau nei vienas) vieta, ties kuria ant odos gydytojas padaro žymę, kad žinotų, kur prapjauti odą ieškant sarginio limfmazgio. Tuomet į tą pačią melanomos zoną sušvirkščiama specialių dažų – juos limfos srovė nuneša į sarginį limfmazgį ir jį nudažo. Chirurgas anksčiau pažymėtoje odos vietoje daro pjūvį ir audinių gilumoje suranda nusidažiusį sarginį limfmazgį ar kelis sarginius limfmazgius. Jie pašalinami – atliekama sarginio limfmazgio biopsija. Limfmazgį patologas ištiria mikroskopu.
Jei sarginiame limfmazgyje melanomos ląstelių nėra, kitų limfmazgių šalinti nereikia, nes neįtikima, kad melanoma išplistų į kitus limfmazgius, nepalietusi jo. Jei sarginiame limfmazgyje nustatoma melanomos ląstelių, likusieji šios zonos (pažasties, kirkšnies ar kitų zonų) limfmazgiai šalinami ir ištiriami mikroskopu.
Atliekant melanomos mikroskopinį tyrimą nustatomi labai svarbūs ligos gydymui parinkti ir ligos prognozei įvertinti rodikliai.
Vienas jų – melanomos storis, įvertinamas pagal Breslau (Breslow) arba melanomos invazijos į odą laipsnis, įvertinamas pagal Klarką (Clark).
Pagal Breslau – tiriant mikroskopu nustatomas melanomos vertikalusis matmuo (storis) tarp epidermio viršutinio sluoksnio iki giliausio melanomos įsiskverbimo gilyn taško: skiriamos melanomos, kurių storis mažesnis nei 1 mm, melanomos, kurių storis 1–4 mm, melanomos, storesnės nei 4 mm.
Pagal Klarką – tiriant mikroskopu nustatoma kuriuos odos sluoksnius apėmusi melanomos invazija. Pagal tai skiriami 5 invazijos laipsniai. Kuo invazijos laipsnis didesnis, tuo labiau vietiškai išplitusi melanoma.
Geriausi gydymo rezultatai pasiekiami, kai melanoma yra plona, t. y. jos storis mažesnis nei 1 mm, arba kai invazijos laipsnis mažas. Tuomet paprastai nieko daugiau daryti nereikia, jei ji jau pašalinta biopsijos metu. Žinoma, tolesni nuolatiniai paciento sveikatos patikrinimai būtini, kad būtų įsitikinama, ar piktybinis procesas nepasikartojo.
Tirdami biopsijos medžiagą mikroskopu patologai įvertina, ar melanoma pažeidė virš jos esantį epidermį, ar yra jo mikroišopėjimų, nes tai reikštų didesnį vietinį melanomos plitimą, didesnę stadiją.
Tiriamas mitozių dažnis, t. y. melanomos ląstelių dalijimosi dažnis, tai, kaip greitai auga melanomos ląstelės. Mažiausiai 1 besidalijanti naviko ląstelė 1mm2 navikinio audinio gali reikšti didesnę stadiją ir didesnę metastazavimo riziką.
Esant išplitusiai, metastazavusiai melanomai patologai dar ištiria, ar yra mutavę melanomos ląstelių kai kurie genai, pavyzdžiui, BRAF genas. Maždaug pusei visų sergančiųjų odos melanoma nustatomos melanomos ląstelių BRAF geno mutacijos. Tokiais atvejais, kai melanomos ląstelių BRAF genas mutavęs, išplitusią, metastazavusią melanomą gydyti taikomi nauji efektyvūs taikinių terapijai skirti vaistai. Šie vaistai melanomos neveikia, jei nėra šio geno mutacijų.
Taigi šis tyrimas yra svarbus, nes nuo jo rezultatų priklauso gydymo parinkimas. Jei melanoma nustatoma anksti, paprastai ji išgydoma sėkmingai. Štai kodėl visuomenės mokymo programos ragina kreiptis į medikus tuoj pat, kai tik pastebimas pakitęs odos darinys. Nuo seno visuomenėje sklando mitas, kad labai pavojinga liesti apgamus. Nemažai žmonių ir šiandien bijo kreiptis į gydytojus, pastebėję apgamų pakitimų ar atsiradusių dėmelių sveikoje odoje. Tačiau patirtis ir moksliniai tyrimai parodė, kad ši baimė nepagrįsta. Priešingai, kuo greičiau gydytojas įvertins pakitimus, tuo didesnė tikimybė, kad liga, jei ji pacientą užklupo, bus nustatyta ankstyvosios stadijos ir sėkmingai išgydyta. Todėl, kaip minėta, retkarčiais patys turime rūpestingai apžiūrėti viso kūno odą, įvertinti, ar neatsirado netaisyklingos formos dėmelių ten, kur anksčiau jų nebuvo, ar nepakito anksčiau buvę apgamai. Pastebėję ką nors įtartino, turime būtinai susitikti su gydytoju.
Jei melanomos diagnozė patvirtinta ir nustatyta, kad navikas jau įsiskverbęs į gilesnius odos sluoksnius, tuomet reikia įsitikinti, ar liga nėra išplitusi už pirminio darinio ribų į sritinius limfmazgius ir toliau. Tam turi būti atlikti papildomi tyrimai, kurie padėtų išgauti tiriamų kūno sričių ir organų vaizdus, įvertinti, ar liga išplitusi.
- Krūtinės ląstos rentgeninis tyrimas
Šis tyrimas atliekamas siekiant įsitikinti, ar nėra ligos išplitimo į plaučius požymių.
- Sritinių limfmazgių, kepenų ir kitų pilvo organų ultragarsinis tyrimas (echoskopija)
Šis tyrimas atliekamas aparatu, vadinamu echoskopu – panaudojant aukšto dažnio garso angas ir kompiuterinę techniką gaunami tiriamos srities vaizdai, matomi echoskopo ekrane. Tyrimu siekiama nustatyti, ar yra metastazių sritiniuose, kituose periferiniuose limfmazgiuose, vidaus organuose.
Tyrimas neinvazyvus, neskausmingas, trunka keletą minučių. Jį atlieka gydytojas radiologas. Tyrimo metu pacientas paprastai guli ant nugaros, tiriamoji kūno sritis ištepama specialiu geliu, kad kontaktas tarp aparato daviklio ir odos būtų glaudesnis. Garso bangų daviklis, prietaisas, panašus į mikrofoną, vedžiojamas tiriamosios kūno dalies paviršiumi. Aukšto dažnio garso bangos, sklisdamos į kūno gilumą, savo kelyje sutinka įvairaus tankio audinių ir, atsimušusios į juos, aidu grįžta į echoskopo kompiuterinę dalį. Tiriamosios kūno dalies audinių vaizdai matomi ekrane, jie analizuojami.
Jei yra padidėjusių sritinių limfmazgių, kontroliuojant ultragarsu plona adata atliekama aspiracinė limfmazgio biopsija, medžiaga ištiriama mikroskopu.
- Kaulų skenavimas naudojant izotopus
Vėžio metastazes kauluose galima aptikti atlikus kaulų scintigrafiją (kitaip skenavimą). Šiam tyrimui atlikti naudojami radioaktyviųjų medžiagų izotopai, kurių kaupimosi organizme vieta – kaulinis audinys. Radioaktyviosios medžiagos tirpalo sušvirkščiama į veną, dažniausiai alkūnės linkyje. Po 2-4 valandų skenuojama. Kraujo srovė medžiagą nuneša į kaulus, juose ji kaupiasi ir skleidžia jonizuojančiąją spinduliuotę, kurią kaulų skenavimo metu registruoja speciali gamakamera. Taip aparatas skenuodamas nuskaito viso kūno kaulų vaizdą. Baigus tyrimą, skenogramose matomas viso skeleto vaizdas. Jei kuriame nors kaule yra vėžio metastazių, jos matomos kaule kaip intensyvūs taškai – mat kaulinis audinys metastazės vietoje sukaupia daug daugiau radioaktyviosios medžiagos nei sveikosios kaulo dalys. Tyrimas jautresnis už paprastą kaulų rentgenografiją, parodo metastazes, kurių dar nematyti retentgeno nuotraukose. Šis tyrimas atliekamas pacientams, kai gydytojas įtaria, kad melanoma gali būti metastazavusi į kaulus.
- Kompiuterinė tomografija (KT)
Ligos išplitimui, t. y. stadijai, nustatyti ar patikslinti naudojama KT. Prieš atliekant tyrimą mažiausiai 4 val. negalima valgyti. Kad KT vaizduose galimi pokyčiai būtų aiškiau matomi ir išmatuojami, t. y. būtų didesnis kontrastas tarp įvairių organų, kas padėtų geriau įvertinti tikrąją situaciją, valandą prieš tyrimą į veną sušvirkščiama kontrastinės medžiagos ar duodama jos išgerti.
Kurios kūno srities ar kelių sričių (pilvo, dubens, krūtinės ląstos, galvos smegenų) KT atlikti, rekomenduoja paciento gydytojas. Atlikus KT gaunami ir kompiuterinės įrangos ekrane matomi bei į kompiuterio atmintį įrašomi skersiniai tiriamos kūno dalies rentgeno vaizdai, t. y. serija lyg kas pusę ar kas 1 cm skersai „supjaustyto” kūno vaizdų. Tik šiuo atveju „pjūvius” atlieka KT rentgeno spindulių pluoštas. Gydytojas, kompiuterio ekrane apžiūrėdamas ir įvertindamas visus paeiliui vienas paskui kitą einančių „pjūvių” vaizdus, tiksliai nustato, ar tiriamosios srities organuose (plaučiuose, kepenyse, galvos smegenyse ar kitur) yra melanomos metastazių. Tyrimas neskausmingas, atliekamas pacientui gulint ant KT įrangos gulto. Ramiai išgulėti reikia 30-40 minučių. Po tyrimo pacientas gali eiti namo.
- Branduolinio magnetinio rezonanso tomografija (BMRT)
BMR įrenginys generuoja stiprų magnetinį lauką, kuris sąveikauja su organizme esančiais vandenilio branduoliais. Sužadinti vandenilio branduoliai skleidžia atitinkamą signalą, kuris sugaunamas specialiais imtuvais ir apdorojamas kompiuteriu. Kompiuteris suformuoja dvimatį arba trimatį tiriamosios kūno dalies vaizdą. Šis tyrimo metodas labai tinka tirti audinius, turinčius daug vandens, vadinasi, ir vandenilio, pavyzdžiui, galvos smegenis, minkštuosius audinius. BMRT tyrimas gali būti panaudojamas ir melanomos atveju.
Atlikus tyrimą, gaunama, panašiai kaip kompiuterinės tomografijos atveju, serija tiriamosios kūno srities skersinių vaizdų. Radiologas nagrinėja kiekvieno „sklerspjūvio” vaizdą ir mato, ar yra melanomos metastazių, nustato tikslią jų vietą, dydį ir kitus parametrus. Kad vaizduose būtų stipresnis kontrastas tarp audinių, gali būti panaudojamos kontrastinės medžiagos kaip ir KT atveju.
BMRT tyrimas yra mažiau, palyginti su KT tyrimu, patogus pacientui – pirmiausia jo trukmė ilgesnė, kartais net iki valandos laiko. Be to, tiriamasis turi gulėti ant nugaros tam tikrame cilindre, kas neretai sukelia nerimą ir baimę. Tyrimo metu girdimas didelis triukšmas, skleidžiamas BMRT įrenginio – jam nuslopinti naudojamos specialios ausinės. Kadangi BMRT įrenginys generuoja stiprų magnetinį lauką, tyrimo negalima atlikti, jei paciento organizme yra metalinių daiktų, pavyzdžiui, širdies stimuliatorius, metalinės kabutės, kuriomis kažkada atliktos operacijos metu buvo susiūti audiniai, ir kt. • Pozitronų emisijos tomografija (PET)
Atliekama siekiant nustatyti naviko išplitimą. Naviko ląstelėse vyksta aktyvesnė nei sveikose medžiagų, ypač gliukozės, apykaita. Šis reiškinys panaudojamas navikams ar metastazėms nustatyti. PET skenavimui atlikti dažniausiai naudojamas radionuklidas 18-fluordeoksigliukozė – gliukozės ir radioaktyviojo fluoro (18F) junginys. Šios medžiagos sušvirkščiama į kraują. Medžiaga kaupiasi tose organizmo vietose, kuriose suaktyvėjusi medžiagų apykaita, t. y. ten, kur sunaudojama daugiau gliukozės, pavyzdžiui, navike ar jo metastazėse. Čia radionuklidai iš atomų branduolių atpalaiduoja pozitronus, kurių skleidžiamus signalus registruoja gamakamera. Atliekant PET, matomos visos organizmo vietos (atliekamas viso kūno skenavimas), kuriose pagreitėjusi medžiagų apykaita ir kaupiasi gliukozė.
PET yra naujausias radiologijoje tyrimo metodas, bet nėra rutininis. Jis taikomas, kai visi kiti atlikti tyrimai gydytojui neduoda aiškaus atsakymo dėl ligos diagnozės ar išplitimo.
Kraujo tyrimai
Tai nėra tie tyrimai, kuriais vadovaujantis nustatoma melanomos diagnozė. Atliekami bendrieji hematologiniai bei biocheminiai kraujo tyrimai bendrajai sveikatos būklei įvertinti. Šie tyrimai parodo kraujo forminių elementų (leukocitų, eritrocitų, trombocitų) kiekio pakitimus bei vidaus organų (inkstų, kepenų) veiklą.
Tačiau jei kalbama apie išplitusą, metastazavusią melanomą, atliekamas fermento laktatdehidrogenazės (LDG) lygio kraujo serume tyrimas – padidėjęs LDH lygis yra ženklas, kad melanomos eiga agresyvi, ligos gydymas sudėtingesnis.
Vėžio žymuo S100 B aptinkamas daugelyje melanomos ląstelių. Jo lygis padidėja jau tada, kai melanoma plinta, bet dar nėra kitų plitimo požymių. Tyrimas atliekamas ir stebint gydymo eigą – efektyvaus gydymo eigoje padidėjęs žymens lygis mažėja.
Kaip minėta, piktybiniai navikai išplinta ir į kitus, net į toli nuo pirminio židinio esančius kūno organus, sutrikdydami jų veiklą, sukeldami labai rimtų sveikatos problemų.
Piktybiniai navikai iš vietos, kurioje prasidėjo, gali plisti 3 keliais:
- per artimiausią kontaktą su greta esančiais audiniais – įauga į juos; toliau plisdamas gali apimti ir aplinkinius organus
- per limfinę sistemą – nuo pirminio židinio atitrūkusios piktybinio naviko ląstelės limfagyslėmis patenka į artimiausius sritinius limfmazgius, kuriuose sulaikomos, pradeda daugintis, limfmazgiuose vystosi vėžio metastazės, jie padidėja, laikui bėgant gali suaugti į vieną konglomeratą. Per limfinę sistemą vėžio ląstelės gali būti nunešamos ir į toli nuo pirminio židinio esančius kūno organus, kuriuose taip pat formuojasi vėžio metastazės.
- per kraują – nuo pirminio židinio atitrūkusios vėžio ląstelės kraujagyslėmis kraujo srove nunešamos į kitus tolimus organus, ten prigyja, dauginasi, formuojasi vėžio metastazės.
Metastazių ląstelės yra to paties tipo kaip ir pirminio naviko židinio. Pavyzdžiui, jei melanoma išplito į plaučius ir juose susiformavo metastazės, tai metastazių ląstelės bus tokios pat kaip ir pirminio melanomos židinio. Tai bus melanomos metastazės plaučiuose, bet ne plaučių vėžys.
Nustatyti piktybinio naviko išplitimą, t. y. nustatyti jo stadiją, yra labai svarbu, nes tai padeda parinkti patį tinkamiausią paciento gydymą, numatyti ligos eigą, prognozę, galimybę pasveikti.
Ligos išplitimui, t. y. stadijai, apibūdinti naudojama priemonė – simbolių TNM sistema. T – angliško žodžio tumor (navikas) santrumpa, N – žodžio node (limfmazgis) santrumpa, M – žodžio metastasis (metastazė) santrumpa.
Piktybinius navikus pirmasis pagal TNM sistemą suklasifikavo ir šią klasifikaciją toliau plėtojo prancūzas Pierre Denoix 1943-1952 metais. Nuo 1950 m. iki dabar Tarptautinė kovos prieš vėžį organizacija.(angl. International Union Against Cancer; UICC), bendradarbiaudama su Pasaulio sveikatos organizacija, kitomis institucijomis, vadovaudamasi onkologijos mokslo pasiekimais, rengia, plėtoja, papildo, tikslina piktybinių navikų pagal TNM sistemą klasifikaciją. 2010 m. UICC išleido jau septintąją piktybinių navikų klasifikacijos pagal TNM sistemą redakciją. Tikslus, pagal visiems vienodas taisykles piktybinių navikų anatominio išplitimo apibūdinimas ir klasifikavimas labai svarbus dėl to, kad padeda įvairių šalių gydytojams bendradarbiauti gydant vėžį, vertinant gydymo rezultatus, rengiant gydymo standartus, mokslinėje veikloje.
Piktybinių navikų stadijavimą pagal TNM sistemą savo praktikoje naudoja ir Lietuvos gydytojai.
Paprastai skiriamos 4 piktybinių navikų stadijos. Maži ar neišplitę už organo ribų navikai – pirma arba antra stadija, išplitę į gretimas struktūras – trečia, išplitę į kitus, toli nuo pirminio židinio esančius organus navikai – ketvirta stadija. Nulinei stadijai priklauso navikai, vadinami carcinoma in situ (vėžys vietoje), t. y. čia piktybinis procesas yra tik pačiose ląstelėse, nepereina jų ribų, todėl negali būti išplitęs į sritinius limfmazgius bei metastazavęs į kitus organus.
Piktybinių navikų išplitimo (stadijos) nustatymo principas pagal TNM sistemą pagrįstas simbolių T, N ir M reikšmių įvertinimu atliekant atitinkamą kiekvieno paciento ištyrimą. Atliekant tyrimus nustatoma:
- kokios apimties (dydžio) yra pirminis navikas (vėžys) – T
- ar yra pirminio naviko metastazių sritiniuose limfmazgiuose – N
- ar yra šio naviko (vėžio) metastazių kitose kūno srityse, kituose organuose – M
Simbolio T galimos reikšmės, priklausomai nuo naviko apimties, gali būti žymimos Tis (is – in situ – liet. piktybinio naviko vietoje trumpinys), T1, T2, T3, T4, metastazių sritiniuose limfmazgiuose buvimas bei apimtis gali būti žymima N0, N1, N2, N3, metastazių kituose organuose, esančiuose toli nuo pirminio naviko, reikšmės gali būti M0 ir M1.
Priklausomai nuo tyrimų duomenų, kiekvieno šių simbolių reikšmė pažymima pridedant prie simbolio atitinkamus skaičius.
Tokiu būdu atlikus visus reikiamus paciento tyrimus, kiekvienu konkrečiu piktybinio naviko atveju gaunama T, N ir M reikšmių kombinacija, trumpa naviko išplitimo schema, t. y. ligos stadija.
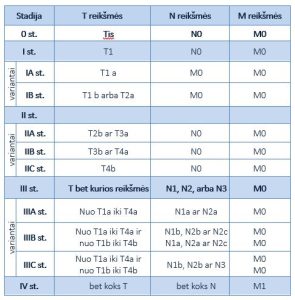
MELANOMOS STADIJOS
Aprašytu principu naudojamasi nustatant ir odos melanomos išplitimą, t. y. stadiją.
Melanomos naviko apimčiai T (storiui, įsiskverbimo į odą gyliui) nustatyti labai svarbūs biopsijos rezultatai, ligos išplitimas nustatomas atliekant kitus reikiamus aukščiau aprašytus tyrimus.
I ir II stadijos melanomos atveju metastazių nėra sritiniuose limfmazgiuose (N0), taip pat nėra tolimųjų metastazių (M0) kituose organuose.
- stadijos melanomos atveju į procesą įtraukti sritiniai limfmazgiai (N>N0), nėra tolimųjų metastazių (M0), kartais liga apibūdinama kaip vietinio išplitimo liga.
- stadijos melanomos atveju yra tolimųjų metastazių M1, melanoma apibūdinama kaip metastazinė liga, išplitusi melanoma. Melanoma išplitusi už pirminio židinio ir regioninių limfmazgių ribų į kitus tolimus organus, tokius kaip plaučiai, kepenys, smegenys, ar į tolimas nuo pirminio melanomos židinio odos, poodžio ar limfmazgių sritis. Esant šiai ligos stadijai pirminis melanomos židinys paprastai yra storas, būna pažeisti ir sritiniai limfmazgiai.
Terminas – išplitusi melanoma – naudojama apibūdinti situaciją, kai liga pernelyg išplitusi gydyti chirurgiškai, kai reikalingas sisteminis gydymas. Ši sąvoką taikoma esant IV stadijos melanomai ir III stadijos neoperabiliems melanomos atvejams.
Kai liga išplitusi, metastazavusi (IV stadija), metastazių lokalizacija (kuriame organe metastazė yra) ir aptiktas padidėjęs fermento laktatdehidrogena- zės (LDG) lygis kraujo serume leidžia išskaidyti kategorijos M1 reikšmę dar į 3 reikšmes – M1a, M1b, M1c. Šios 3 kategorijos susijusios su skirtingomis ligos eigos prognozėmis – M1a atveju santykinai prognozė geresnė, palyginti su M1b ar M1c atveju.
Melanomos naviko apimties (T) galimos reikšmės
T reikšmės įvertinamos pašalinus ir mikroskopiškai ištyrus naviką.
Tis – melanoma in situ. Tai reiškia, kad melanoma yra tik pačiuose melano- cituose, procesas nepažeidęs išorinės ląstelės membranos, neišplitęs už jų ribų, metastazių būti negali.
Tx – tai tie atvejai, kai negalima įvertinti melanomos storio ir/ar išopėjimo, arba negalima nustatyti, kur yra pirminis navikas.
T1 – melanomos naviko storis mažesnis nei 1 mm.
Pagal mitozių dažnį ir mikroišopėjimo buvimą ar nebuvimą (aprašyta aukščiau) T1 kategorija gali būti išskaidyta į:
T1a – melanomos storis mažesnis nei 1 mm, nėra mikroišopėjimo, mitozių dažnis mažesnis nei 1 mitozė 1-ame mm2 navikinio audinio.
T1b – melanomos storis mažesnis nei 1 mm, yra mikroišopėjimas ir/arba mitozių dažnis didesnis nei 1 mitozė 1-ame mm2 .
T2 – melanomos storis tarp 1 ir 2 mm.
T2a – melanomos storis tarp 1 ir 2 mm, mikroišopėjimo nėra.
T2b – melanomos storis tarp 1 ir 2 mm, yra mikroišopėjimas.
T3 – melanomos storis tarp 2 ir 4 mm.
T3a – melanomos storis tarp 2 ir 4 mm, mikroišopėjimo nėra
T3b – melanomos storis tarp 2 ir 4 mm, yra mikroišopėjimas.
T4 – melanoma storesnė nei 4 mm.
T4a – melanoma storesnė nei 4 mm., mikroišopėjimo nėra.
T4b – melanoma storesnė nei 4 mm., yra mikroišopėjimas.
Sritinių limfmazgių (N) galimos reikšmės
Kurie limfmazgiai yra sritiniai, priklauso, nuo to kurioje kūno vietoje yra pirminis odos melanomos židinys. Jei, pavyzdžiui, melanoma yra žasto odoje, sritiniai bus tos pačios pusės pažasties limfmazgiai.
N0 – melanomos metastazių sritiniuose limfmazgiuose nėra.
Nx – sritinių limfmazgių įvertinti neįmanoma.
N1 – melanomos metastazė yra viename sritiniame limfmazgyje.
N2 – melanomos metastazių yra 2 ar 3 sritiniuose limfmazgiuose arba melanoma metastazavusi į odą netoliese, 2 cm atstumu nuo pirminės melanomos (tie nauji židiniai gretimose odos srityse vadinami melanomos satelitais) arba metastazės yra kelyje į artimuosius limfmazgius, nutolusios daugiau nei 2 cm nuo pirminio židinio, bet jų dar nepasiekusios. Variantai:
N2a – sritiniuose limfmazgiuose yra melanomos mikrometastazių (nustatomos tiriant mikroskopu).
N2b – sritiniuose limfmazgiuose yra melanomos makrometastazių (ne tik nustatomos mikroskopu, bet ir apčiuopiamos).
N2c – melanomos satelitų arba metastazių yra kelyje į artimuosius limfmazgius
N3 – melanomos metastazių yra 4 ar didesniame skaičiuje sritinių limfmaz- gių arba metastaziniai limfmazgiai sudaro konglomeratą (suaugę tarpusavyje), arba yra melanomos satelitų, turinčių metastazių sritiniuose limfmazgiuose.
tolimųjų metastazių (M) galimos reikšmės
M0 – tolimųjų metastazių nėra, laktatdehidrogenazės (LDH) lygio padidėjimo kraujo serume nėra.
Mx – tolimųjų metastazių įvertinti neįmanoma.
M1 – yra tolimųjų metastazių.
M1a – yra melanomos metastazių toli nuo pirminio židinio esančiose odos srityse, poodyje arba toli esančiuose limfmazgiuose. LDH lygis normalus.
M1b – yra melanomos metastazių plaučiuose. LDH lygis normalus.
M1c – yra melanomos metastazių bet kuriuose kituose vidaus orgauose, LDH lygis normalus arba tolimųjų metastazių yra bet kuriame organe ir LDH lygis padidėjęs.
TNM kategorijų reikšmių grupavimas į melanomos stadijas
Ištyrus odos melanoma sergantį pacientą ir nustačius kategorijų T, N, M reikšmes, liga, vadovaujantis TNM sistema, priskiriama vienai ar kitai stadijai, atitinkančiai gautų reikšmių variantą.
Kai tik pacientui nustatoma odos melanomos diagnozė ir ligos stadija, multidisciplininė gydytojų komanda aptaria konkrečią kiekvieno paciento klinikinę situaciją ir rekomenduoja atitinkamą gydymą. Į multidisciplininės gydytojų komandos, sprendžiančios melanomos gydymo klausimus, sudėtį įeina odos ligų gydytojas (dermatologas), chirurgas, onkologas chemoterapeutas, onkologas radioterapeutas, radiologas (gydytojas, atliekantis radiologinius tyrimus ir įvertinantis jų rezultatus), kartais gydytojas patologas (tiriantis audinius mikroskopu)
ir pagal reikalą kitų specialybių gydytojai.
Priklausomai nuo klinikinės situacijos – melanomos išplitimo laipsnio (stadijos) ir kitų svarbių veiksnių gali būti rekomenduojamas atitinkamas gydymas:
- Chirurgija
- Imunoterapija
- Taikinių terapija
- Chemoterapija
- Radioterapija
Ankstyvosios stadijos melanomos atvejais dažnai efektyvus yra vien chirurginis gydymas, bet esant labiau išplitusiai melanomai reikalingas ir kitoks gydymas. Kartais reikia panaudoti kelis gydymo metodus.
Kokiu metodu bus gydomas pacientas, labiausiai priklauso nuo ligos stadijos. Įvertinama ir naviko lokalizacija (kurioje kūno vietoje yra odos melanoma) bei bendroji paciento sveikatos būklė.
0 stadija
Esant šiai stadijai melanoma nėra invazinė, neprasiskverbusi į gilesnius odos sluoksnius, ji yra tik epidermyje esančiuose melanocituose, nepažeidusi jų išorinės membranos. Šios stadijos melanoma paprastai gydoma chirurginiu būdu. Chirurginės operacijos esmė – atliekama vadinamoji plati naviko ekscizija. 0 stadijos melanomos atveju drauge su melanoma pašalinamas ir 0,5 cm pločio iš visų pusių aplink melanomą esančios sveikos odos kraštas. Visa operacijos medžiaga ištiriama mikroskopiškai. Kartais nustatoma, kad drauge pašalintoje sveikoje odoje yra melanomos ląstelių, tuomet atliekamas dar platesnio sveikos odos krašto pašalinimas.
Plati naviko ekscizija skiriasi nuo ekscizinės biopsijos tuo, kad atliekant plačią eksciziją šalinamas platesnis nei ekscizinės biopsijos metu sveikos odos kraštas, nes diagnozė jau būna žinoma. Kuo melanoma storesnė, tuo platesnis sveikų audinių kraštas šalinamas.
I stadija
Šios stadijos melanoma gydoma chirurginiu būdu atliekant plačią naviko eksciziją – su naviku pašalinamo iš visų pusių aplink melanomą esančio sveikos odos krašto plotis gali svyruoti priklausomai nuo melanomos storio ir vietos, bet negali būti platesnis kaip 2 cm. Platesnio nei 2 cm audinių krašto pašalinimas apsunkina žaizdos gijimą ir neprisideda prie geresnės ligos prognozės.
Kartais esant šios stadijos melanomai rekomenduojama atlikti sarginio limfmazgio biopsiją, ypač kai yra I B jos stadija ar yra kitų charakteristikų, dėl kurių, tikėtina, galimas išplitimas į limfmazgius.
Jei sarginiame limfmazgyje aptinkama melanomos ląstelių, melanomos stadija keičiama į III, rekomenduojama pašalinti ir kitus šios zonos limfmazgius. Kartais gali būti rekomenduojamas dar ir papildomas gydymas interferonu.
II stadija
Šios stadijos melanoma taip pat gydoma chirurginiu būdu atliekant plačią naviko eksciziją – su naviku pašalinamo iš visų pusių aplink melanomą esančio sveikos odos krašto plotis gali svyruoti priklausomai nuo melanomos storio ir vietos, bet negali būti platesnis kaip 2 cm. Jei melanoma atitinka II B stadiją, gali būti rekomenduojamas papildomas gydymas interferonu.
Melanomos šalinimo operacijos metu taip pat rekomenduojama ir sarginio limfmazgio biopsija.
Jei sarginiame limfmazgyje aptinkama melanomos ląstelių, melanomos stadija keičiama į III, rekomenduojama pašalinti ir kitus šios zonos limfmazgius, gali būti rekomenduojamas papildomas gydymas interferonu.
III stadija
III stadijos ligos diagnozavimo metu melanomos ląstelės jau būna pasiekusios sritinius limfmazgius. Tai yra vietiškai išplitusi melanoma.
Paprastai atliekama plati melanomos ekscizija, kaip ir ankstyvesnių stadijų melanomos atvejais, drauge operacijos metu šalinami ir sritiniai limfmazgiai.
Siekiant sumažinti melanomos atsinaujinimo riziką, prailginti laikotarpį iki jos atsinaujinimo, po operacijos gali būti taikomas gydymas interferonu.
Kitas pasirinkimas – pašalintų limfmazgių srities radioterapija, ypač kai daugelyje limfmazgių buvo aptikta melanomos ląstelių.
Tais atvejais, kai operacinis gydymas negalimas, papildomo gydymo metodai būtų taikinių terapija, naujausia imunoterapija, chemoterapija ar jų deriniai.
IV stadija
Esant šios stadijos melanomai jau diagnozės nustatymo metu ligos metastazių aptinkama tolimuose limfmazgiuose ar vidaus organuose. Tai yra išplitusi, metastazavusi melanoma. Pati odos melanoma ar padidėję sritiniai limfmazgiai gali būti šalinami chirurginiu būdu arba taikoma jų radioterapija. Metastazės vidaus organuose kartais gali būti pašalintos ir chirurginiu būdu, jei jų nėra daug, jei jos prieinamos pašalinti.
Kai liga metastazavusi ir metastazių pašalinti neįmanoma, jas paveikti ir ligą gydyti gali būti taikoma radioterapija, imunoterapija, taikinių terapija, chemoterapija.
Pastaraisiais metais atsirado naujesnių išplitusios, metastazavusios melanomos gydymo galimybių – naujų imunoterapijos bei taikinių terapijos vaistų, efektyvesnių nei chemoterapiniai.
Beveik pusei visų sergančiųjų melanomos ląstelių BRAF genas būna mutavęs (pakitęs). Jei šis genas mutavęs, išplitusi melanoma gydoma taikant taikinių terapiją.
Imunoterapija naujausiais vaistais gali būti taikoma nepriklausomai, ar melanomos BRAF genas mutavęs, ar ne. Imunoterapija netaikoma vienu metu su taikinių terapija.
Chemoterapija ir radioterapija išplitusiai melanomai gydyti gali būti taikoma paliatyviuoju tikslu, siekiant sumažinti varginančius simptomus.
Pacientams, sergantiems išplitusia melanoma, verta pagalvoti apie dalyvavimą klinikiniuose tyrimuose, kur jie galėtų būti gydomi pačiais naujausiais vaistais, tiriamais šiuose tyrimuose.
Atsinaujinusi melanoma
Atsinaujinusios po ankstesnio gydymo melanomos gydymas priklauso nuo pradinės melanomos stadijos, jau taikyto gydymo, vietos, kurioje melanoma atsinaujino, ir kitų veiksnių.
Melanoma gali atsinaujinti odoje netoli buvusios pirminio naviko vietos, kartais net operacijos rando srityje. Apskritai vietiškai odoje atsinaujinusi melanoma gydoma chirurginiu būdu, panašiai kaip ir pirminė melanoma. Priklausomai nuo naviko storio ir vietos, gali būti taikomi ir kiti gydymo metodai – radioterapija, chemoterapija, terapija interferonu, interleukinu-2, imunoterapija naujais vaistais, taikinių terapija.
Jei pirminio gydymo metu nebuvo pašalinti sritiniai limfmazgiai, melanoma gali pasireikšti juose. Atliekamas chirurginis jų pašalinimas, kartais derinamas su radioterapija ir gydymu interferonu. Jei limfmazgių pašalinti negalima, atliekama jų radioterapija, gali būti taikoma imunoterapija, taikinių terapija ar chemoterapija.
Melanoma gali progresuoti tolimose nuo naviko kūno srityse ir organuose, dažniausiai plaučiuose, kepenyse, kauluose, smegenyse. Gydymas panašus į IV stadijos melanomos gydymą.
Viena metastazė galvos smegenyse gali būti pašalinta chirurginiu būdu, jei jų daugiau, gali būti taikoma radioterapija, sisteminė imunoterapija, taikinių terapija ar chemoterapija.
Sergantiesiems, kuriems melanoma atsinaujino, pradėjo progresuoti, verta pagalvoti apie dalyvavimą klinikiniuose tyrimuose.
Melanomos gydymu imunoterapiniais vaistais siekiama suaktyvinti paciento imuninę sistemą efektyviau atpažinti ir suardyti piktybines ląsteles.
Imuninės sistemos „kontrolės punktų” inhibitoriai (slopikliai) (angl. Immune checkpoint inhibitors) yra vieni iš naujesnių, daug žadančių vaistų metastazavusiai melanomai gydyti.
Labai svarbi sveiko organizmo imuninės sistemos savybė yra jos gebėjimas susilaikyti ir neužpulti, nepažeisti savo kūno sveikų ląstelių. Ji tai daro panaudodama tam tikras baltymų molekules, esančias ant imuninės sistemos ląstelių, vadinamuosius „kontrolės punktus”. Jie veikia kaip filtrai ar stabdžiai, kad imuninis atsakas į organizmui priešiškus veiksnius būtų pakankamas šiuos veiksnius sunaikinti, bet ne pernelyg audringas, kad sužalotų ir sveikas kūno ląsteles. Melanomos ląstelės kartais naudojasi šiais „kontrolės punktais”, kad išvengtų imuninės sistemos atakos. Vaistai, kurių taikiniai yra imuninės sistemos T ląstelių baltymai PD-1, CTLA-4, sulaikantys T ląsteles nuo kūno ląstelių atakos, blokuoja šiuos baltymus („kontrolės punktus”) ir taip paskatina imuninės sistemos veikimą prieš melanomos ląsteles. Dėl to melanomos židinys (-iai) mažėja, susitraukia.
Ipilimumabo (jo taikinys yra CTLA-4 baltymas), pembrolizumabo, nivolumabo (jų taikinys yra PD-1 baltymas) naudojimas išplitusiai melanomai gydyti patvirtintas Europos Sąjungoje, taip pat ir Lietuvoje. Lietuvoje šie vaistai dar nekompensuojami.
Kitaip tariant, šie vaistai pašalina imuninės sistemos stabdžius, todėl kartais imuninė sistema gydymo šiais vaistais metu veikia ne tik melanomą, bet gali pradėti atakuoti ir sveikas organizmo ląsteles – išsivysto gana sunkūs šalutiniai poveikiai, susiję su plaučių, žarnyno, kepenų ar kitų organų pažeidimu. Jei tokie šalutiniai poveikiai pasireiškia, tenka gydymą šiais vaistais nutraukti ir slopinti imuninę sistemą taikant ją slopinančius vaistus.
Citokinai yra paties organizmo nedideliais kiekiais pagaminami baltymai, natūraliai skatinantys imuninę sistemą. Dirbtiniu būdu pagamintų citokinų, tokių, kaip interferonas alfa ir interleukinas-2 (IL-2) taikymas gali padėti 10-20 % sergančiųjų III ir IV stadijos liga – melanomos židiniai susitraukia, sumažėja.
Šalutiniai šių vaistų poveikiai panašūs į gripo simptomus – pakyla kūno temperatūra, krečia drebulys, skauda galvą, vargina silpnumas, mieguistumas, sumažėja kraujo forminių elementų.
Interleukinas-2, ypač kai naudojamos didelės jo dozės, gali sukelti skysčių kaupimąsi organizmo audiniuose. Dėl šių ir kitų galimų šalutinių poveikių gydymas didelėmis interleukino-2 dozėmis atliekamas tik tose ligoninėse, kurios turi didelę gydymo šiuo metodu patirtį.
Kuo melanoma storesnė, tuo daugiau tikimybės, kad melanomos ląstelių yra ir kitose kūno vietose. Net jei atrodo, kad visas melanomos židinys buvo chirurgiškai pašalintas, organizme gali būti likusių melanomos ląstelių. Interferonas alfa gali būti taikomas kaip pagalbinis, adjuvantinis gydymas siekiant užkirsti kelią šioms ląstelėms daugintis, augti ir plisti. Gydymas interferonu alfa gali atitolinti ligos atkrytį, bet dar nėra aišku, ar pagerėja pacientų išgyvenamumas. Kad interferono alfa poveikis būtų efektyvus, reikia naudoti dideles jo dozes, tačiau ne visi pacientai tai pakelia dėl išsivystančių šalutinių poveikių – ryškių, panašių į gripą simptomų, poveikio širdžiai ar kepenims.
Taikinių terapija atliekama vaistais, kurie blokuoja piktybinių ląstelių augimą ir plitimą veikdami jų specifinių baltymų molekules (molekulinius taikinius), dalyvaujančias piktybinių ląstelių dauginimosi, augimo, metastazavimo procesuose. Mokslininkai šias specifines molekules, kurias siekiama paveikti, vadina taikiniais, todėl gydymas vadinamas taikinių terapija.
Šie taikiniai yra ląstelės paviršiuje esantys tam tikri baltymai (dažnai vadinami receptoriais) ir jos viduje esantys tam tikri baltymai. Pastarieji susiję su signalų, valdančių svarbiausias ląstelės funkcijas, tokias kaip dalijimasis, augimas, atsakas į išorinį specifinį stimuliavimą ir kt., perdavimu.
Piktybinėse ląstelėse šių taikinių, pavyzdžiui, ląstelių paviršiuje, būna daug daugiau arba ląstelių viduje jie būna pakitę, todėl signalų perduodama daug daugiau, ląstelės pradeda nekontroliuojamai daugintis ir augti.
Blokuodama signalus, kurie skatina vėžio ląstelę augti ir nekontroliuojamai daugintis, taikinių terapija gali padėti sustabdyti piktybinių ląstelių dauginimąsi, plitimą ir net paskatinti jų žūties procesą.
Taikinių terapija nuo įprastinės chemoterapijos ir skiriasi tuo, kad veikia konkrečius molekulinius piktybinės ląstelės taikinius (baltymus), o standartinė chemoterapija veikia visas greitai besidalijančias piktybines ir normalias ląsteles. Taikinių terapijos poveikis citostatinis, t. y. blokuojamas naviko ląstelių dalijimasis ir augimas, o standartinės chemoterapijos poveikis yra citotoksinis, t. y. piktybinės ląstelės nužudomos, sunaikinamos. Kartais chemoterapija nepaveikia piktybinio naviko, o taikinių terapijos vaistai tą patį naviką veikia efektyviai.
Ne visi piktybiniai navikai turi tuos pačius taikinius. Jie nustatomi atliekant konkretaus paciento naviko tyrimą, tuomet parenkamas atitinkamas vaistas, blokuojantis tą taikinį. Taikinių terapijos vystymasis yra perspektyvus būdas individualizuoti kiekvieno sergančiojo gydymą.
Dalies piktybinių navikų ląstelių nekontroliuojamas augimas susijęs su ląstelių genų mutacijomis.
Sveikose ląstelėse signalai iš ląstelės išorės per jos membraną (receptorius) link branduolio perduodami griežtai reguliuojamu ląstelės vidiniu signalinio perdavimo keliu. Signalinį perdavimo kelią sudaro grandinė baltymų molekulių (galimų taikinių). Kai pirmoji signalinio kelio molekulė gauna signalą, ji aktyvina kitą kelio molekulę. Šis procesas kartojasi, kol sužadinama paskiausia molekulė ir signalas pasiekia ląstelės branduolį. Į signalą ląstelė atsako, pavyzdžiui, pasidalydama.
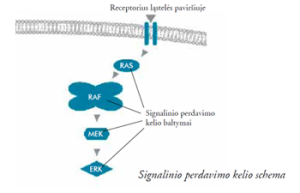
Pav. Receptorius ląstelės paviršiuje
Sutrikdytas vidinis signalinio perdavimo kelias vaidina svarbų vaidmenį vystytis melanomai ir yra svarbus terapijos taikinys.
Sveikų ląstelių BRAF genas gamina BRAF baltymą, kuris dalyvauja vidiniame signaliniame kelyje perduodant signalus į branduolį joms daugintis ir augti. Dalies kai kurių piktybinių navikų šis genas yra mutavęs, todėl jis gamina mutavusį BRAF baltymą, dėl ko sutrinka signalinis kelias, suaktyvėja signalų perdavimas, nulemiantis nekontroliuojamą ląstelių dalijimąsi.
Daugiau nei pusės visų sergančiųjų odos melanoma jos ląstelėse nustatomos BRAF geno mutacijos, 90 % iš jų yra BRAF V600E mutacija (ženklai V600E pažymi mutacijos sritį gene, gali būti ir V600K, V600M ir kt. mutacijų). Mutavęs melanomos ląstelės BRAF genas gamina ir mutavusius baltymus, dalyvaujančius signaliniame perdavimo kelyje ir sutrikdančius signalų perdavimą – signalų ląstelei dalytis ir augti perduodama daug daugiau.
Tokiais atvejais, kai melanomos ląstelių BRAF genas mutavęs, išplitusiai, metastazavusiai melanomai gydyti taikomi nauji efektyvūs taikinių terapijai skirti vaistai. Ankstyvųjų stadijų melanoma pašalinama chirurginiu būdu, todėl ir esant mutavusiam BRAF genui taikinių terapija nenaudojama, nes nebelieka taikinio, jis pašalintas. Taikinys atsiranda, jei melanoma progresuoja, t. y. metastazuoja ar iškart nustatoma išplitusi IV stadijos melanoma, kurios BRAF genas mutavęs .
Taikinių terapijos vaistai melanomos neveikia, jei nėra BRAF geno mutacijų. Tada sergantiesiems metastazavusia melanoma gydyti gali būti taikoma chemoterapija, radioterapija, interferonas, interleukinas-2, nauji imunoterapijos vaistai.
Taigi išplitusios, metastazavusios melanomos atvejais tyrimas, ar mutavęs jos BRAF genas, yra svarbus, nes nuo jo rezultatų priklauso gydymo parinkimas. Tyrimą atlieka patologai ar specializuotos molekulinės diagnostikos laboratorijos darbuotojai, panaudodami tą pačią biopsijos ar operacijos metu gautą medžiagą.
BRAF inhibitoriai (slopikliai)
Pacientams, sergantiems metastazavusia melanoma, kurios BRAF genas mutavęs, BRAF inhibitoriai sumažina navikų apimtis ir sustabdo ligos plitimą. Šių vaistų taikinys – mutavęs BRAF baltymas, signalizuojantis melanomos ląstelėms greitai dalytis ir augti. Jie mutavusį baltymą slopina ir prailgina laiką, kol metastazės vėl pradeda augti, pacientai išgyvena ilgiau.
Šiuo metu Europos Sąjungoje, taip pat ir Lietuvoje patvirtintas išplitusios melanomos esant nustatytai V600 mutacijai gydymas BRAF inhibitoriais dabrafenibu ar vemurafenibu. Gydymas šiais vaistais Lietuvoje kompensuojamas nuo 2015 metų.
Vaistai yra tablečių pavidalo. Apie vaistų vartojmą, dozę, tikėtinus šalutinius poveikius pacientus informuoja gydytojas.
Dažniausi šalutiniai poveikiai yra odos sustorėjimas, galvos skausmas, sąnarių skausmas, karščiavimas, plaukų slinkimas, bėrimai, niežulys, jautrumas saulei, pykinimas.
Retesni, bet labiau varginantys šalutiniai poveikiai susiję su širdies darbo ritmo sutrikimu, kepenų problemomis, inkstų funkcijos sutrikimu, ryškiomis alerginėmis reakcijomis, odos, akių pažeidimu, gliukozės lygio kraujyje padidėjimu. Vartojant šiuos vaistus dažnai išsivysto odos plokščiųjų ląstelių vėžys, kuris išgydomas jį pašalinant chirurgiškai.
Gydant šiais vaistais paciento sveikata nuolat stebima gydytojų.
MEK inhibitoriai (slopikliai)
MEK baltymas yra to paties signalinio perdavimo kelio komponentas. Kai gydant vaistais blokuojamas mutavęs BRAF baltymas, signalai, apeidami užblokuotą vietą gali būti perduodami per MEK baltymą, melanomos ląstelės vėl dauginasi nekontroliuojamai. Vaistai, MEK inhibitoriai, blokuoja MEK baltymą, stabdo melanomos ląstelių augimą.
Šiuo metu Europos Sąjungoje, taip pat ir Lietuvoje patvirtintas išplitusios melanomos esant nustatytai V600 mutacijai gydymas MEK inhibitoriais trametinibu ar kobimetinibu. Lietuvoje šie vaistai nekompensuojami.
MEK inhibitoriai yra tabletės. Dažniausi šalutiniai poveikiai yra bėrimai, pykinimas, viduriavimas, audinių pabrinkimas, jautrumas saulei.
Retesni, bet labiau varginantys šalutiniai poveikiai susiję su vaistų poveikiu širdžiai, kraujavimu, plaukų nuslinkimu, regėjimo sutrikimu, plaučių problemomis, odos infekcija.
BRAF ir MEK slopiklių derinys
Išplitusią melanomą, esant nustatytai V600 mutacijai, gydyti gali būti taikoma monoterapija BRAF inhibitoriais – vemurafenibu arba dabrafenibu.
Mokslininkai, vadovaudamiesi klinikinių tyrimų rezultatais, įrodė, kad kombinacinis BRAF+MEK inhibitorių poveikis gydant išplitusią melanomą esant nustatytai V600 mutacijai yra dvigubai efektyvesnis nei monoterapija šiais vaistais.
Europos Komisija 2015 m. patvirtino leidimą Europos Sąjungos šalyse, taip pat ir Lietuvoje, taikyti išplitusios melanomos esant nustatytai V600 mutacijai gydymą dabrafenibo deriniu su trametinibu ir vemurafenibo derinį su kobemetinibu.
Šis gydymas Lietuvoje atliekamas . Kol kas valstybės nekompensuojami vaistai (MEK inhibitoriai) gaunami per pacientų vilties programas nemokamai. Su vilties programomis pacientus supažindina juos gydantys gydytojai.
Chemoterapija – tai sergančiųjų piktybiniais navikais gydymas citotoksinio poveikio vaistais. Šie vaistai, patekę į kraują, jo srovės nunešami į organizmo audinius ir tiesiogiai veikia ląsteles. Labiausiai šių vaistų poveikiui jautrios greitai besidauginančios ląstelės. Kadangi piktybinės ląstelės dauginasi ir auga daug greičiau nei sveikos organizmo ląstelės, jas vaistai nuo vėžio paveikia pirmiausia ir labiausiai. Tačiau ir sveikos organizmo ląstelės neišvengiamai pažeidžiamos, tik daug silpniau, todėl jos sugeba atsigauti. Jų pažeidimai pasireiškia įvairiais, priklausomai nuo vaisto, šalutiniais poveikiais, kurie dažniausiai yra laikini ir praeina, kai, užbaigus chemoterapiją, ląstelių veikla normalizuojasi.
Chemoterapija gali būti taikoma išplitus melanomai, bet tai nėra pirmiausia pasirenkamas gydymo būdas, kai tapo prieinama naujausia imunoterapija ar taikinių terapija. Chemoterapija melanomos atveju paprastai nėra efektyvi taip, kaip ji efektyvi kitų rūšių piktybinių navikų atvejais, bet gali palengvinti varginančius simptomus ar prailginti sergančiojo gyvenimo trukmę.
Gydymas atliekamas cikliškai, t. y. tam tikrais laiko tarpais, ciklais. Tarp ciklų būna 2-3 savaičių poilsio periodas. Per tą laiką pažeistos sveikosios organizmo ląstelės spėja „pasveikti” nuo chemoterapijos poveikio ir vėl funkcionuoti normaliai – pacientas vėl gali tęsti gydymą.
Šalutiniai poveikiai taikant chemoterapiją melanomai gydyti gali būti: plaukų slinkimas, burnos gleivinės išopėjimas, apetito praradimas, silpnumas, pykinimas ir vėmimas, viduriavimas ar vidurių užkietėjimas, infekcijos rizika dėl sumažėjusio leukocitų kiekio kraujyje, mėlynių susiformavimas ar kraujavimas iš gleivinių dėl sumažėjusio trombocitų kiekio kraujyje. Pacientai gydymo metu yra nuolat stebimi gydytojo, jiems atliekami kraujo tyrimai. Esant reikalui gydytojas skiria vaistų. Šalutiniai poveikiai paprastai praeina užbaigus chemoterapiją
Radioterapija nėra dažnai taikoma pirminei odos melanomai gydyti, nors kartais gali būti taikoma pirminio naviko pooperacinės srities radioterapija, siekiant išvengti melanomos atsinaujinimo.
Kartais taikoma chirurginiu būdu pašalintų limfmazgių srities radioterapija, ypač jei pašalintuose limfmazgiuose buvo aptikta melanomos metastazių. Taip siekiama sumažinti melanomos atsinaujinimo galimybę.
Radioterapija gali būti panaudojama, kai melanoma recidyvuoja (atsinaujina) po operacinio gydymo odoje ar limfmazgiuose arba pasireiškia jos tolimosios metastazės.
Radioterapija dažnai panaudojama palengvinti simptomus, kuriuos sukelia išplitusi, ypač į kaulus ir smegenis, melanoma.
Melanoma gali sugrįžti net ir praėjus daugeliui metų, kai liga buvo nustatyta ir gydyta. Didesnė ligos atkryčio tikimybė yra pirmųjų kelerių metų laikotarpiu. Kuo daugiau metų praeina nuo ligos gydymo, tuo rizika mažesnė. Todėl, siekiant kuo anksčiau aptikti pirmuosius ligos atkryčio požymius, pacientai, kad ir kokia būtų buvusi jų ligos stadija, turi būti gydytojų priežiūroje ir po to, kai gydymas visiškai užbaigiamas.
Pacientų lankymosi pas gydytoją, kontrolinių tyrimų atlikimo dažnis susijęs su ligos stadija bei laiko trukme, praėjusia po gydymo. Atliekant pacientų stebėseną, priklausomai nuo ligos stadijos, atliekami kontroliniai tyrimai, kurie apie melanomos atkrytį signalizuoja pirmiausia.
Reguliarios pacientų apžiūros ir tyrimai leidžia kuo anksčiau nustatyti ligos atsinaujinimą ir laiku pradėti gydymą.
Kontrolinių tyrimų rezultatai pacientų stebėsenos metu gali sukelti įtarimą dėl ligos atsinaujinimo.
Vėžio žymuo S100B aptinkamas daugelyje melanomos ląstelių, jo kiekis kraujyje tiriamas gydant pacientus, sergančius piktybine melanoma, gali būti naudingas stebint ligos eigą.
Nustatytas vėžio žymens S100 B lygio padidėjimas net ir nesant kitų ligos atsinaujinimo požymių paskatina atlikti kitus tyrimus, padedančius įvertinti situaciją. Kokių kitų tyrimų reikės (KT, MRT ar kitų) pagal konkrečias paciento ligos aplinkybes sprendžia gydytojas.
Sirgusieji 0 – A stadijos odos melanoma pirmuosius 3 metus po gydymo turėtų būti konsultuojami ir apžiūrimi gydytojo kas 6 mėnesius, 4-10 metais – kas 12 mėnesių.
Šių konsultacijų metu gydytojas apžiūri odos melanomos pašalinimo vietą, palpuoja (čiuopia) sritinių limfmazgių ir kitų periferinių limfmazgių sritis, siekdamas įvertinti, ar nėra odos pokyčių operacijos vietoje, ar nėra padidėjusių limfmazgių. Jei pokyčių nėra ir pacientas neturi kitų nusiskundimų, pasitikrinti jis turėtų atvykti po pusės metų ar metų, priklausomai nuo to, kiek laiko praėjo po gydymo.
Sirgusieji I B—II B stadijos odos melanoma pirmuosius 3 metus po gydymo turėtų būti konsultuojami ir apžiūrimi gydytojo kas 3 mėnesius, 4-5 metais – kas 6 mėnesius, 6-10 metais – kas 6-12 mėnesių. Konsultacijos metu gydytojas apčiuopia išoperuotos odos melanomos vietą, palpuoja sritinių ir kitų periferinių limfmazgių sritis. Pirmuosius 3 metus kas 3 mėnesius rekomenduojama atlikti vėžio žymens S100 B kraujyje tyrimą. Jei pirminio gydymo metu buvo atlikta sarginio limfmazgio biopsija ir limfmazgyje buvo aptikta melanomos ląstelių, šiems pacientams pirmuosius 3 metus po gydymo rekomenduojama atlikti sritinių ir kitų periferinių limfmazgių sričių tyrimą ultragarsu kas 6 mėnesius. Jei konsultacijos metu ligos atkryčio nenustatoma, kitą kartą pasitikrinti ir tyrimus atlikti reikėtų priklausomai nuo to, kiek laiko praėjo po gydymo.
Sirgusieji II C—IV stadijos melanoma pirmuosius 3 metus po gydymo turėtų būti konsultuojami ir apžiūrimi gydytojo kas 3 mėnesius, 4-5 metais – taip pat kas 3 mėnesius, 6-10 metais – kas 6 mėnesius. Limfmazgių tyrimas ultragarsu pirmuosius 3 metus turėtų būti atliekamas kas 3 mėnesius, vėlesniais metais – kas 6 mėnesius. Žymens S100B tyrimas pirmuosius 3 metus turėtų būti atliekamas kas 3 mėnesius, vėlesniais metais – kas 6 mėnesius. Radiologiniai tyrimai, kaip įvairių kūno sričių KT, MRT ar PET ir kt., pirmuosius 3 metus po gydymo turėtų būti atliekami kas 6 mėnesius, vėlesniais metais rečiau.
Labai svarbu, kad sirgusieji melanoma ir patys reguliariai stebėtų savo sveikatos būklę – apsižiūrėtų odą, čiuopdami patikrintų sritinių ir kitų periferinių limfmazgių sritis siekdami įsitikinti, ar neatsirado pokyčių. Tai daryti reiktų bent kartą per mėnesį. Aptikus tai, ko anksčiau nebuvo, reikia kreiptis į gydytoją. Į gydytoją reikia kreiptis ir jei atsiranda naujų simptomų, tokių kaip ilgiau užtrukęs kosulys, skausmas kurioje nors kūno vietoje ar kitų.
Pagal Lietuvos Respublikos sveikatos apsaugos ministro 2014 m. vasario 28 d. įsakymą Nr. V-288 „Dėl ilgalaikio pacientų, sergančių lėtinėmis ligomis, sveikatos būklės stebėjimo tvarkos aprašo patvirtinimo” pacientams, kuriems nustatyta ir gydyta odos melanoma (melanoma priklauso lėtinėms ligoms), ilgalaikė stebėsena gali būti atliekama paties paciento pasirinkto gydytojo specialisto pasirinktoje sveikatos priežiūros paslaugas teikiančioje įstaigoje. Šeimos gydytojas išduoda siuntimą pacientui pirmą kartą kreipiantis į gydytoją specialistą pasirinktoje įstaigoje. Antrą ir paskesnius kartus pacientas vyksta pas pasirinktą atitinkamo profilio gydytoją specialistą be šeimos gydytojo siuntimo.
Nuolat ieškoma naujų melanomos gydymo būdų klinikinių tyrimų būdu. Jei parengtiniai ikiklinikiniai tyrimai rodo, kad naujas gydymo būdas (sakysim, naujas vaistas) gali būti efektyvesnis negu standartinis, toliau atliekami tyrimai naujam gydymui palyginti su esamu. Tai vadinama kontroliniu klinikiniu tyrimu ir tai yra vienintelis būdas moksliškai išbandyti naują gydymą.
Kad naujas ir senas gydymo metodai būtų palyginti tiksliau, tai, kuriuo metodu bus gydomas pacientas, lemia atsitiktinė atranka, atliekama kompiuterio, bet ne pacientą gydančio gydytojo. Įrodyta, jog jei gydymą parinks gydytojas ar pats pacientas, tai bus daroma nesąmoninga įtaka tyrimo rezultatams. Atsitiktinės atrankos kontroliniuose klinikiniuose tyrimuose pusė pacientų gaus geriausią standartinį gydymą, kita pusė – naują gydymą, kuris gali arba ne pasirodyti geresnis už standartinį. Gydymas laikomas efektyvesniu, jei efektyviau veikia prieš naviką, o jei abiejų metodų poveikis vienodas, tai pranašesnis tas, kuris sukelia mažiau šalutinių efektų.
Prieš įtraukdamas pacientą į klinikinį tyrimą gydytojas turi turėti jo sutikimą. Tai reiškia, kad pacientui paaiškinta, kas tiriama, kodėl atliekamas tyrimas ir kodėl jis pakviestas jame dalyvauti. Net ir sutikęs dalyvauti tyrime, pacientas visada gali atšaukti savo sprendimą bet kuriuo metu, jei jo nuomonė pasikeitė. Nusprendęs nedalyvauti tyrime ar atšaukęs savo sprendimą dalyvauti tyrime, jis gaus geriausią standartinį gydymą. Jei pacientas pasirinko dalyvauti tyrime ir jei bus pakliuvęs į pacientų grupę, gaunančią gydymą naujuoju vaistu, jam turi būti paaiškinta, kad naujasis vaistas yra rūpestingai ištirtas parengtiniuose tyrimuose prieš galutinai ištiriant jį kontroliniuose klinikiniuose tyrimuose. Galbūt pasirodys, kad klinikinis tyrimas leido pacientui gauti gydymą, kuris efektyvesnis už įprastinį.
Dalyvauti klinikiniuose tyrimuose pacientams ne tik naudinga, bet jie taip padeda žengti į priekį medicinos mokslui, tai pagerina kitų pacientų gydymo galimybes ateityje.
Informacija atnaujinta: 2026-04-02