Gimdos kaklelio vėžys
Gimdos kaklelio vėžys yra palyginti dažna moterų onkologinė liga – ji užima 3–4-tą vietą tarp piktybinių navikų, kuriais serga moterys Lietuvoje. Be to, nuo 1992 m. kasmet nustatoma vis daugiau naujų gimdos kaklelio vėžio atvejų: 2002 metais – 468, 2003 – 462, 2004 – 570, 2005 – 505. Šia liga suserga ir gana jaunos moterys – dauguma būdamos 30–60 metų amžiaus. Moterų mirtingumas nuo šios ligos Lietuvoje pastaraisiais metais yra vienas iš didžiausių Europoje.
TAI SVARBU! Gimdos kūno ir gimdos kaklelio vėžio profilaktika, atsiradimo priežastys bei gydymas nevienodi, šiuose puslapiuose nagrinėjamas tik gimdos kaklelio vėžys.
Kaip ir visi kiti kūno organai, gimda ir gimdos kaklelis sudarytas iš daugelio tipų ląstelių. Sveikų ląstelių dauginimasis yra tvarkingas ir organizmo kontroliuojamas. Kartais, veikiant įvairiems kenksmingiems veiksniams, vieno ar kito organo ląstelėse įvyksta tam tikri pokyčiai, jos ima “nebeklausyti” organizmo kontrolės. Tuomet prasideda nekontroliuojamas, neribotas jų dauginimasis, susiformuoja ląstelių sankaupa – navikas. Navikas gali būti gerybinis ar piktybinis.
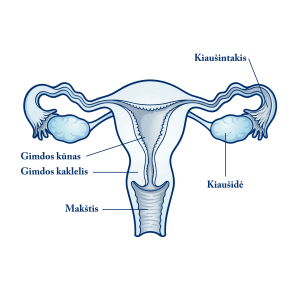
Gimda – tai neporinis raumeninis tuščiaviduris moters vidinis lyties organas, esantis apatinėje pilvo dalyje tarp šlapimo pūslės ir tiesiosios žarnos. Gimda savo forma panaši į kriaušę.
Plačioji, viršutinė gimdos dalis vadinama kūnu, šis pereina į gimdos kaklelį – apatinę siaurąją gimdos dalį.
Tuščioji vidinė gimdos kūno dalis vadinama gimdos ertme, o tuščioji vidinė gimdos kaklelio dalis – gimdos kaklelio kanalu.
Visa gimda yra 6–7,5 ilgio, gimdos kaklelio kanalas – apie 2,5 cm ilgio, jis atsiveria į makštį, išeinančią į kūno išorę. Iš vidaus gimdos ertmės ir gimdos kanalo sienelės išklotos švelnia gleivine.
Gimdos kaklelio vėžys išsivysto iš pakitusių gimdos kaklelio gleivinės epitelinių ląstelių. Pradžioje ląstelės pakinta ir tampa nebenormalios (atipinės), tačiau jos dar nėra vėžinės. Tokie pokyčiai kartais išnyksta savaime, bet kartais ima vystytis toliau. Tai gali trukti net 10–20 metų, kol galų gale išsivysto vėžys. Kitaip tariant, ląstelių pokyčiai, kol išsivysto piktybinis navikas, yra ikivėžiniai.
Gimdos kaklelio plokščiojo epitelio ląstelių ikivėžiniams pokyčiams apibūdinti dabar vartojami terminai ,,nežymūs plokščialąsteliniai intraepiteliniai pokyčiai’’ – tarptautinė santrumpa LSIL (angl. low grade sguamous intraepithelial lesion) ir ,,žymūs plokščialąsteliniai intraepiteliniai pokyčiai’’ – tarptautinė santrumpa HSIL (high grade sguamous intraepithelial lesion). Šie pokyčiai nustatomi atlikus PAP testą (gimdos kaklelio ląstelių citologinį tyrimą) – specialia mentele ar šepetėliu švelniu brūkštelėjimu nuo gimdos kaklelio paimama paviršinių ląstelių, jos užtepamos ant stiklelio, gautas tepinėlis ištiriamas mikroskopu.
Vadovaujantis Bethesda sistema, LSIL ir HSIL pokyčiai dar įvertinami ir aprašomi kaip nedidelio, vidutinio ar didelio laipsnio pokyčiai. Manoma, jog ši sistema informatyvesnė už senąją, kurioje buvo naudojamos klasės – nuo 1 iki 5 (1 klasei priklausė normalios ląstelės, o 5 – invazinis vėžys). Moterys gali paprašyti gydytojo paaiškinti joms, pagal kurią sistemą buvo aprašyti jų PAP testo rezultatai.
Žymūs intraepiteliniai pokyčiai (HSIL), kaip ir nežymūs (LSIL), būna tik pačiose epitelinėse kaklelio ląstelėse ir už jų ribų dar neišplitę. Tokie pakitimai dažniau randami 30–40 metų moterims, bet galimi ir jaunesnėms.
 Jei atlikus PAP testą nustatomi LSIL ar HSIL pokyčiai, gali būti atlikta gimdos kaklelio biopsija, t.y. paviršinių ir gilesnių kaklelio audinių išpjovimas ir jų po specialaus paruošimo ištyrimas mikroskopu. Ląstelių ikivėžiniams pokyčiams apibūdinti čia vartojamas terminas „gimdos kaklelio intraepitelinė neoplazija“, kurios tarptautinė santrumpa – CIN. Nežymūs plokščialąsteliniai intraepiteliniai pokyčiai žymimi CIN1, žymūs plokščialąsteliniai intraepiteliniai pokyčiai – CIN2, CIN3 arba CIS – carcinoma in situ.
Jei atlikus PAP testą nustatomi LSIL ar HSIL pokyčiai, gali būti atlikta gimdos kaklelio biopsija, t.y. paviršinių ir gilesnių kaklelio audinių išpjovimas ir jų po specialaus paruošimo ištyrimas mikroskopu. Ląstelių ikivėžiniams pokyčiams apibūdinti čia vartojamas terminas „gimdos kaklelio intraepitelinė neoplazija“, kurios tarptautinė santrumpa – CIN. Nežymūs plokščialąsteliniai intraepiteliniai pokyčiai žymimi CIN1, žymūs plokščialąsteliniai intraepiteliniai pokyčiai – CIN2, CIN3 arba CIS – carcinoma in situ.
Nustatyta, kad ikivėžinius pokyčius ir vėžį dažniausiai sukelia į gimdos kaklelio gleivinės epitelio ląsteles pakliuvusi žmogaus papilomos viruso (ŽPV) infekcija. Žmogaus papilomos virusų yra daug tipų. Vieni iš jų kelia mažą, kiti didelę gimdos kaklelio išsivystymo riziką. Didžiausia vėžio rizika, kai gimdos kaklelis infekuotas 18 ar 16 tipo ŽPV.
Nežymūs plokščialąsteliniai intraepiteliniai pokyčiai (LSIL) dažniausiai susiję su įvairių tipų (didelės ir mažos rizikos) žmogaus papilomos viruso (ŽPV) infekcija gimdos kaklelyje. Apie 60 proc. moterų, kurioms nustatyti nežymūs plokščialąsteliniai intraepiteliniai pokyčiai (LSIL), yra infekuotos didelės rizikos grupės ŽPV, tačiau daugiau nei 30 proc. jų ŽPV nerandama. Daugumai nežymūs pokyčiai gali išnykti savaime per 3 metus, tik 15–25 proc. moterų per 2–4 metus iš nežymių išsivysto žymūs plokščialąsteliniai intraepiteliniai pokyčiai (HSIL). Jei gimdos kaklelis infekuotas 16 tipo žmogaus papilomos virusu, ląstelių pokyčiai iš nežymių į žymius vystosi daug greičiau, negu esant kito tipo ŽPV infekcijai kaklelyje.
Kiti rizikos veiksniai, tokie kaip rūkymas, hormonai ar imuninės sistemos sutrikimai gali turėti įtakos ikivėžinių pokyčių supiktybėjimui ir vėžio progresavimui.
Nežymūs gimdos kaklelio epitelio pokyčiai dažniausiai gali atsirasti 25–35 metų amžiaus moterims, bet pasitaiko ir vyresnėms.
Žymūs plokščialąsteliniai intraepiteliniai pokyčiai (HSIL) gali vystytis iš nežymių (LSIL). Tačiau esant didelės vėžio rizikos tipų žmogaus papilomos virusų infekcijai kaklelyje (ŽPV 16 ar 18), iš karto gali vystytis didelio laipsnio pokyčiai. Pasirodė, kad iš visų nustatytų žymių plokščialąstelinių intraepitelinių pokyčių (HSIL) atvejų, 90 proc. moterų gimdos kaklelis buvo infekuotas didelės vėžio rizikos ŽPV tipais. Savaiminis žymių plokščialąstelinių intraepitelinių pokyčių išnykimas – retas reiškinys. Apie 33–50 proc. jų vystosi į invazinį vėžį, jei yra negydomi. Tačiau šis procesas gali trukti daugelį metų.
TAI SVARBU! Jeigu visos moterys reguliariai tikrintųsi pas ginekologą ir joms būtų atliekamas PAP testas, dauguma ikivėžinių pokyčių būtų nustatomi ir pagydomi nespėjus išsivystyti vėžiui. Taip būtų užkirstas kelias invaziniams navikams atsirasti. Invazinis navikas gali būti aptiktas ankstyvosios stadijos, kai jį dar galima išgydyti.
 Ginekologinio tyrimo metu gydytojas atlieka dubens organų apčiuopą bei lyties organų apžiūrą. Dubens organų apčiuopos metu gydytojas ranka per pilvo sieną apčiuopia gimdą, makštį, kiaušides, kiaušintakius, šlapimo pūslę ir tiesiąją žarną. Stengiamasi nustatyti, ar nėra pakitusi minėtų organų įprastinė vieta, jų dydis, konsistencija, forma, ar nėra susiformavusių papildomų darinių ir kt. Išorinių lyties organų apžiūrai naudojami makšties skėtikliai makščiai išplėsti, kad būtų galima geriau apžiūrėti viršutinę jos dalį ir gimdos kaklelį.
Ginekologinio tyrimo metu gydytojas atlieka dubens organų apčiuopą bei lyties organų apžiūrą. Dubens organų apčiuopos metu gydytojas ranka per pilvo sieną apčiuopia gimdą, makštį, kiaušides, kiaušintakius, šlapimo pūslę ir tiesiąją žarną. Stengiamasi nustatyti, ar nėra pakitusi minėtų organų įprastinė vieta, jų dydis, konsistencija, forma, ar nėra susiformavusių papildomų darinių ir kt. Išorinių lyties organų apžiūrai naudojami makšties skėtikliai makščiai išplėsti, kad būtų galima geriau apžiūrėti viršutinę jos dalį ir gimdos kaklelį.
Reguliariai tikrintis (dubens organų apčiuopa ir apžiūra, PAP testas) turėtų visos vyresnės nei 18 metų moterys. Tos, kurių rizika susirgti gimdos kaklelio vėžiu didesnė, turėtų ypač atidžiai vadovautis gydytojo patarimais dėl tikrinimosi. Moterys, kurioms buvo atlikta histerektomija (gimdos kūno ir kaklelio šalinimo operacija), dėl dubens apžiūros ir PAP testo turėtų pasitarti su gydytoju.
PAP testas – tai nesudėtingas, neskausmingas tyrimas, atliekamas siekiant nustatyti, ar yra ikivėžinių pokyčių epitelio, dengiančio gimdos kaklelį ir išklojantį kaklelio kanalą, ląstelėse. Šis testas moteriai turėtų būti atliekamas tarp menstruacijų (geriausias laikas – praėjus 10–20 dienų nuo pirmosios menstruacijų dienos). Maždaug 2 dienas prieš PAP testą moteris turi neplauti makšties, nenaudoti spermicidinių kremų, putų bei gelių, vaginalinių medikamentų (išskyrus nurodytus gydytojo).
 PAP testą gali atlikti gydytojas ginekologas arba pirminiame sveikatos priežiūros centre dirbantis šeimos gydytojas. Paimti ląstelių medžiagos nuo gimdos kaklelio ir iš kaklelio kanalo naudojama mentelė ir/ar mažas šepetėlis (šluotelė) (žr. pav.). Paimta medžiaga mentele, šepetėliu užtepama ant stiklinio padėkliuko, gaunamas gimdos kaklelio ląstelių tepinėlis, kuris, kad nenusitrintų, užfiksuojamas papurškus specialaus aerozolio ar trumpam pamerkus padėkliuką su tepinėliu į spiritą. Taip paruoštas tepinėlis nusiunčiamas į laboratoriją ištirti, ar yra pakitusių ląstelių, t. y. atliekamas gimdos kaklelio citologinis tyrimas.
PAP testą gali atlikti gydytojas ginekologas arba pirminiame sveikatos priežiūros centre dirbantis šeimos gydytojas. Paimti ląstelių medžiagos nuo gimdos kaklelio ir iš kaklelio kanalo naudojama mentelė ir/ar mažas šepetėlis (šluotelė) (žr. pav.). Paimta medžiaga mentele, šepetėliu užtepama ant stiklinio padėkliuko, gaunamas gimdos kaklelio ląstelių tepinėlis, kuris, kad nenusitrintų, užfiksuojamas papurškus specialaus aerozolio ar trumpam pamerkus padėkliuką su tepinėliu į spiritą. Taip paruoštas tepinėlis nusiunčiamas į laboratoriją ištirti, ar yra pakitusių ląstelių, t. y. atliekamas gimdos kaklelio citologinis tyrimas.
Šiuo metu daugelyje išsivysčiusių šalių, o nuo 2004 metų ir Lietuvoje, siekiant sumažinti moterų sergamumą gimdos kaklelio vėžiu bei mirtingumą nuo jo, vykdomos gimdos kaklelio patikros atrankinės programos. Vykdant programą Lietuvoje, 30–60 metų amžiaus moterims nemokamai 1 kartą kas 3 metus atliekamas gimdos kaklelio citologinis tyrimas (Pap testas). Atliekant šį tyrimą, siekiama atrinkti tas moteris, kurių gimdos kaklelio ląstelėse aptinkama ikivėžinių pokyčių. Šios moterys siunčiamos gydytis. Išgydžius ikivėžinius gimdos kaklelio pokyčius, išvengiama vėžio.
Pastaraisiais metais pasaulyje tyrinėjamos ir žmogaus papilomos viruso dezoksiribonukleininės rūgšties (ŽPV DNR) testo, kaip alternatyvaus gimdos kaklelio patikros būdo, panaudojimo galimybės bei efektyvumas. Taip pat tiriama galimybė atlikti ŽPV skiepus kartu derinant juos su atrankine patikra. Pastaruoju metu jau ruošiami ir citologiniai skystų terpių preparatai – ląstelės, paimtos nuo gimdos kaklelio, dedamos į skystą terpę. Tiriant tokius preparatus įmanoma aptikti ne tik ląstelių pokyčius, bet kartu iš tos pačios medžiagos nustatyti ir ŽPV DNR.
Ikivėžinių pokyčių gydymas
Ikivėžinių gimdos kaklelio pokyčių gydymas priklauso nuo daugelio veiksnių. Pirmiausia nuo to, kokie – nežymūs (LSIL) ar žymūs (HSIL) – intraepiteliniai pokyčiai nustatyti atlikus PAP testą. Svarbu ir tai, kaip šie pokyčiai įvertinti – nedidelio, vidutinio ar didelio laipsnio. Reikšmės turi moters amžius, bendra jos sveikatos būklė, jos noras ar nenoras ateityje turėti vaikų.
Gali būti naudojama kriochirurgija (nušaldymas), kauterizacija (prideginimas elektros kilpa, kitaip vadinama diatermija) ar lazerio chirurgija. Šiais gydymo būdais pakitęs audinys sunaikinamas, neliečiant sveiko audinio.
Tačiau dažniausiai pakitę audiniai šalinami atliekant kilpinę elektrochirurginio šalinimo procedūrą ar gimdos kaklelio konizaciją. Toks gydymas naudingas tuo, kad kartu pašalinami ir giliau esantys gimdos kaklelio audiniai, t. y. iš karto atliekamas ir gydymas, ir biopsija. Visa gauta medžiaga ištiriama mikroskopu, įsitikinama, ar iš tiesų tai tik ikivėžiniai pokyčiai.
Ikivėžinių pokyčių gydymas gali sukelti spazminius ir kitokius skausmus, kraujavimą, gali atsirasti vandeningų išskyrų.
Moterys, kurioms buvo nustatyti ir išgydyti gimdos kaklelio ikivėžiniai pokyčiai, ateityje ir toliau turėtų reguliariai tikrintis pas ginekologą, joms turėtų būti reguliariai atliekamas ginekologinis tyrimas ir PAP testas.
Kai kuriais atvejais moteriai gali būti atliekama histerektomija (gimdos pašalinimas), ypač jei pakitusių ląstelių randama gimdos kaklelio kanale. Šis chirurgijos metodas taikomas daugiausia tada, kai moteris ateityje nesiruošia turėti vaikų.
Atlikę didelio skaičiaus moterų visame pasaulyje tyrimus, mokslininkai nustatė tam tikrus rizikos veiksnius, kurie padidina tikimybę, kad gimdos kaklelio ląstelės pakis ar taps vėžinėmis. Jie mano, jog dažniausiai gimdos kaklelio vėžys išsivysto, kai kartu veikia du ar daugiau rizikos veiksnių.
Mokslininkai įrodė, kad vienas svarbiausių gimdos kaklelio vėžio rizikos veiksnių yra žmogaus papilomos viruso (ŽPV) infekcija gimdos kaklelyje. Tai patvirtina tyrimai, kurių rezultatai rodo, kad nuo 90 iki 100 proc. moterų, sergančių gimdos kaklelio vėžiu, yra infekuotos ŽPV, o iš sveikų moterų šią infekciją gimdos kaklelyje turi tik 5–20 proc. Sveikų moterų infekuotumas ŽPV labai susijęs su amžiumi – jaunų, 20–25 m. amžiaus lytiškai aktyvių moterų infekuotumas ŽPV svyruoja nuo 20 iki 80 procentų. Dažniausiai ŽPV sukelia įvairias karpas ar papilomas (Condylomata acuminata), ikivėžinius pokyčius, kurie ilgainiui gali virsti vėžiu.
Nustatyta, kad gimdos kaklelio vėžio rizika didėja, daugėjant lytinių partnerių skaičiui, nes didėja užsikrėtimo ŽPV tikimybė.
Gimdos kaklelio vėžio rizika didėja, jei lytiniai santykiai pradedami esant jauno amžiaus (iki 18 m.). Manoma, kad kuo anksčiau moteris pradeda lytinį gyvenimą, tuo daugiau lytinių partnerių ji sutinka, tuo dažniau ji gali būti užsikrėtusi įvairiomis infekcijomis, lytiniu keliu plintančiomis ligomis, tarp jų ir ŽPV. Gimdos kaklelio vėžio profilaktikai didelės reikšmės turi taisyklinga lytinio gyvenimo higiena.
Kad išsivystytų gimdos kaklelio vėžys, vien virusinės infekcijos nepakanka. Kartu veikia kiti rizikos veiksniai – aplinkos įtaka, moters hormoninė būklė, rūkymas ir kt.
Ilgalaikis oralinių kontraceptikų (OK) vartojimas taip pat yra gimdos kaklelio vėžio rizikos veiksnys. Rizika susirgti gimdos kaklelio vėžiu didėja, jei moteris ilgą laiką vartoja oralinius kontraceptikus ir dažnai keičia lytinius partnerius. Rizikos didėjimas yra siejamas su oralinių kontraceptikų vartojimo trukme: OK vartojimas trumpiau nei penkerius metus nėra siejamas su vėžio rizika, tačiau jei OK vartojami ilgesnį laiką, ši rizika didėja iki 5 kartų, ypač jei OK vartojami ilgiau nei 10 metų.
Tyrimai parodė, kad barjerinės kontraceptinės priemonės (prezervatyvai) gali mažinti gimdos kaklelio ikivėžinių pokyčių ir vėžio riziką, nes šios priemonės užkerta kelią lytiniu keliu plintančioms infekcijoms patekti į gimdos kaklelį. Be to, savo sudėtyje jos turi įvairių spermicidų, pasižyminčių priešvirusiniu poveikiu. Taip aiškinamas ir įvairių kontracepcijai naudojamų pastų ir gelių, turinčių priešvirusinių medžiagų, apsauginis mechanizmas.
Yra sąsaja tarp gimdymų skaičiaus ir rizikos invaziniam gimdos kaklelio vėžiui atsirasti, nes gimdos kaklelio vėžio rizikos veiksniai, tarp jų ir ŽPV, lengviau ir greičiau pažeidžia tą vietą, kur gimdymo metu buvo pažeistas gimdos kaklelis. ŽPV infekuotos moterys, kurios turėjo septynis ar daugiau nėštumų, turi keturis kartus didesnę riziką susirgti gimdos kaklelio vėžiu negu ŽPV infekuotos ir negimdžiusios moterys.
Padidėjusi gimdos kaklelio vėžio rizika siejama ir su nėštumo nutraukimais.
Moterų rūkymas didina gimdos kaklelio vėžio riziką. Ši rizika yra siejama su ilgalaikiu ir intensyviu rūkymu bei su tabako dūmais, esančiais aplinkoje. Nustatyta, kad, rūkant cigaretes, įkvėptų tabako dūmų metabolitai per kraują patenka į gimdos kaklelio gleivinės išskyras ir gali tiesiogiai veikti gleivinę. ŽPV infekuotos moterys turi du kartus didesnę riziką susirgti gimdos kaklelio vėžiu. Nustojusioms rūkyti moterims dažnai išnyksta ir pažeidimai, kurie buvo nustatyti gimdos kaklelyje.
Tiriant įvairių mikroelementų įtaką gimdos kaklelio vėžio rizikai nustatyta, kad didelis karotinų (vit. A), vitaminų C, E ir folatų kiekis maiste mažina šios ligos riziką. Karotinų kiekio trūkumas didina gimdos kaklelio vėžio riziką, taip pat palaiko ŽPV infekcijos buvimą organizme.
Moterų, kurioms niekada nebuvo atliktas PAP testas, rizika susirgti gimdos kaklelio vėžiu kelis kartus didesnė, palyginti su tų moterų rizika, kurioms nors vieną kartą buvo atliktas minėtas testas, nes, atliekant PAP testą, anksti nustatomi ikivėžiniai gimdos kaklelio pokyčiai, kuriuos išgydžius užkertamas kelias vėžiui.
Vyresnių moterų (daugiau kaip 60 metų) rizika susirgti gimdos kaklelio vėžiu padidėjusi, nes jos rečiau kreipiasi į gydytoją, rečiau dalyvauja vykdomose profilaktinėse programose.
Įrodyta ir socialinių-ekonominių sąlygų įtaka gimdos kaklelio vėžiui atsirasti. Nustatyta, kad žemesnių socialinių sluoksnių moterys serga 3 kartus dažniau nei priklausančios aukštesniems socialiniams sluoksniams. Rizikos veiksniu laikomas ir žemas moterų išsilavinimo lygis. Kai kurių autorių nuomone, mažiau išsilavinusios moterys anksčiau pradeda lytinį gyvenimą ir daugiau gimdo, todėl jų rizika susirgti gimdos kaklelio vėžiu yra didesnė.
Ieškoma sąsajų tarp gimdos kaklelio vėžio ir kitų infekcinių veiksnių. Moterų, kurių gimdos kaklelis yra infekuotos ne tik ŽPV, bet ir Herpes simplex 2 tipo virusu ar Clamydia trachomatis, rizika susirgti gimdos kaklelio vėžiu padidėjusi.
Kol kas efektyviausias gimdos kaklelio vėžio prevencijos būdas – anksti nustatyti ir gydyti ikivėžinius pakitimus. 30–60 metų amžiaus moterys Lietuvoje turi puikią progą nemokamai tai padaryti dalyvaudamos gimdos kaklelio patikros atrankinėje programoje. Jaunesnės ar vyresnės moterys dėl to, ar reikia atlikti PAP testą, turėtų pasitarti su savo gydytoju. Gydytojas patars atsižvelgdamas į moters amžių, ligos istoriją ir rizikos veiksnius.
Naujausia profilaktikos priemonė, apsauganti moteris nuo žmogaus papilomos viruso infekcijos poveikio, o drauge ir sumažinanti riziką susirgti gimdos kaklelio vėžiu, yra vakcina nuo ŽPV. Dvi profilaktinės vakcinos jau yra sukurtos ir jau pradėtos vartoti. Vakcinuojant tiek dvivalentine vakcina (nuo 16/18 tipų ŽPV), tiek keturvalentine vakcina (nuo ŽPV 6/11/16/18 tipų) susidaro pakankamas imunitetas, kuris apsaugo nuo ŽPV infekcijos. Vakcina sušvirkščiama į raumenis – 3 injekcijos kas 6 mėnesius. Pastaruoju metu rekomenduojama rutininė 11–12 m. amžiaus mergaičių vakcinacija 3-mis keturvalentės ŽPV vakcinos dozėmis. Šiuo metu tokios vakcinacijos programa rengiama ir Lietuvoje. Vakcinacijos kursas gali būti pradėtas nuo 9 metų amžiaus. Vakcinacija taip pat rekomenduojama 13–26 m. moterims, kurios prieš tai nebuvo skiepytos arba kurioms nepabaigtas visas kursas. Tikimasi, kad vakcinacija nuo ŽPV leis išvengti gimdos kaklelio vėžio ateityje.
Dubens apčiuopa ir PAP testas leidžia gydytojui nustatyti gimdos kaklelio pokyčius. Jei šie tyrimai parodo, jog esama infekcijos, gydytojas paskiria gydymą, po kurio vėl pakartoja PAP testą. Jei ir tada PAP testas rodo, jog yra kažkas kita nei infekcija, gydytojas, norėdamas iki galo išsiaiškinti problemą, paskiria atlikti kitus tyrimus.

Kolposkopija – metodas, plačiai naudojamas siekiant nustatyti pakitusias gimdos kaklelio vietas. Iš pradžių gimdos kaklelio paviršius nuvalomas 3 proc. acto tirpalu. Kad galėtų iš arčiau apžiūrėti gimdos kaklelį, gydytojas naudoja optinį prietaisą, vadinamą kolposkopu, kuris vaizdą padidina 32 ir daugiau kartų. Pastebėjęs pakitimų, gydytojas patepa gimdos kaklelį jodo tirpalu – tai vadinama Šilerio testu. Sveikų ląstelių plotai tampa rudos spalvos, pakitusios ląstelės – baltos arba geltonos. Šios procedūros gali būti atliktos gydytojo kabinete.
Iš pakitusios spalvos plotelio, kad būtų atliktas išsamus mikroskopinis tyrimas tiksliai nustatyti, ar nėra vėžio, paimamas gimdos kaklelio audinio mėginys. Ši procedūra vadinama biopsija. Yra keli biopsijos atlikimo būdai. Vienas jų toks – gydytojas specialiu įrankiu nugnybia gimdos kaklelio audinio gabaliuką. Kitas būdas atlikti biopsiją vadinamas kilpine elektrochirurginio šalinimo procedūra. Per šią procedūrą gydytojas naudoja elektros laido kilpą tam, kad atpjautų ploną, apvalų audinio gabaliuką. Šiais būdais biopsija gali būti atliekama gydytojo kabinete, naudojant vietinį nuskausminimą (anesteziją). 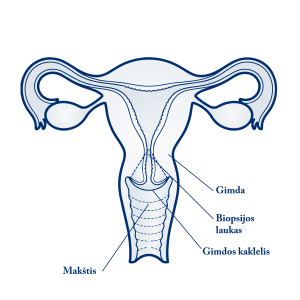
Gali tekti patikrinti ir gimdos kaklelio kanalą – vietą, kuri nėra matoma atliekant kolposkopiją. Procedūros, vadinamos endocervikaliniu kiuretažu, metu gydytojas naudoja kiuretę (mažą šaukšto formos įrankį) tam, kad iš gimdos kaklelio kanalo paimtų audinio ištirti mikroskopu.
Jei reikia nustatyti, ar pakitusių ląstelių yra tik gimdos kaklelio paviršiniame sluoksnyje ar ir giliau, gydytojas paima didesnį kūgio (lot. conus) formos audinio mėginį. Ši procedūra vadinama konizacija ar kūgine biopsija. Išpjauti audiniai siunčiami į laboratoriją ištirti. Konizacija gali būti naudojama gydyti ikivėžiniams gimdos kaklelio pokyčiams tuo atveju, kai įmanoma pašalinti visą pažeistą vietą. Ši procedūra reikalauja vietinės arba bendrosios anestezijos ir gali būti atlikta gydytojo kabinete ar ligoninėje.
Kai kuriais atvejais būna neaišku, kas sąlygoja nenormalų PAP testą bei moters jaučiamus simptomus – gimdos kaklelio ar gimdos kūno gleivinės (endometriumo) pokyčiai. Tais atvejais reikia atlikti ir mikroskopinį gimdos kūno gleivinės ląstelių tyrimą. Gydytojas specialiais instrumentais atlieka gimdos kaklelio kanalo išplėtimą (dilataciją) ir kiurete paima audinių iš gimdos kūno gleivinės, t. y. atlieka endometriumo kiuretažą. Kaip ir konizacija, kiuretažo procedūra reikalauja vietinės arba bendrosios anestezijos, gali būti atlikta gydytojo kabinete arba ligoninėje. Minėtos audinio ėmimo procedūros gali sukelti kraujavimą, tačiau tai greitai praeina. Po šių procedūrų moterys dažnai patiria į menstruacinius spazmus panašų skausmą, kuris gali būti malšinamas medikamentais.
Vėžio stadijos
Vėžio išplitimui apibūdinti onkologijoje vartojama sąvoka “vėžio stadijos“. Paprastai skiriamos 4 vėžio stadijos: maži ar neišplitę už organo ribų navikai – pirma arba antra stadija, išplitę į gretimas struktūras – trečia, išplitę į kitus, toli nuo pirminio židinio esančius organus navikai – ketvirta stadija.
1 gimdos kaklelio vėžio stadija – navikas yra tik gimdos kaklelyje.
2 stadija – navikas išplitęs už kaklelio ribų į šalimais esančius audinius, bet nesiekia kaulinių mažojo dubens sienų ar apatinės makšties dalies.
3 stadija – navikas išplitęs iki kaulinių mažojo dubens sienų ir/arba iki apatinės makšties dalies.
2 arba 3 stadijų navikai laikomi vietiškai išplitusiais navikais.
4 stadija – navikas įaugęs į šlapimo pūslės ar tiesiosios žarnos sienelę, išplitęs už mažojo dubens ribų ar metastazavęs, nors tai būna retai, į tolimus organus, tokius kaip plaučiai, kepenys, kaulai.
Naviko diferenciacijos laipsnis
Apie gimdos kaklelio vėžio agresyvumą galimą spręsti iš vėžio ląstelių diferenciacijos laipsnio. Vėžio diferenciacijos laipsnį nustato patologas, kai mikroskopu tiria naviko biopsinės medžiagos ląsteles Piktybinių ląstelių diferenciacijos laipsnis parodo, kiek jos pakitusios, palyginti su ląstelėmis, iš kurių išsivystė. Kuo vėžio ląstelė labiau artima sveikajai, t. y. labiau diferencijuota, tuo ji mažiau piktybiška, lėčiau auga navikas, ligos eiga švelnesnė. Kuo vėžio ląstelė labiau pakitusi, mažiau panaši į sveikąją ląstelę, t. y. mažiau diferencijuota, tuo ligos eiga agresyvesnė. Aukšto laipsnio diferenciacijos navikas žymimas simboliu G1, vidutinio G2, žemo – G3–4
Gydymo būdai
Gydant gimdos kaklelio vėžį dažniausiai taikomas chirurginis gydymas ir spindulinė terapija (radioterapija, švitinimas). Paprastai pacientę gydo onkologijos srityje dirbantis ginekologas ir onkologas radioterapeutas. Gydytojai, aptarę konkretų ligos atvejį, nusprendžia, kuriuos gydymo metodus (vieną ar kelis) naudoti. Kai kurios pacientės dalyvauja klinikiniuose (moksliniuose) tyrimuose, kur naudojami nauji gydymo metodai. Klinikiniais tyrimais siekiama nustatyti optimalius vėžio gydymo metodus. Daugiau informacijos apie klinikinius tyrimus yra Klinikinių tyrimų dalyje.
Operacija
Chirurginis gydymas tai vietinio gydymo būdas, kuriuo siekiama mechaniškai pašalinti ligos paveiktus gimdos kaklelio audinius ar net visą gimdą. Chirurginis gydymas taikomas, kai liga nustatoma ankstyvųjų stadijų. Jei vėžys yra tik pačiame gimdos kaklelio paviršiuje, atliekama nedidelės apimties operacija – konizacija. Jei liga įsiskverbusi į gilesnius kaklelio audinius, bet neišplitusi už jo ribų, atliekama gerokai didesnės apimties radikali operacija – pašalinama visa gimda (histerektomija), kiaušidės, kiaušintakiai bei dubens limfmazgiai.
Štai keletas klausimų, kuriuos galėtų užduoti moteris, kuri bus operuojama:
- Kokio tipo tai bus operacija?
- Kaip aš po jos jausiuos?
- Jei man skaudės – kaip padėsite?
- Kada galėsiu užsiimti įprastu darbu?
- Kaip šis gydymas paveiks mano lytinį gyvenimą?
Chirurginio gydymo šalutinis poveikis
Metodai, kuriais pašalinami arba sunaikinami mažos apimties, ankstyvųjų stadijų piktybiniai navikai gimdos kaklelio paviršiuje, yra panašūs į tuos, kurie naudojami gydant gimdos kaklelio ikivėžinius pokyčius. Gydymas gali sukelti spazminį ar kitokį skausmą, kraujavimą.
Histerektomija – didelės apimties operacija. Kelias dienas po jos moteris jaučia skausmą apatinėje pilvo dalyje. Skausmui malšinti skiriami nuskausminamieji vaistai. Kelias dienas po operacijos moteriai gali būti sunku šlapintis – tokiu atveju šlapimo pūslė ištuštinama per kateterį. Moteris taip pat gali turėti sunkumų tuštindamasi. Apie tai reikia pasakyti gydytojui, kuris paskirs reikiamas procedūras ar vaistus. Normali veikla, kartu ir lytiniai santykiai gali būti atnaujinti po operacijos praėjus 4–8 savaitėms. Moterims, kurioms pašalinta gimda, daugiau nebebūna mėnesinių. Tačiau lytinis potraukis ir gebėjimas mylėtis nuo histerektomijos nenukenčia. Vis dėlto moterys po operacijos turi emocinių sunkumų. Moters nuomonė apie savo seksualumą gali pasikeisti, be to, ji gali jausti emocinį nepasitenkinimą dėl to, kad nebegalės turėti vaikų. Šiuo atveju labai svarbus partnerio supratingumas. Aptarti emocinius sunkumus moteris galėtų su gydytojais, psichologais, slaugytojais, socialiniais darbuotojais ir dvasininkais.
Spindulinė terapija (radioterapija)
– tai gydymas, paprastai vadinamas švitinimu, kai naudojama didelės energijos jonizuojančioji spinduliuotė, žalojanti vėžio ląsteles ir taip sustabdanti jų augimą. Kaip ir chirurginis gydymas, radioterapija yra lokali terapija – jonizuojančioji spinduliuotė paveikia vėžio ląsteles tiktai švitinimo vietoje. Radioterapija taikoma, kai gimdos kaklelio vėžys yra išplitęs už gimdos kaklelio ribų į šalimais esančius audinius, kai dėl kokių nors sveikatos problemų negalima atlikti operacijos esant ankstyvos stadijos vėžiui, kai pati pacientė atsisako operuotis. Švitinimas gali būti išorinis – kai spinduliai sklinda iš aparato galvutės, nutolusios tam tikru atstumu nuo švitinamos kūno dalies, arba vidinis (brachiterapija), kai radioaktyvūs spinduliai sklinda iš medžiagų, įdėtų tiesiai į gimdą. Dažniausiai pacientės gydomos naudojant abu apšvitos būdus.
Išorine radioterapija siekiama apšvitinti iki tam tikros dozės ne tik gimdos kaklelį ir gimdą, bet ir aplinkinius audinius bei artimuosius dubens limfmazgius, į kuriuos plinta piktybinis procesas iš gimdos kaklelio. Moterys, kurioms skiriama išorinis spindulinis gydymas, į švitinimo seansą darbo dienomis gali ateiti kasdien iš namų arba, jei tam nėra sąlygų, atsigulti į ligoninę. Dažniausiai gydymas atliekamas 5 dienas per savaitę, iš viso 5–6 savaites, kasdien skiriant 2 Gy spindulių dozę. Pasiekiama bendra 46–50 Gy spindulių dozė.
Brachiterapija – tai toks spindulinio gydymo metodas, kai jonizuojančiosios spinduliuotės šaltinis priartinamas prie naviko labai arti: priglaudžiamas ar įstumiamas į jį, todėl suplanuota spindulių dozė koncentruojasi navike, o aplink esantys audiniai apšvitinami minimaliai. Brachiterapija gimdos kaklelio vėžio atvejais derinama su išoriniu spinduliniu gydymu. Gydymas dažniausiai pradedamas nuo išorinės radioterapijos – iki reikiamos dozės apšvitinama visa numatyta apšvitinti audinių apimtis. Po to atliekama brachiterapija, t.y. gimdos kaklelis apšvitinamas iki trūkstamos navikui sunaikinti spindulių dozės.
Brachiterapija gali būti derinama ir su operaciniu gimdos kaklelio vėžio gydymu. Ji taikoma, jei, atlikus operaciją, lieka abejonė, jog naviko nepasisekė pašalinti radikaliai ir yra rizika, kad liga gali pasikartoti.
Anksčiau brachiterapijos technika vargindavo pacientes: radioaktyvūs šaltiniai į naviko pažeistą gimdos kaklelį būdavo įstumiami rankiniu būdu, pacientė turėdavo ramiai gulėti atskiroje palatoje viena kelias valandas ar net dienas, medicinos personalas ją lankydavo tik esant būtinam reikalui. Dabar, naudojant modernią šiuolaikišką brachiterapijos aparatūrą, brachiterapijos atlikimo technika supaprastėjo, švitinimo seansai tapo trumpi, nevarginantys pacientės. Nedideli jonizuojančiosios spinduliuotės šaltiniai (adatos storumo, 0,5 cm ilgio) automatiniu būdu plonu plastikiniu vamzdeliu nukeliauja iš aparato konteinerio į gimdos kaklelį ir jį apšvitina. Švitinimo metu šaltinis keičia savo padėtį taip, kad navikas būtų apšvitintas iš visų pusių tolygiai. Medicinos fizikai iš anksto apskaičiuoja švitinimo trukmę, šaltinio padėtis, spindulių dozes. Brachiterapijos aparatas visa tai vykdo automatiškai. Seanso metu pacientė guli švitinimo patalpoje viena, gydytojas ją stebi vaizdo ekrane. Seansas trunka kelias ar keliolika minučių. Visa planuota spindulių dozė pasiekiama per 4–5–6 brachiterapijos seansus.
Štai keletas klausimų, kuriuos moteris galėtų užduoti prieš pradedant radioterapiją:
- Koks yra šio gydymo tikslas?
- Kaip bus švitinama?
- Kiek laiko tęsis gydymas?
- Kaip aš jausiuos gydymo metu?
- Ką turėčiau daryti, kad gydymo metu jausčiausi geriau?
- Ar galiu tęsti normalią veiklą?
- Kaip šis gydymas paveiks mano lytinį gyvenimą?
Spindulinės terapijos šalutinis poveikis
Tikėtina, jog pacientės radioterapijos metu, ypač vėlesnėmis gydymo savaitėmis, gali jausti nuolatinį nuovargį. Ilsėtis svarbu, tačiau gydytojai pataria pacientėms kiek leidžia jėgos būti aktyvioms.
Normalu, kad, taikant išorinę radioterapiją, pacientei švitinamoje vietoje pradeda slinkti plaukai, oda parausta, tampa sausa, jautresnė ir niežti, gali patamsėti. Ši vieta turėtų būti prieinama orui, bet apsaugota nuo saulės. Pacientės turėtų vengti nešioti rūbus, kurie gali trinti švitinamą vietą. Gydytojai ar laborantai gali pamokyti, kaip prižiūrėti odą. Be gydytojo patarimo nereikėtų vartoti jokių kremų ar losjonų.
Dažniausiai moterims radioterapijos metu patariama lytiškai nesantykiauti. Moteris gali turėti lytinių santykių nuo gydymo pabaigos praėjus keletui savaičių. Kartais po radioterapijos makštis tampa siauresnė ir ne tokia lanksti, todėl lytinis aktas gali būti skausmingas. Radioterapijos metu pacientes gali varginti viduriavimas (diarėja) ir dažnas skausmingas šlapinimasis. Atsiradus šioms ar kitoms sveikatos problemoms, reikia pasitarti su gydančiu onkologu radioterapeutu – jis patars, kaip sušvelninti šalutinius poveikius.
Chemoterapija
– tai gydymas priešvėžiniais vaistais, naikinančiais vėžio ląsteles. Šis gydymo metodas dažniausiai naudojamas tada, kai vėžys yra išplitęs į kitus organus, progresuoja. Gydytojas gali naudoti vieną vaistą ar kelių vaistų derinį.
Priešvėžiniai vaistai gimdos kaklelio vėžiui gydyti gali būti geriami ar leidžiami į veną. Bet kuriuo atveju chemoterapija yra sisteminis gydymas, o tai reiškia, jog vaistai kraujo srovės nunešami į įvairius audinius ir organus.
Chemoterapija atliekama ciklais: po gydymo ciklo daroma pertrauka, kad organizmas atgautų jėgas, po to vėl chemoterapijos ciklas ir taip toliau. Dauguma pacienčių gydosi ambulatorinėmis sąlygomis, kitos – dienos stacionare arba ligoninėje. Tai priklauso nuo paskirtų vaistų ir moters bendrosios sveikatos būklės.
Štai keletas klausimų, kuriuos moteris galėtų užduoti prieš chemoterapijos pradžią:
- Koks yra šio gydymo tikslas?
- Kokie vaistai bus naudojami?
- Ar vaistai turi šalutinį poveikį? Ką dėl to reikia daryti?
- Kiek laiko man reikės gydytis šiuo būdu?
Chemoterapijos šalutinis poveikis
– pirmiausia priklauso nuo to, kokie priešvėžiniai vaistai vartojami, nuo jų dozių, o antra – nuo ligonio fizinės ir psichinės sveikatos būklės. Priešvėžiniai vaistai stipriausiai veikia greitai besidauginančias ląsteles – ne tik piktybines, bet ir į sveikąsias, kurios greitai dauginasi. Pirmiausia tokios yra kaulų čiulpų ląstelės, iš kurių gaminasi kraujo forminiai elementai – leukocitai, eritrocitai, trombocitai – t. y. ląstelės, kurios kovoja su infekcija, padeda krešėti kraujui, neša deguonį kūno audinius. Kai kaulų čiulpai paveikiami priešvėžinių vaistų, nuslopinama jų veikla, kraujyje sumažėja leukocitų, eritrocitų, trombocitų.
Trūkstant leukocitų, organizmas pasidaro jautresnis infekcijai, gali išsivystyti gerklės, bronchų, plaučių uždegimas ar paūmėti kokio kito organo lėtinis uždegimas. Trūkstant trombocitų, sutrinka kraujo krešėjimas, kyla savaiminio kraujavimo pavojus – poodyje atsiranda mėlynių, gali pradėti kraujuoti iš virškinamojo trakto ar kitų gleivinių.
Kai chemoterapijos metu sumažėja eritrocitų, gali išsivystyti mažakraujystė (anemija). Pacientės oda tampa blyški, vargina silpnumas, kartais net dusulys nedidelio fizinio krūvio metu.
Plaukų šaknų svogūnėliai taip pat jautrūs chemoterapijos poveikiui, dėl to nuplinkama. Plaukai atauga po 4–6 mėnesių užbaigus chemoterapiją. Kai galva plika, galima dėvėti peruką ar kokį nors kitą galvos apdangalą.
Chemoterapija paveikia ir virškinamojo trakto epitelį, dėl to pacientės neretai jaučia apetito pablogėjimą, pykinimą, vėmimą ar burnos skausmą, kartais viduriuoja. Gydytojas gali paskirti vaistų, sušvelninančių minėtus nemalonius reiškinius. Šalutiniai reiškiniai patys palaipsniui dingsta, pabaigus gydymą ar tarp gydymo etapų.
Vėžio liga kartais pasikartoja toje pačioje vietoje arba atsiranda metastazių kituose organuose. Gimdos kaklelio vėžio gydymo šalutiniai poveikiai gali išryškėti ir prabėgus keleriems metams po gydymo. Todėl moterys, kurios buvo gydytos nuo ikivėžinių ligų ar gimdos kaklelio vėžio, turi būti nuolat stebimos, t. y. reguliariai tikrinamos – tam tikrais laiko tarpais joms atliekama dubens apčiuopa, PAP testas ir kiti laboratoriniai tyrimai.
Po gydymo pacientes stebi šeimos gydytojai, bendradarbiaudami su ginekologais bei onkologais. Pirmaisiais metais po gimdos kaklelio vėžio gydymo tikrintis rekomenduojama kas 3 mėnesius, antraisiais kas 4, kitus tejus metus kas 6 mėnesius. Po 5 metų tikrintis reiktų 1 kartą per metus. Atsiradus sveikatos problemų, pacientės turėtų apsilankyti pas gydytoją nedelsdamos.
Ką žada ateitis
Moterų, sergančių ikivėžinėmis ligomis ar ankstyvųjų stadijų gimdos kaklelio vėžiu, perspektyvos geros – beveik visos jos gali būti pagydytos. Mokslininkai ieško naujų efektyvesnių būdų gydyti invazinį gimdos kaklelio vėžį.
Natūralu, kad pacientės ir jų šeimos susirūpinusios dėl ateities. Kai kurios pacientės apie savo galimybes pasveikti sprendžia remdamosi statistika. Tačiau svarbu žinoti, jog statistika – tai vidurkis, išvestas iš didelio skaičiaus pacientų gydymo rezultatų. Ji negali apibrėžti atskiros moters ligos prognozės, nes nėra dviejų vienodų pacienčių – gydymas ir atsakas į jį kiekvienu atveju vis kitoks. Todėl apie realias pasveikimo galimybes (prognozę) gali spręsti tik gydytojas, kuris gydo pacientę ir žino jos ligos istoriją.
Nors dauguma moterų, sergančių gimdos kaklelio vėžiu, pasveiksta visiškai, gydytojai neretai vartoja terminus „išgyvenamumas’’ (gyvenimo trukmė po gydymo) arba ,,remisija’’ (ligos požymių nebuvimas), nes liga gali atsinaujinti. Naviko atsinaujinimas, kaip minėta, vadinamas recidyvu.
Informacija atnaujinta: 2026-04-16